缺血性中風患者發病 3個月致殘因素初探
鐘海珍,馬 斌,高 穎
(北京中醫藥大學東直門醫院神經內科,北京 100700)
缺血性中風是目前危害我國中老年人健康的主要疾病之一,其致殘率、復發率相當高。據統計,在存活的腦血管病患者中,約有 3/4不同程度地喪失勞動能力,其中重度致殘者約占 40%,給國家和眾多家庭造成沉重的負擔[1]。積極主動地控制各種危險因素,選取有益于患者預后的治療方法,降低致殘率及復發率是臨床治療缺血性中風的重要目標。目前對西醫院缺血性中風住院患者預后因素的研究較多,而對中醫院經中西醫結合綜合方案治療缺血性中風患者預后因素的多中心研究較少。本研究旨在對經中西藥結合、康復針灸綜合治療的中醫院缺血性中風住院患者發病 3個月的致殘因素進行探討。
1 資料與方法
1.1 研究對象
本研究數據來源于國家重點基礎研究發展計劃(973計劃)課題——缺血性中風病證結合的診斷標準與療效評價體系研究 (課題編號2003CB517102),在國家科技重大專項“重大新藥創制”(2009ZXO9502-028)資助下進行了深入研究。課題組從 2005年初開展了多中心的缺血性中風病中醫四診信息、神經功能缺損程度等臨床信息采集,其中包括對入選患者急性期的頭顱影像資料的采集。
課題組通過文獻調研、回顧性病例分析,對中風病相關中醫術語進行分類、整理,初步建立了中風病中醫術語名詞庫,結合專家意見對中風病相關術語進行修正,在此基礎上制定了《中風病中醫術語標準規范》。依據此規范制定出《中風病中醫四診信息調查表》,調查表中涵蓋了中風病各時點的癥狀213項,舌脈 75項,總計四診信息共 288項。本次研究比較了除脈象及中風病五大主癥以外發病 7d內出現頻率≥5%的常見四診信息共 131項。
為保證臨床信息采集的真實性和準確性,參加本次臨床信息采集的人員均經過統一培訓并通過考核。此外,課題負責單位成立了質量監查小組不定期進行病例監查。為保證數據錄入的準確性,制定了錄入規范說明,整個錄入過程采用雙輸法錄入方式,錄入完成后通過軟件對錄入數據進行校驗。數據校驗完成后,運用 SAS軟件編輯邏輯錯誤檢查程序,對數據中的邏輯錯誤進行了修正。
本研究采集了 2005年 3月到 2007年 5月期間在北京中醫藥大學東直門醫院(75例)、北京中醫藥大學東方醫院(34例)、天津中醫藥大學第一附屬醫院(125例)及廣州中醫藥大學第二臨床醫學院(23例)神經內科住院的缺血性中風患者的臨床信息。納入標準:(1)參照 1995年中華醫學會第四屆全國腦血管病學術會議通過的《各類腦血管疾病診斷要點》[2],符合缺血性中風診斷;(2)經頭顱 CT或頭顱MRI確診為腦梗死;(3)入院在發病 72h內。排除標準:(1)因血液病、腫瘤等原因所致的缺血性卒中;(2)合并有肝、腎、造血系統、內分泌系統等嚴重疾病及骨關節病;(3)精神障礙或嚴重癡呆;(4)有明顯的中風后遺癥。
所有患者均使用課題組統一制定的《臨床信息采集病例調查表》,詳細記錄性別、年齡、民族、文化程度、體型、起病形式、發病距就診時間、既往有無腦卒中、冠心病、房顫、糖尿病、高血壓、高血脂及 TIA病史,有無吸煙史及飲酒史,入院當天的神經系統檢查、NIHSS評分、急性期的頭顱 MRI,從入院當天至發病 7d每天的中醫四診信息,發病 28d內是否使用抗凝、溶栓、降纖、抗血小板、脫水、擴管、神經保護劑、手術、降糖、降壓、降脂及抗感染治療,發病 28d內是否使用醒腦開竅、活血化瘀、益氣養陰、清熱解毒、益氣活血及滋補肝腎的中成藥治療,發病 28d內是否使用中藥湯劑治療,發病 28d內是否使用針灸治療,發病 28d內是否進行康復訓練。發病 90d±2d內進行隨訪,用 Bathel指數對患者發病 3個月的日常生活能力進行評價。
1.2 研究分組依據
1.2.1 OCSP分型 按 Jone Bamford等[3]提出的 OCSP臨床分型標準,根據入院當天的神經系統檢查確定患者臨床分型屬于完全前循環梗死(TACI)、部分前循環梗死(PACI)、后循環梗死(POCI)及腔隙性梗死(LACI)中的哪一型。
1.2.2 責任病灶大小分類 參照 2005年衛生部疾病控制司、中華醫學會神經病學分會頒布的《中國腦血管病防治指南(試行版)》,用影像學軟件PMSDVIEW測量核磁 DWI相上責任病灶橫斷面最大徑,將責任病灶分為大(灶)梗死即超過 1個腦葉、橫斷面最大徑 5cm以上,中(灶)梗死即梗塞小于 1個腦葉、橫斷面最大徑 3.1cm~5cm,小(灶)梗死即橫斷面最大徑 1.6cm~3cm之間及腔隙梗死即橫斷面最大徑 1.5cm以下。
1.2.3 證候量化診斷標準 參照國家中醫藥管理局全國中醫腦病急癥科研協作組制定的《中風病辨證診斷標準》(1994年)[4],分為風證、火熱證、痰證、血瘀證、氣虛證及陰虛陽亢證 6個基本證候(證候要素),每個證候以≥7分為證候診斷成立,最高分為 30分。每例病人均根據入院當天的四診信息應用計算機程序作出入院當天 6個證候的證候評分。根據診斷成立的證候,分為無證可辨(0個證候診斷成立)、單證(1個證候診斷成立)、2證(2個證候診斷成立)、3證(3個證候診斷成立)、4證(4個證候診斷成立)。
1.2.4 殘疾標準 殘疾采用 Barthel Index(BI)評價。殘疾標準為 BI≤60分為依賴即殘疾,BI>60分為非依賴即非殘疾[5]。
1.3 統計方法
是否致殘 2組間危險因素比較,計數資料采用x2檢驗或 Fisher精確概率檢驗,計量資料選用Mann-Whitney U檢驗。致殘獨立危險因素的評估采用 Logistic逐步回歸分析。理論頻數≥5的 2×2表計數資料采用 x2檢驗(當 1≤理論頻數 <5時,用四格表x2檢驗的校正公式),理論頻數≥1的 R×2表計數資料采用x2檢驗(當理論頻數 <1時,用 R×2表Fisher精確概率檢驗),R×2表計數資料多個樣本率的比較采用 x2分割法。計數資料 x2檢驗、計量資料的正態性分布檢驗及 Mann-Whitney U檢驗采用 SPSS10.0進行數據統計,計數資料 Fisher精確概率檢驗采用 SAS6.12進行數據統計。P<0.05被認為具有統計學意義。R×2表計數資料多個樣本率的比較,P<0.008(0.05/C42)被認為具有統計學意義。
2 結果
2.1 發病 3個月致殘的相關因素
以 BI≤60分作為致殘標準,對患者臨床資料進行統計分析,比較殘疾組與非殘疾組臨床資料。
表1~5顯示,257例缺血性中風患者進入本研究。根據患者發病 90d Bathel Index評分分為 2組,以 BI≤60為殘疾組(日常生活依賴組),BI>60分為非殘疾組(日常生活非依賴組)。單因素分析顯示,2組間發病時的年齡、既往糖尿病病史、入院時(發病 72h內)的 OCSP分型,入院時(發病 72h內)的神經功能缺損程度(NIHSS評分)、急性期頭顱核磁 DWI相顯示的病灶大小、發病 7d內是否出現嗜睡、表情淡漠、反應遲鈍、目偏不瞬、肢體松懈癱軟、肢體拘急、手腫脹、痰難咯出、咳嗽、鼻鼾、微熱、小便失禁,但欲寐、舌質老、舌干、薄苔、厚苔、糙苔 ,發病28d內是否合并感染,發病 28d內是否使用降纖治療及醒腦開竅的中成藥差異存在顯著性。

表1 257例患者臨床資料比較

表1(續) 257例患者臨床資料比較
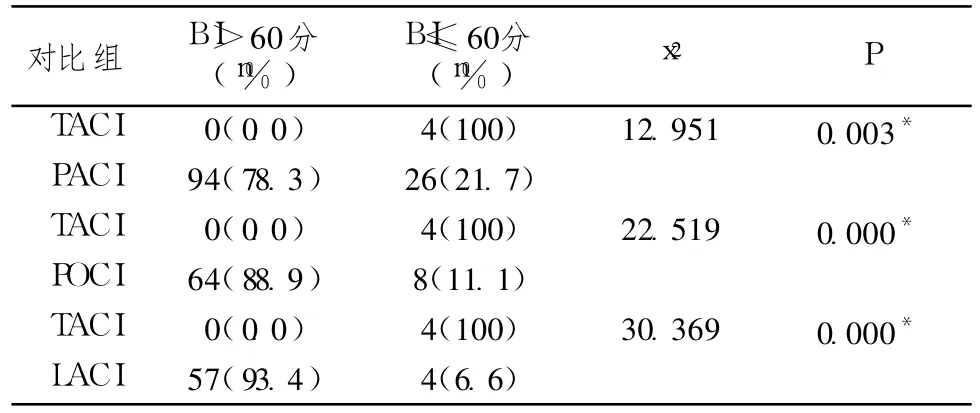
表2 OCSP各分型間致殘率的多重比較(P<0.008)
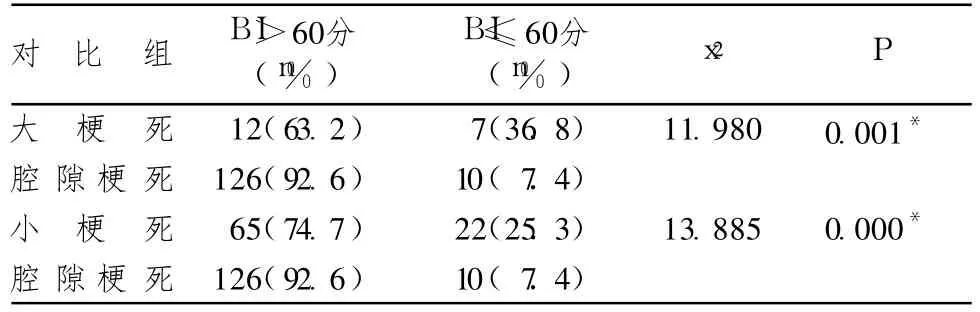
表3 各病灶類型間致殘率的多重比較(P<0.008)
2.2 發病 3個月致殘的獨立因素
對缺血性中風患者發病 3個月致殘的相關因素進行 Logistic逐步回歸。表6顯示,入院時(發病72h內)的神經功能缺損程度(NIHSS評分)(OR=1.191,95%CI 1.082~1.311,P=0.000)、發病 7d內出現目偏不瞬(OR=5.678,95%CI 1.410~22.868,P=0.015)、發病 28d內合并感染(OR=5.329,95%CI 2.402~11.820,P=0.000)是缺血性中風患者發病 3個月的獨立致殘因素,而發病 7d內舌苔為薄苔(OR=0.412,95%CI 0.185~0.921,P=0.031)是缺血性中風患者發病 3個月致殘的保護因素。回歸方程為 Ln[P/(1-P)]=-4.665+0.175*N+1.737*M+1.673*G-0.886*B。該模型的 Cox and Snell以及 Nagelkerke的決定系數R2分別為 0.220和 0.372。用該模型對缺血性中風發病 3個月是否殘疾進行判別分類,以預測概率0.5為判別分界點,總判對率為 87.5%。
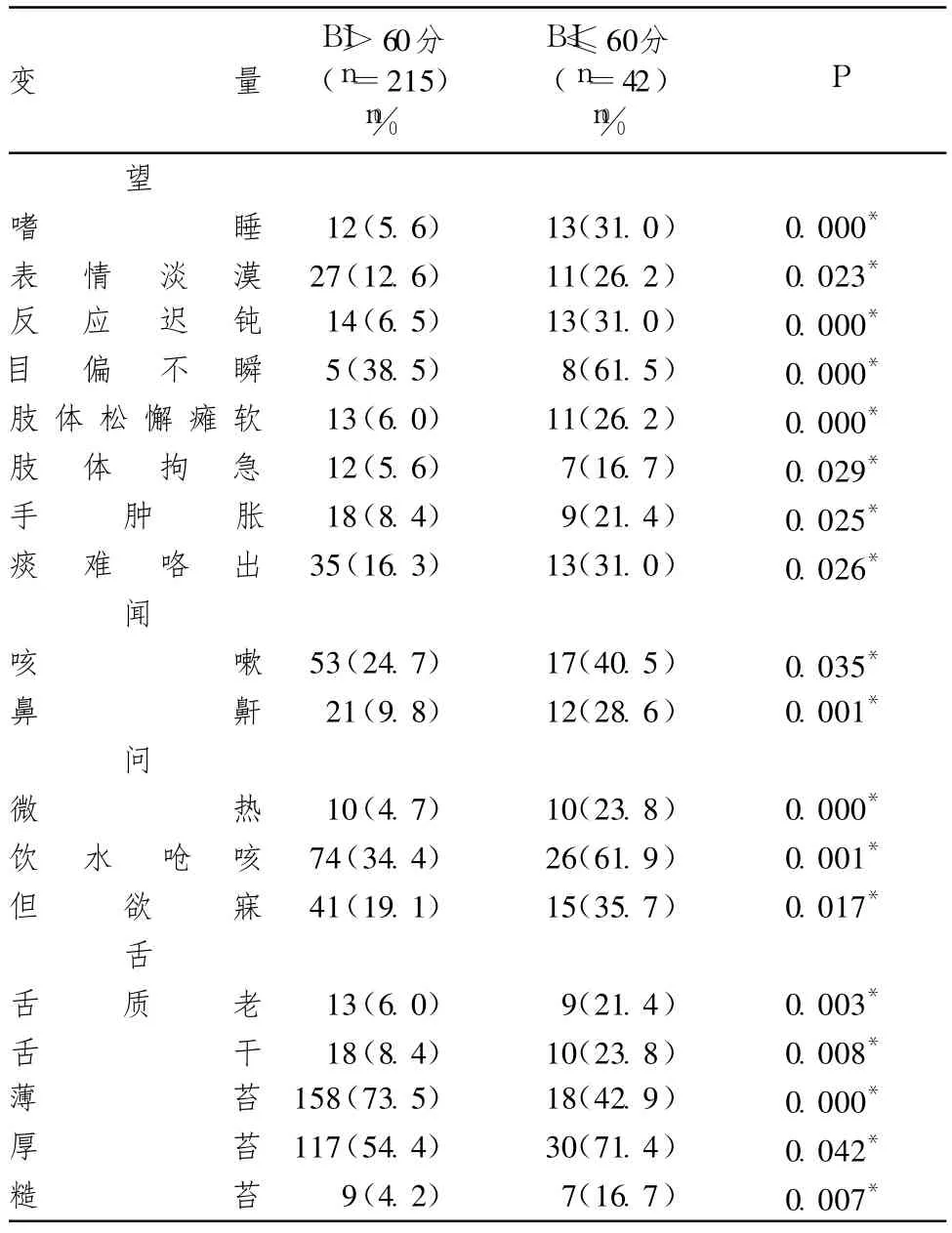
表4 發病 7d內出現的四診信息比較(P<0.05)
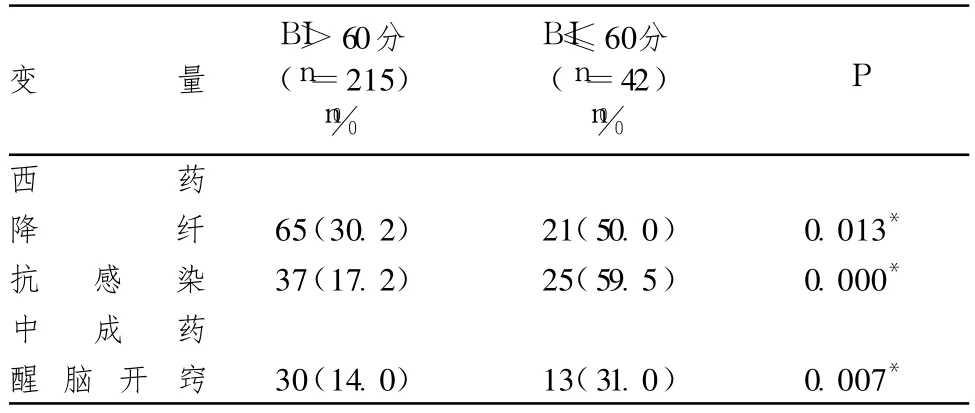
表5 發病 28d內使用的治療比較
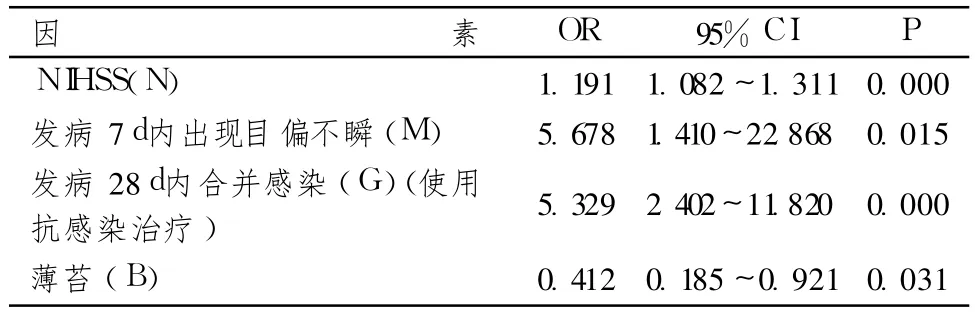
表6 發病 90d發生殘疾的獨立因素
3 討論
多項研究表明,中西醫結合綜合方案治療中風病療效卓著。以辨證論治為核心的中西醫綜合治療方案有其自身的優點與特點,對中風病具有積極的綜合治療作用。目前,對中西醫綜合治療方案的相關研究很多,但大部分評價指標都只在急性期內進行觀察,對影響近期及遠期預后的因素研究較少。本研究顯示,既往有糖尿病史的患者比無糖尿病史患者發病 3個月致殘的幾率更大,目前已有的這方面研究較少。既往有研究[7]顯示,急性腦梗死糖尿病組死亡率顯著高于血糖正常組,正常血糖組的神經功能恢復顯著優于糖尿病組,糖尿病是急性腦梗死神經功能恢復不好及預后不良的重要危險因素。
入院時(發病 72h內)的 OCSP分型屬于 TACI的患者發病 3個月致殘幾率比其他各類型都高,而PACI、POCI及 LACI各型間發病 3個月致殘率沒有顯著差異。此研究結果與英國牛津郡社區的研究結果不同,其結果顯示分型為 LACI的缺血性中風患者發病 1年內殘疾的發生要比其他各型高[8]。考慮與 2個研究是在不同的時代、不同的地域進行的,結局觀察的時限與評價殘疾使用的工具量表不同均有關。是否與中藥干預有關有待今后設計嚴格的試驗進一步探討。不同急性期頭顱核磁 DWI相顯示為大梗死及小梗死患者,發病 3個月致殘幾率高于腔隙梗死患者。而大梗死與中梗死之間、大梗死與小梗死之間、中梗死與小梗死之間及中梗死與腔隙梗死之間發病 3個月致殘率沒有顯著差異。入院時(發病 72h內)的神經功能缺損程度與發病 3個月致殘發生相關。Logistic逐步回歸分析顯示,在控制病灶部位、病灶大小、年齡、病史等相關影響因素后,入院時 NIHSS評分在 9分左右的患者比入院時NIHSS評分在 5分左右的患者發病 3個月致殘的幾率增加了大約 19.1%。而入院時的 OCSP分型及病灶大小則不是發病 3個月致殘的獨立因素,目前已有的這方面研究較少。朱以誠等[9]應用 BI和 RS評價腦梗死患者病后 1年時的功能狀態,比較 OCSP分型、影像和血管病變 3種分型方法對腦梗死患者預后估計的差異。結果顯示,應用 OCSP分型能很好地預測病后 1年的功能狀態,但進一步對病灶大小進行調整后,OCSP分型與病后 1年的功能狀態無明顯相關。
單因素分析顯示,發病 7d內出現嗜睡、表情淡漠、反應遲鈍、目偏不瞬、肢體松懈癱軟、肢體拘急、手腫脹、痰難咯出、咳嗽、鼻鼾、微熱、小便失禁,但欲寐、舌質老、舌干、厚苔、糙苔這些癥狀或體征的患者,比沒有出現這些表現的患者發病 3個月致殘的幾率要大。分析這些癥狀可以分為三大類:一類主要代表正虛甚,如肢體松懈癱軟、手腫脹、小便失禁;但欲寐是氣虛甚的表現,而舌質老、舌干是陰傷重的表現。二類主要代表邪盛如厚苔,又如目偏不瞬、肢體拘急是風盛的表現,痰難咯出、咳嗽、鼻鼾、微熱是痰熱盛的表現。三類則主要是代表正虛邪盛,如嗜睡、表情淡漠、反應遲鈍、糙苔。這使中醫學對中風患者急性期出現邪盛正衰的表現則預后不佳的樸素認識得到了證實。Logistic逐步回歸分析顯示,在控制病灶部位、病灶大小、年齡、病史等相關影響因素后,發病 7d內出現目偏不瞬的患者發病 3個月致殘的幾率是不出現該表現患者的 5.678倍。而發病7d內出現薄苔,即對于發病 7d內一直是薄苔或者是經治療在發病 7d內舌苔變為薄苔的患者,發病 3個月致殘的幾率下降了 58.8%。這就提示我們在缺血性中風的治療中,應抓住早期階段進行干預,邪盛者重視早期的息風、化痰、清熱,正衰者重視早期的益氣、養陰,總之都以“急”為則 ,盡快、及時、足量使舌苔在早期就能通過祛邪由厚轉薄或通過扶正由光少轉薄,這樣才能降低患者的致殘幾率。
Logistic逐步回歸分析顯示,在控制病灶部位、病灶大小、年齡、病史等相關影響因素后,發病 28d內合并感染的缺血性中風患者發病 3個月致殘幾率是未合并感染者的 5.329倍。既往有研究[10]顯示,腦卒中救治成功率與有效控制肺部感染有關。這就提示我們,在使用中西醫結合綜合方案治療缺血性中風病時,應重視急性期內感染的預防。缺血性中風患者多為老年患者,中風后常規要求患者臥床休息,且患者本身因肢體活動障礙活動減少,另外有不少患者合并有糖尿病,很多患者因為吞咽障礙容易引起吸入性肺炎等很多原因,導致缺血性中風患者更加容易并發感染。這就提示我們,在急性期治療的同時,要加強護理,預防感染,以降低患者的致殘幾率。
[1]饒明俐.中國腦血管病防治指南[M].北京:人民衛生出版社,2007.1.
[2]中華醫學會全國第四屆腦血管病學術會議.各類腦血管病疾病診斷要點[J].中華神經科雜志,1996,29(6):379.
[3]Bam ford J,Sandercock P,Dennis M.Classification and natural history of clinically identifiable subtypes of cerebral infarction[J].Lancet,1991,337:1521-1526.
[4]國家中醫藥管理局腦病急癥科研組.中風病辨證診斷標準(試行)[J].北京中醫藥大學學報,1994,17(3):64-66.
[5]Mahoney FD,Barthel DW.Functional evaluation:the Barthel Index[J].Md State Med J,1965,14:61-63.
[6]張伯禮,王玉來,高穎,等.國家“十五”攻關 -中風病急性期綜合治療方案研究與評價——附 522例臨床研究報告[J].中國危重病急救醫學,2005,17(5):259.
[7]蔣亞武,葉開和.腦梗死急性期糖尿病及高血糖對其神經功能恢復和預后影響的 Meta分析[J].中國臨床康復,2005,9(21):18-20.
[8]Bam ford J,Sandercock P,Dennis M.Classification and natural history of clinically identifiable subtypes of cerebral infarction[J].Lancet,1991,337:1521-1526.
[9]朱以誠,崔麗英.臨床特征、影像和血管病變分型對腦梗死預后的預測[J].中華神經科雜志,2006,39(1):16-19.
[10]王威,陳路燕,劉建平.腦卒中后肺部感染的危險因素與預后[J].中華醫院感染學雜志,2007,17(7):805-806.

