CSI預測丙泊酚 -瑞芬太尼麻醉蘇醒期意識恢復的可行性
王景梅 李淮安
麻醉深度指數(CSI)是一種新的監測麻醉深度的指標,具有動態、及時地反映大腦生理功能的變化等優點。國內外研究認為 CSI能有效地反映麻醉誘導期間和術中鎮靜深度的變化,指導麻醉藥物的合理應用[1]。但是目前CSI較少用于監測全麻蘇醒期患者意識水平的變化。本研究通過CSI監測,觀察其對靶控輸注(TCI)丙泊酚 -瑞芬太尼全麻蘇醒期患者意識恢復的預測效能。
1 資料與方法
1.1 一般資料 全麻下行擇期腹部手術患者 20例,男 11例,女 9例;年齡 18~60歲,平均年齡(45±13)歲;ASAⅠ或Ⅱ級;體重指數 20~30 kg/m2。排除標準包括近期服用鎮靜及阿片類藥物,心肺肝腎功能不全,聽力障礙,體重低于標準體重 80%或高于標準體重 120%。
1.2 麻醉誘導和維持 入室后建立靜脈通路,持續輸注乳酸鈉林格氏液,速率為 10 m l?kg-1?h-1。常規監測心電圖(ECG)、平均動脈壓(MAP)和脈搏血氧飽和度(SpO2)。全麻誘導時 TCI瑞芬太尼和丙泊酚,血漿靶濃度分別為 4 ng/ml和2.5 ng/m l,意識消失后給予 0.6mg/kg的羅庫嗅胺,待充分肌松后經口氣管插管,接麻醉機并行機械通氣。TCI丙泊酚和瑞芬太尼通過 FreseniuS公司的 DPS工作站進行。瑞芬太尼采用Minio藥代動力學參數;丙泊酚采用 Mareh藥代動力學參數。術中靶控輸注瑞芬太尼(血漿靶濃度 2~8 ng/ml)和丙泊酚(血漿靶濃度 2~4ng/m l)維持麻醉,根據手術情況,間斷給予維庫溴胺,維持血容量充足。
1.3 監測方法 術畢給予新斯的明 2mg和阿托品 1mg拮抗肌松。同時停止 TCI瑞芬太尼和丙泊酚,通過DPS工作站讀取蘇醒期丙泊酚效應室濃度(Ce)。按產品說明書安放CSI監測電極及 BIS監測電極,用磨砂紙清潔皮膚,CSI電極的安放部位分別為前額正中(正極)、左額部(接地)和左乳突(負極);BIS電極的安放部位為前額正中(正極)、右眉弓上(接地)和右太陽穴(負極);保證各電極與皮膚充分接觸,使BIS電極阻抗 <5 kΩ,CSI電極阻抗 <2 kΩ。采用 CSM監測儀監測 CSI,同時應用軟件 Danmeter A/SCSM Capture v 2.02實時記錄 CSI數據;采用 Datex-Ohmeda公司的S/5TM麻醉監護儀監測BIS,同時應用軟件 Datex-Ohmeda S/5Colleet實時記錄 BIS數據;CSI和BIS數據記錄時間間隔均為1 s,試驗結束后所記錄的數據保存至硬盤供后期分析。
1.4 觀察指標 在患者對刺激無反應、呼之睜眼和定向力恢復(能正確回答簡單問題,如姓名、年齡、日期、生日等)時記錄CSI、腦電雙頻指數(BIS)、Ce、MAP、HR等。同時記錄蘇醒時間和恢復時間(停藥至呼之睜眼之間的時間定義為蘇醒時間,呼之睜眼至定向力恢復之間的時間定義為恢復時間)。
2 結果
2.1 各項時間 20例患者平均手術時間(122±56)min,平均蘇醒時間(8±4)min,平均恢復時間(15±3)min。
2.2 蘇醒期意識恢復不同階段 CSI、BIS、Ce、MAP、HR比較蘇醒期患者對刺激無反應、呼之睜眼和恢復定向力三個階段的CSI、BIS、Ce差異均具有統計學意義(P<0.01),而 MAP和HR差異無統計學意義(P>0.05),見表 1。
表 1 蘇醒期意識恢復不同階段 CSI、BIS、Ce、MAP、HR比較n=20,±s
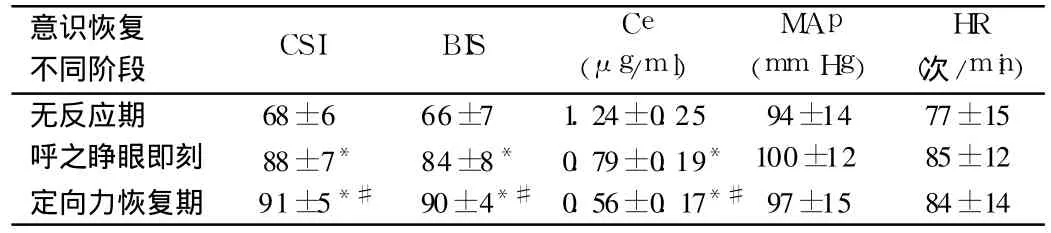
表 1 蘇醒期意識恢復不同階段 CSI、BIS、Ce、MAP、HR比較n=20,±s
注:與無反應期比較,*P<0.01;與呼之睜眼即刻比較,#P<0.01
意識恢復不同階段 CSI BIS Ce(μg/m l)MAp(mm Hg)HR(次/min)無反應期 68±6 66±7 1.24±0.25 94±14 77±15呼之睜眼即刻 88±7* 84±8* 0.79±0.19* 100±12 85±12定向力恢復期 91±5*# 90±4*# 0.56±0.17*#97±15 84±14
2.3 CSI、BIS、Ce與蘇醒期意識變化的相關性分析 CSI、BIS、Ce與患者蘇醒期意識水平的變化顯著相關(r值分別為0.921、0.893、-0.889,P<0.01)。MAP、HR與蘇醒期意識水平的變化無明顯相關(r值分別為 0.049、-0.102,P>0.05)。
2.4 CSI與 BIS、Ce的線性回歸分析 CSI與 BIS呈正相關,與Ce呈負相關(P<0.01),CSI與 BIS行線性回歸分析,得到 CSI與 BIS的回歸方程為 CSI=0.97BIS±5.6,擬合優度檢驗中決定系數 R2為 0.8(P<0.01)。CSI與 Ce行線性回歸分析,得到 CSI與 Ce的回歸方程為CSI=94-15Ce,擬合優度檢驗中決定系數 R2為 0.82(P<0.01)。
2.5 預測概率(PK) CSI、BIS、Ce預測患者對刺激無反應 -恢復定向力、呼之睜眼-恢復定向力以及刺激無反應 -呼之睜眼的 Pk數值均明顯高于 0.5(P均 <0.01);且各 Pk值之間相比,差異無統計學意義(P>0.05);而 MAP、HR相應的 Pk數值與 0.5相比差異無統計學意義(P>0.05),見表 2。
3 討論
CSI是一種新的監測鎮靜催眠深度的指標,通過測量每秒鐘 2 000次腦電活動,將數個腦電圖四種子參數結合在自適應的神經模糊推論系統進行計算,用 0~100之間的某一數字,反應麻醉深度,即 CSI。
表 2 不同指標預測患者蘇醒期意識水平的 Pk值比較n=20,±s
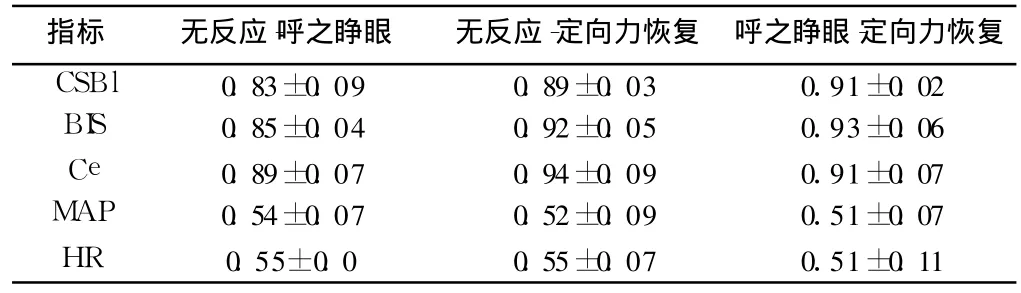
表 2 不同指標預測患者蘇醒期意識水平的 Pk值比較n=20,±s
指標 無反應-呼之睜眼 無反應-定向力恢復 呼之睜眼-定向力恢復CSBl 0.83±0.09 0.89±0.03 0.91±0.02 BIS 0.85±0.04 0.92±0.05 0.93±0.06 Ce 0.89±0.07 0.94±0.09 0.91±0.07 MAP 0.54±0.07 0.52±0.09 0.51±0.07 HR 0.55±0.0 0.55±0.07 0.51±0.11
自適應神經模糊推論系統的優點是它不會假定一種潛在的數學函數來控制腦電圖值和患者的臨床狀態之間的偶然聯系。其監護儀己商品化,為麻醉深度監護儀(CSM)。CSI和BIS的標度范圍均為 0~100,數值越小,鎮靜程度越高,數值越大,鎮靜程度越低。蘇醒期患者意識水平變化的錯誤判斷可能導致不合理用藥,預測全麻蘇醒期患者意識水平變化對于保證平穩舒適恢復,及時消除有害刺激,減少蘇醒期并發癥產生以及縮短蘇醒時間具有重要意義。
本研究所有患者全部接受TCI丙泊酚-瑞芬太尼的麻醉,這使研究患者全麻蘇醒期意識水平變化具有一致可比性。本研究根據臨床麻醉常用的方法,將患者全麻后意識恢復描述為對刺激無反應、呼之睜眼和定向力恢復三個階段,該方法不僅簡單,而且使研究獲得的CSI結果能夠符和臨床實際。
BIS和丙泊酚 Ce可很好地預測TCI丙泊酚-瑞芬太尼麻醉患者蘇醒期意識水平的變化。本研究中,CSI與 TCI丙泊酚-瑞芬太尼麻醉患者蘇醒期不同意識水平顯著相關,其相關性與 BIS和Ce相當,均顯著高于傳統的血流動力學指標。而且,在蘇醒期的不同意識水平,CSI與BIS呈正相關,與Ce呈負相關。Pk最先由Smith等[2]提出,是計算麻醉深度監測指標正確預測實際觀察到的麻醉深度的概率,是一種非參數統計方法,適用于二分類和多分類的數據,它不受數據分布類型和樣本大小的影響,可用來比較不同單位和麻醉深度監測指標[3]。若Pk=l,表示該指標能夠 100%地預測麻醉深度變化,Pk=0.5表示該指標是一種隨機性猜測。本研究中CSI預測患者對刺激無反應——恢復定向力、呼之睜眼——恢復定向力以及無反應——呼之睜眼的 Pk數值均明顯高于 0.5(P<0.01);而MAP、HR相應的 Pk數值與 0.5相比差異無顯著意義,但 CSI預測患者不同意識水平變化的 Pk值與BIS和 Ce相比均無顯著差異,說明 CSI與BIS和Ce均能有效地反映患者全麻蘇醒期意識水平的變化。
1 武曉文,薛慶生,于布為.Narcotrend麻醉深度監測儀用于全麻蘇醒期患者意識恢復預測的評價.臨床麻醉學雜志,2006,22:727-729。
2 Smith WD,Dutton RC,Smith NT.Measuring the performance of anesthetic depth indicators.Anesthesiology,2008,84:38-51.
3 Drummond JC.Monitoring depth of anesthesia:With emphasis on the application of the bispectral index and them iddle latency auditory evoked response to the prevention of recall.Anesthesiology,2007,93:876-882.

