術前同步放化療治療局部晚期中低位直腸癌25例療效觀察
陳擁軍
(張家界人民醫(yī)院腫瘤科 湖南張家界 427000)
近年來,隨著手術技術,放療手段的進步綜合治療的療效得到肯定,術前放化同步的新輔助治療被廣泛應用,并成為局部晚期直腸癌首推的治療手段。目前將直腸腫瘤較大,浸潤盆壁,腫瘤固定于直腸中下段,影像學提示T3~T4期或盆腔直腸系膜淋巴結轉移定義為局部晚期中下段直腸癌。我院自2007年8月至2009年6月以來對25例局部晚期中下段直腸癌患者進行了術前同步放化療,現(xiàn)將結果報道如下。
1 資料與方法
1.1 入組條件
經病理證實的直腸癌患者,經臨床肛診檢查、纖維結腸鏡、直腸腔內超聲、腹盆腔CT或MRI、腹部B超檢查、CEA、CA199檢查。按2002年AJCC分期標準局部臨床分期為T3~T4。經胸CT,腹部B超及ECT除外遠地轉移。年齡25~69歲,中位年齡48歲,KPS≥70分,治療前血常規(guī)、肝腎功能、心電圖無異常。有1例因直腸下端狹窄明顯為減輕放療反應而行術前放化同步治療前乙狀結腸造瘺術。
1.2 一般資料
2007年1月至2009年6月收治的25例局部晚期中下段直腸癌患者,T分期病理類型,病變侵犯范圍及腫瘤部位,見表1(因術前淋巴結情況評估困難未行N分期)。
1.3 手術方法
手術于放療結束后3~9周(平均5.6周)進行。24例接受了手術治療(25例中1例因同步放化療后臨床達CR而拒絕手術),手術方式包括經腹會陰聯(lián)合切除(Miles術)17例,低位前切除術(Dixon術)6例,Hartman術1例。術后24例均獲得了病理學診斷,可供病理學評價。
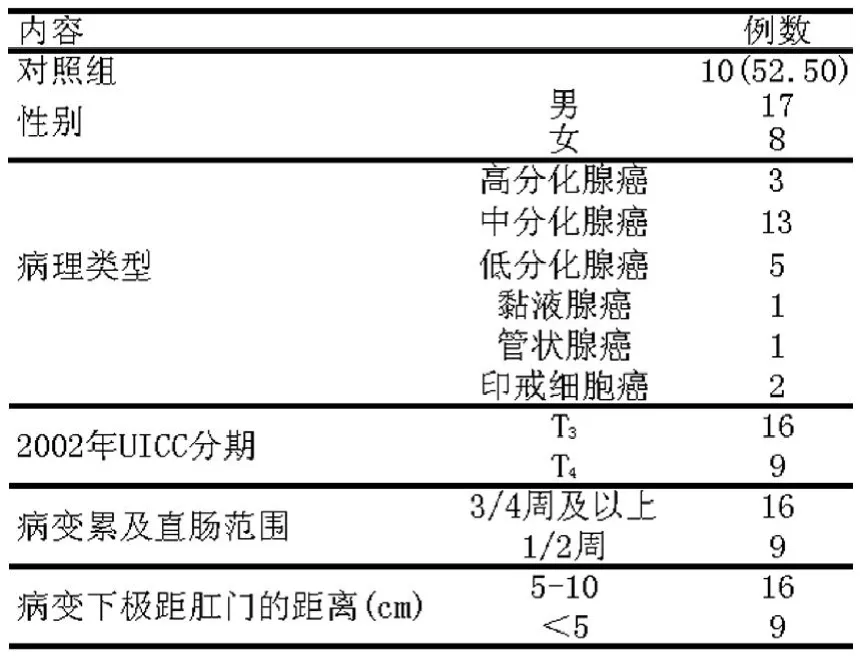
表1 局部晚期中低位直腸癌患者一般臨床資料(n=25)
1.4 評價標準
術前行盆腔CT或MRI,腹部超聲檢查評價近期療效,按WHO評價標準CR(完全緩解)、PR(部分緩解)、NC(無變化)、PD(進展)。術后評價病理完全緩解率和保肛率。按WHO毒性分級分0~4級評價同步放化療毒副反應。
2 結果
(1)隨診情況。截止2009年12月全組均獲得了隨訪,隨訪時間4~45個月(中位隨訪時間21個月)。(2)近期療效。25例同步放化療后4周均行盆腔CT或MRI,腹部超聲檢查,CR4例,PR15例,NC6例,PD0例,總有效率(CR+PR)76%。24例行手術治療,最終行保肛手術者7例,總保肛率31.3%,其中病變下端距肛門約5cm的12例認為不能保肛者同步放化療后4例得以保肛,這個亞組保肛率達39.1%。手術標本病理報告腫瘤全部消退3例PCR率14.6%(原發(fā)灶和淋巴結均未見癌細胞),僅見少量腫瘤殘留10例,全組無一例局部進展。
3 討論
從本組臨床觀察結果可見,雖然術前同步放化療有一定毒副反應,但可耐受,也并未增加手術難度和手術并發(fā)癥。該治療模式明顯提高了根治性切除率,有較高的病理完全緩解率。由于化療方案及給藥方式的不同,放療方法需進一步規(guī)范以及患者個體差異的影響,其保肛率及遠期療效還需進一步觀察。
[1]Gerard JP,Chapet O,Nemoz C,et al.Preoperative concurrentchemo radiotherapy in locally advanced rectal cancer with highdosera diation and oxaliplatin-containing regimen:the LyonR0-04 phase II trial[J].J Clin Oncol,2003,21(6):1119~1124.
[2]李寧,金晶,李濤,等.II+III期直腸癌放療應用有孔泡沫板對小腸照射劑量的影響[J].中華放射腫瘤學雜志,2007,16(4):206~209.

