HELLP綜合征合并多發性腦梗死 1例報告
董曉宇, 謝 芳
HELLP綜合征(以溶血,肝酶升高及血小板減少為特點)是妊娠期高血壓疾病的嚴重并發癥,常與子癇前期及子癇同時出現。妊娠期高血壓疾病患者出現子癇及 HELLP綜合征合并腦梗死臨床較為罕見。本例患者因子癇于外院行剖宮產術,術后 6d出現血尿及意識不清,診斷為子癇、HELLP綜合征,10d病情明顯加重,頭部 MRI示顱內多發梗死,考慮該病例出現多發腦梗死與子癇及HELLP綜合征有關。
1 病例摘要
患者,女,33歲,以“剖宮產術后 6日,發現血尿 1日,意識不清 12h”為主訴入院。患者孕 2產 2,自然分娩 1次,剖宮產 1次,否認血管及高血壓病史,于妊娠 8m時發現血壓升高,最高達 250/160mmHg,伴有頭痛,就診于當地醫院,診斷為子癇前期重度,于 2009年 1月 17日發生抽搐 1次,抽搐控制后行剖宮產術,術后予解痙,降壓藥物治療,血壓控制不佳,最高達 220/160mmHg。患者于 2009年 1月 22日 9時出現血尿,尿量增多,當日中午出現神志恍惚,伴有惡心、嘔吐及視物不清,皮膚黃染,轉入我院。查體:血壓 183/133mmHg,神志欠清(Glasgow Coma Scale 10),皮膚及鞏膜黃染,上腹壓痛,切口周圍皮膚見瘀斑,雙手浮腫,雙肘部內側可見瘀斑,雙下肢無浮腫,四肢活動可。
輔助檢查:血常規:WBC 14.0×109/L,HB 83g/L,PLT 102×109/L。谷丙轉氨酶 34.5U/L,谷草轉氨酶 354.0U/L,總膽紅素 127.7μmol/L,非結合膽紅素 86.1μmol/L,D-二聚體 2546μg/L,纖維蛋白原降解產物 140mg/L,尿蛋白:。肝膽脾彩超:腹腔積液(較深處為 5.3cm),頭部 CT平掃未見明顯異常。入我院產科后診斷子癇前期重度,HELLP綜合征,給予硫酸鎂解痙,佩爾降壓及低分子肝素抗凝治療。
復查:血常規:PLT下降至 102×109/L。谷丙轉氨酶:升高至 34.5U/L,谷草轉氨酶:354.0U/L,患者意識不清加重,送入我院重癥監護病房治療。入重癥監護病房后查體:患者神志不清(Glasgow Coma Scale 8),但無明顯肢體癱瘓,血壓180/130mmHg,積極給予利喜定、硝普鈉降壓,速碧林 0.4u日兩次抗凝,同時給予抗炎,保肝,降心率等對癥治療。化驗回報(2009.01.25):血常規:WBC 23.7×109/L,HB 79g/L,PLT 81×109/L。谷丙轉氨酶 43U/L,谷草轉氨酶 140U/L,總膽紅素 23.1μmol/L,非結合膽紅素 16.9μmol/L,D-二聚體400μg/L,纖維蛋白原降解產物 8.1mg/L。
患者 2009年 1月 26日出現昏迷(Glasgow Coma Scale 6),疼痛刺激無反應,急診行頭磁共振平掃(見圖 1~圖 4)及血管成像檢查(見圖 5、圖 6)回報雙側頂葉,枕葉及右側顳葉腦回及周圍白質可見長T1長 T2信號影,提示多發腦梗死;頭MRA:雙側大腦中動脈及前動脈血管變窄,部分顯示不清,基底動脈環纖細,部分狹窄。加用甘露醇 125ml Q6h降顱壓,冰帽減輕腦水腫,并給與靜脈持續泵入尼莫同 50mg/d,解除腦血管痙攣治療。2009年 1月 29日上午,患者無自主呼吸,給予緊急氣管插管,呼吸機輔助通氣治療,維持血氧飽和度,當日 20點,患者突然血壓下降,搶救無效死亡。

圖 1 T2加權示雙側頂葉片狀長T2信號
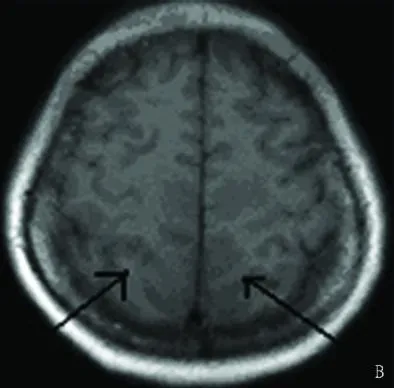
圖 2 T1加權示雙側頂葉長 T1信號
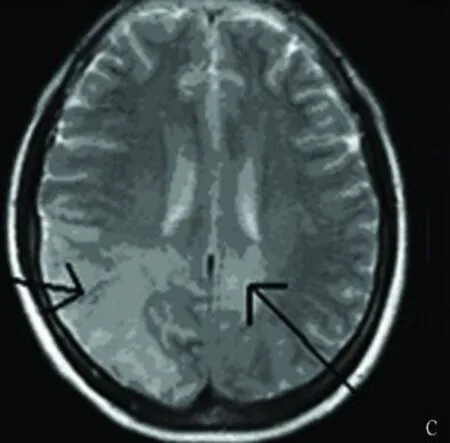
圖 3 T2加權示右側顳枕葉及周圍白質片狀長 T2信號
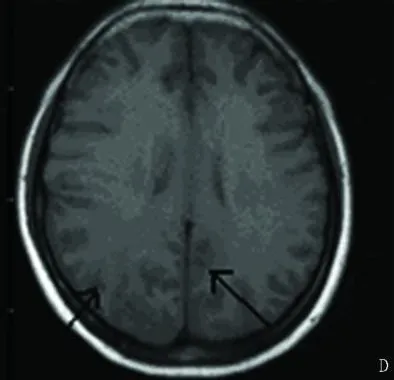
圖 4 T1加權示右側顳枕葉及周圍白質長T1信號
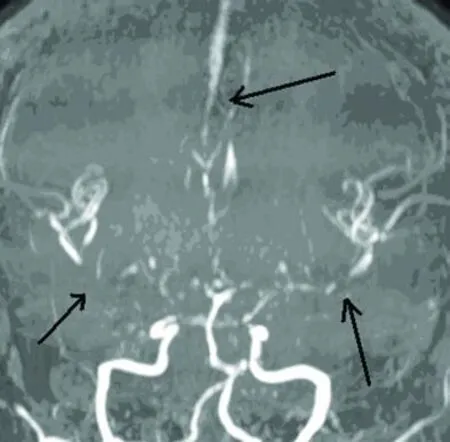
圖 5 雙側大腦中動脈及大腦前動脈多處狹窄,部分顯影不清
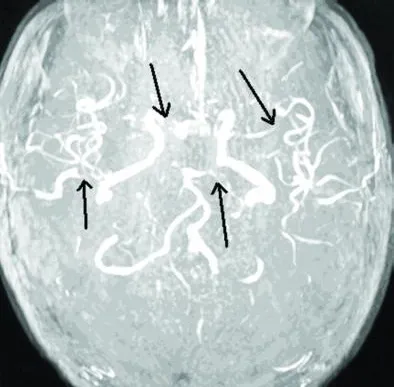
圖 6 基底動脈環纖細,部分未顯影,周圍無明顯側枝循環形成
2 討 論
1982 年Weinstein將妊娠期高血壓疾病患者伴有溶血,肝酶升高及血小板減少命名為 HELLP綜合征[1]。這是一種妊娠期嚴重并發癥,圍產期死亡率達 5%~40%[2]。人們很早就發現患有 HELLP綜合征的產婦出現 DIC,胎盤早剝,急性腎功能衰竭,肺水腫等嚴重產科并發癥的幾率明顯增加[3]。然而,嚴重的顱內并發癥,包括腦靜脈竇血栓形成,腦出血及腦水腫較為罕見,Sibai等在一項回顧性研究中發現:在 442例確診 HELLP綜合征的患者中,只有 4例患者出現了顱內并發癥[4]。由HELLP綜合征并發的顱內多發動脈梗死通常會產生致死性的結果,本例患者以意識障礙為首發表現,提示顱內病變嚴重,預后差。
HELL P綜合征是妊娠期高血壓綜合征累及多系統的一種疾病,是否代表了更嚴重形式的先兆子癇和子癇,還是另一種特殊的疾病其病因及發病機制目前尚不十分清楚。HELLP綜合征可能是在妊高癥基本病理變化全身小血管痙攣的基礎上,并發微血管內皮細胞損傷、血管內血小板激活所導致血小板減少和微血管病性溶血,血管痙攣收縮導致組織缺血、缺氧,使肝臟、心臟、胎盤血管床等多臟器受損和凝血系統激活。血管內皮損傷可引起管腔內纖維蛋白沉積,結果管腔中流動的有形物質和損傷部位接觸后遭到破壞,血小板被激活而釋放出縮血管物質,血小板凝集和聚集,更加重血管內皮損傷,從而使前列環素產生減少,血栓素 A2和前列環素平衡失調,又激活血小板,形成惡性循環[5]。Matsuda曾經通過磁共振血管成像(MRA)技術報道極少數子癇前期患者在產后 48h內存在腦動脈血管痙攣,其磁共振表現與本例患者相似[6]。美國國立婦產科學會及 William產科學資料顯示神經系統癥狀及體征多出現在產后2d,極少數出現在產后6~8d,也曾有報道最遲出現在產后 23d[7]。
治療期間,患者相關化驗指標均明顯好轉,但意識水平卻逐漸下降,考慮與顱內血管持續痙攣、腦水腫、腦缺血有關,患者最終出現自主呼吸暫停,血壓下降考慮也與腦干等生命中樞水腫缺血有關。臨床雖然給予積極抗凝,降顱壓及改善血管痙攣治療,但由于患者病情較重,仍不能成功挽救患者生命。Altamura曾報道應用甘露醇及抗凝治療成功救治HELLP綜合征合并腦梗死的患者,但所報道患者梗死面積相對較小,且頭MRA顯示腦血管痙攣狹窄明顯輕于本例患者。尼莫地平靜點解除腦動脈痙攣在類似病例中未見報道,但在HELLP綜合征未見有相關報道用于預防治療腦血管痙攣,故患者早期是否應用該藥物預防腦血管痙攣還有待于臨床進一步摸索研究。
[1]Weinstein L.Syndrome of hemolysis,elevated liver enzymes,and low platelet count:a severe consequence of hypertension in pregnancy[J].Am J Obstet Gynecol,1982,142:159-167.
[2]Harms K,Rath W,Herting E,et al.Maternal hemolysis,elevated liver enzymes,low platelet count and neonatal outcome[J].Am J Perinatol,1995,12:1-6.
[3]Sibai BM,Taslimi MM,El-Nazer A,et al.Maternalperinatal outcome associated with the syndrome of hemolysis,elevated liver enzymes,and low platelets in severepreeclampsia-eclampsia[J].Am JOstet Gynecol,1986,155:510-509.
[4]Tanner B,Ohler WG,Hawighorst S,et al.Complications in HELLP syndrome due to peripartal hemostatic disorder[J].Zentralbl Gynkol,1996,118:213-220.
[5]Sibai BM,Ramadan MK,Usta I,et al.Maternal morbidity and mortality in 442 pregnancies with hemolysis,elevated liver enzymes,and low platelets(HELLP syndrome)[J].Am J Obstet Gynecol,1993,169:1000-1006.
[6]Matsuda Y,Tomosugi T,Maeda Y,et al.Cerebral magnetic resonance angiographic findings in severe preeclampsia[J].Gynecol Obstet Invest,1995,40:249-252.
[7]Raps EC,Galetta SL,Broderick M,et al.Delayed peripartum vasculopathy:cerebral eclampsia revisited[J].Ann Neurol,1993,33:222-225.

