重型肝炎并發肺部真菌感染相關因素分析
應 杰,張 一
(南昌大學第一附屬醫院感染科,南昌330006)
近年來,隨著廣譜抗生素、糖皮質激素以及各種診療操作在肝病診療中的廣泛應用,重型肝炎并發醫院真菌感染明顯增加,導致治療難度加大、住院時間延長、病死率增高,尤以肺部真菌感染多見,約50%~60%侵犯支氣管、肺,占內臟真菌感染首位[1-2],且呈上升趨勢。為了解重型肝炎并發肺部真菌感染的相關危險因素,探討早期診斷及有效治療方法,筆者對南昌大學第一附屬醫院2005年1月至2010年6月收治的重型肝炎患者中16例發生肺部真菌感染的臨床資料進行回顧性分析,報告如下。
1 資料與方法
1.1 一般資料
研究組為本院2005年1月至2010年6月收治的重型肝炎患者中發生肺部真菌感染的病例16例(1.17%,16/1 367)。其中男13例,女3例,年齡28~63歲,平均(43±10)歲。對照組為同期住院的無真菌感染的重型肝炎患者16例,其中男9例,女7例,年齡31~56歲,平均(41±11)歲。2組一般資料經統計學分析,具有可比性。
1.2 診斷標準
重型肝炎分型依據2000年全國傳染病與寄生蟲病學術會議修訂診斷標準[3]。肺部真菌感染診斷依據2001年衛生部發布的《醫院內感染診斷標準(試行方案)》[4]。
1.3 研究方法
設計調查表,內容包括重型肝炎患者的年齡、性別、住院時間、感染時間、外周血白細胞計數,記錄腹腔穿刺、導管置入、胃鏡檢查次數,觀察應用抗生素、糖皮質激素和抗真菌治療情況及癥狀、體征的變化。疾病嚴重程度采用終末期肝病模型(modelfor endstage liver disease,MELD)評分[5]。
1.4 真菌培養
均在本院檢驗科微生物室進行。
1.5 統計學方法
樣本率的比較采用χ2檢驗,樣本均數比較采用U檢驗,使用SPSS10.0統計軟件進行處理。P<0.05為差異有統計學意義。
2 結果
研究組真菌感染前87.5%的患者接受2種以上廣譜抗生素防治細菌感染,多為頭孢類、喹諾酮類等,最多應用4種;外周血白細胞:有15例患者真菌感染前白細胞減少,而感染后播散性曲霉菌病白細胞增多;侵襲性操作:真菌感染患者的81.25%有侵襲性操作,其中行腹腔穿刺9例(17例次),泌尿道插管4例(4例次),有些患者行2種或2種以上操作。重型肝炎患者并發肺部真菌感染相關因素分析見表1,提示重癥肝炎并發真菌感染與使用廣譜抗生素和糖皮質激素、白細胞減少、肝臟疾病嚴重程度及侵襲性診療操作有關。
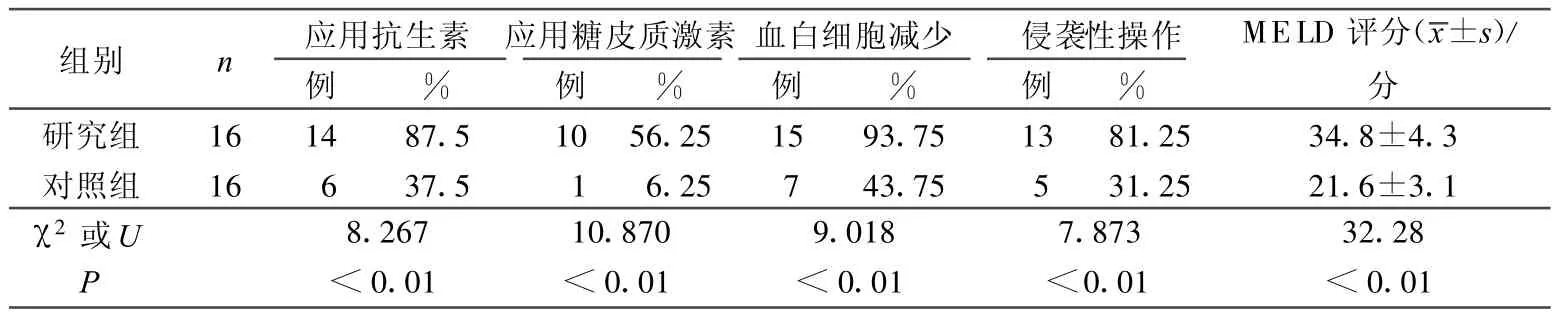
表1 重型肝炎并發肺部真菌感染相關因素分析
3 討論
3.1 重型肝炎并發肺部真菌感染相關性因素
本文結果顯示,重型肝炎并發肺部真菌感染相關因素有廣譜抗生素應用、糖皮質激素應用、血細胞減少、侵襲性操作和肝病嚴重程度。真菌屬于條件致病菌,在正常情況,一般不致病,但在重型肝炎時,由于肝細胞壞死,肝內Kuffer細胞的數量和吞噬功能顯著降低;脾功能亢進致外周血白細胞數量下降;肝臟解毒功能下降使腸道細菌容易通過門靜脈脈系統進入血流致全身感染;不合理應用抗生素或激素造成菌群失調及各種侵襲性操作等因素,使真菌生長繁殖形成病灶,并侵害周圍組織或向其他部位擴散。深部真菌感染一旦發生,則導致病情復雜、加重,病死率高。目前真菌已成為醫院感染的主要病原菌之一,臨床應高度重視。
3.2 預防策略
3.2.1 掌握應用抗生素的適應證
使用抗生素前要做病原學檢查,盡量按藥敏試驗的結果選擇抗生素,盡量縮短用藥時間,減少藥物品種。在使用糖皮質激素時慎用廣譜抗生素,應與提高機體免疫功能的藥物配合應用,加強支持療法,減少繼發真菌感染的機會。
3.2.2 控制醫源性感染
保持口腔衛生,注意觀察咽部、腭部、頰部及舌黏膜有無形狀不規則的白斑,定期作咽拭子真菌培養。在進行各項侵襲性診療操作時,應嚴格執行無菌操作原則,控制醫源性感染。使用醫療器械時應提高警惕,盡量避免不必要的侵入性治療,因在機體抵抗力下降時,頻繁的侵入性操作易使皮膚黏膜表面的真菌進入深部組織從而引起感染。
3.2.3 提高防范意識
重型肝炎患者繼發真菌感染的癥狀、體征常與原發病及繼發細菌感染的表現互相摻雜,只考慮細菌感染而忽略了真菌感染,當重型肝炎患者在治療中出現不能用原發病來解釋的發熱、咳嗽、咳痰、胸悶等癥狀和體征或肝衰竭病情穩定后再次惡化,特別是伴有周圍血白細胞計數顯著增高或核左移,抗菌藥物治療無效時應考慮真菌感染。同時,要盡快留取標本進行病原學分離、鑒定,以達到早期發現真菌感染,提高其生存率。
[1] 陳文彬.深部真菌感染病原學診斷概述[J].中國實用內科雜志,2002,22(1):526.
[2] 錢小順,朱元鈺,許文兵,等.127例肺部真菌感染的臨床分析[J].中華結核和呼吸雜志,2000,23(7):417-419.
[3] 中華醫學會傳染病與寄生蟲病學分會、肝病學分會.病毒性肝炎防治方案[J].中華傳染病雜志,2001,19(1):6-62.
[4] 中華人民共和國衛生部.醫院感染診斷標準:試行方案[J].中華醫學雜志,2001,81(5):314-320.
[5] Fo rman L M,Lucey M R.Predicting the prognosis of chronic liver disease:an evolution from child to MELD.Mayo endstage liver disease[J].Hepatology,2001,33(2):473-475.

