生物反饋聯合電刺激手法按摩治療盆底功能障礙性疾病臨床研究
于淑麗 王燕翔 胡鳳賢 張殿堯 蘇鳳龍 河北省承德市婦幼保健院(承德 067000)
盆底功能障礙性疾病包括盆腔器官脫垂、下尿路感覺和排空功能異常、大便失禁、性功能異常等。此病的發生發展主要涉及以下幾個環節:易感因素,促發條件,進展期等[1]。其中產后盆底肌肉強度下降近年來已經引起廣泛關注,其不僅容易引發尿失禁,還可能降低產后性生活質量,影響夫妻之間的和諧。為了提高女性產后生活質量,我們對入選患者采取不同方式進行盆底康復,對觀察臨床療效。
臨床資料 從 2010年 1月至 2010年 9月共收治產后 312例順產患者,不包括剖宮產、吸引產和鉗產。平均年齡 30歲(22~ 38歲),對產后盆底功能障礙性疾病患者進行研究和評估,包括對肌力的評價、臨床癥狀的改善程度、A3反射及疲勞度的分析等。有盆底訓練禁忌癥者未入選。所有患者按照年齡,產后 PC肌強度隨機分為 1組、2組、3組和 4組,每組 78例,四組在一般資料方面無顯著性差異,具有可比性。
盆底肌力測定 按國際通用的會陰肌力測試法(GRRUG),將盆底肌力分為 6個級別,采用法國神經肌肉刺激治療儀(PHENIX)測定盆底肌力。當患者陰道肌肉收縮持續 0s肌力為 0級,持續 1s肌力為Ⅰ級,持續 2s肌力Ⅱ級,持續 3s肌力為Ⅲ級,持續 4s肌力為Ⅳ級,持續 5s或> 5s肌力為Ⅴ級。
治療方法 1組給予 kegel訓練。2組陰道啞鈴訓練。3組給予生物反饋聯合電刺激治療。4組給予生物反饋聯合電刺激及手法按摩治療。治療刺激電流最大強度:以患者有刺激感覺而無疼痛感為準。生物反饋治療依據反饋信號主動調整收縮部位、力度等,記錄治療前后盆底肌最大收縮力,每次 15~ 25min,所有患者均無陰道電極使用禁忌證。手法按摩用提拿法按摩恥骨肌長收肌、大收肌、短收肌、股薄肌并配合腎俞、三陰交、足三里等穴位按摩。 1~ 2次 /周、每個療程 15次。所有患者治療結束后 3個月門診隨訪患者肌力改善情況。
療效標準 治療后肌力上升,自覺癥狀減輕或者消失為有效。
治療結果 隨訪顯示,經過康復治療,四組患者PC肌強度均有不同程度的恢復,4組患者恢復最快,治療有效率為 97%,產后尿失禁現象和性生活質量顯著改善。3組治療有效率為 86%,2組Ⅲ度患者增至 35例,相比 1組(14例)有顯著性差異(P<0.05);4組Ⅴ度患者增加至 15例,相比 1組(0例)也有顯著性差異(P<0.05)。統計結果見附表所示。
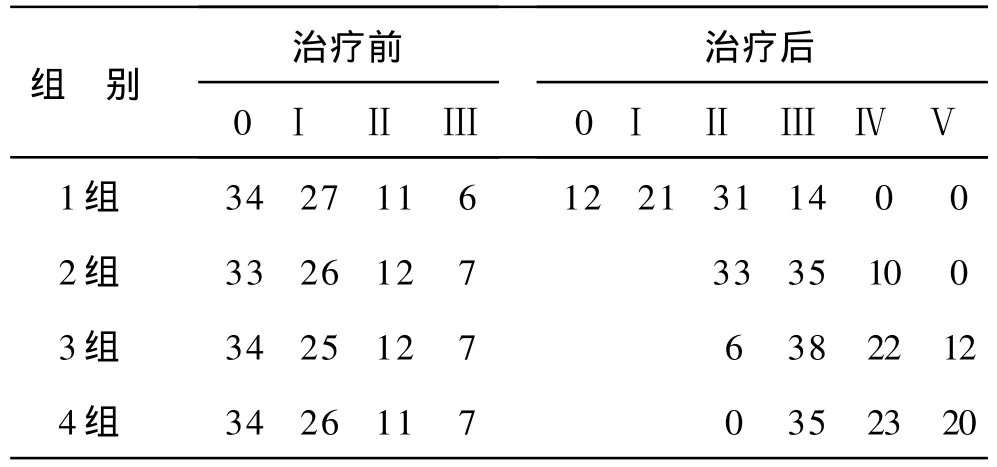
附表 四組 PC肌療效統計(n=150)
討 論 分娩時產道的擴張,以及難產、胎兒頭圍偏大、產程延長等,可使盆底肌纖維產生不同程度的損傷,受到不可避免的牽拉,膀胱尿道后角發生改變,部分尿道橫紋肌失去神經作用,盆底肌支持組織削弱[2]。產后盆底肌肉強度下降,不僅容易導致產后尿失禁,并且盆底肌肉松弛會造成對興奮點的敏感下降,影響產后性生活質量,因此產后盆底肌肉的訓練尤為必要。女性產后進行盆底肌肉訓練對防治尿失禁的作用已得到普遍認同,Wilson等通過研究發現[3],產婦進行產后盆底鍛煉可有效降提高 PC肌強度。kegel訓練有一定療效,但是對盆腔肌肉整體功能的復原有局限性。傳統的陰道啞鈴訓練由于其操作簡單,費用低廉,因此在臨床上得到廣泛應用,但由于患者的 PC肌本身強度狀況,以及產后恢復情況,有時候效果并不佳,尤其是重度患者。電刺激治療尿失禁多認為是通過以下途徑起作用[4]:①刺激陰部神經傳出纖維,增強肛提肌及其他盆底肌肉及尿道周圍橫紋肌的功能,提高尿道關閉壓。②刺激經陰部神經傳入纖維,通過神經元連接至骶髓逼尿肌肉核,抑制逼尿肌肉核興奮,再經盆神經至逼尿肌肉,抑制逼尿肌肉收縮。而手法按摩可疏通經絡,調氣血、補虛弱,舒筋通絡、活血祛瘀,增強小腹肌力,可促進盆腔及下肢的血液循環及新陳代謝,從而促進盆底康復。從臨床療效看,4組Ⅱ度患者減小至 0例,Ⅴ度患者增加至 20例,顯示了較好的臨床效果,因此我們認為,對產后盆底肌肉強度欠佳患者采用生物反饋聯合電刺激治療及手法按摩是更為有效的治療方案,而且針對性更強,能有效提高治療效果,改善患者生活質量,值得在臨床上應用和推廣。
[1] Patel DA,Xu X,Thomason AD,et al.Childbirth and pelvic floor dysfunction:an epidemiologic approach to the assessment of prevention opportunities at delivery[J].Am J Obstet Gynecol,2006,195(1):23-28.
[2] 王曉光,裴兆輝.女性產后壓力性尿失禁康復治療的研究進展 [J].中國實用婦科與產科雜志,2007,23(7):575-576.
[3] Wilson PD,Herbison R,Herbison GP.Obstetric practice and theprevalenceofurinary incontinence three months after delivery[J].Br JObstet Gynaccol,1996,103(2):154-161.
[4] Weiss BD.Selecting medications for the treatment of urinary in2continence[J].Am Fam Physician,2005,71(2):3151.

