糖尿病、甲亢和甲減
加布里埃拉
引言
早有文獻提出,甲狀腺功能和糖尿病相關,使用的英文術語是“thyroid diabetes”;換句話說,甲狀腺激素過多可導致血糖控制不佳。近一個世紀內發表的諸多文獻,都是著重研究糖尿病和甲狀腺功能的關系。相關文獻(包括以總人口水平為基礎和以糖尿病群體為基礎的研究)已經對甲狀腺激素對葡萄糖代謝影響,進行了詳細的評估。本文的主要目的是探討這一領域的一些具體問題。包括:明確甲狀腺功能異常的發病率(包括總人口水平和糖尿病群體),這兩種疾病基本的病理機制,以及可能使用的藥物的一些相關藥理作用。
甲狀腺功能異常的患病率
無論甲亢或甲減(甲狀腺激素過多或不足),都是從很輕微的病情開始的,此時生化異常已存在,但還沒有表現出任何癥狀或體征,因此,最終在臨床發現時,病情可能已經非常嚴重,甚至可能危及生命(如,粘液水腫性昏迷)。
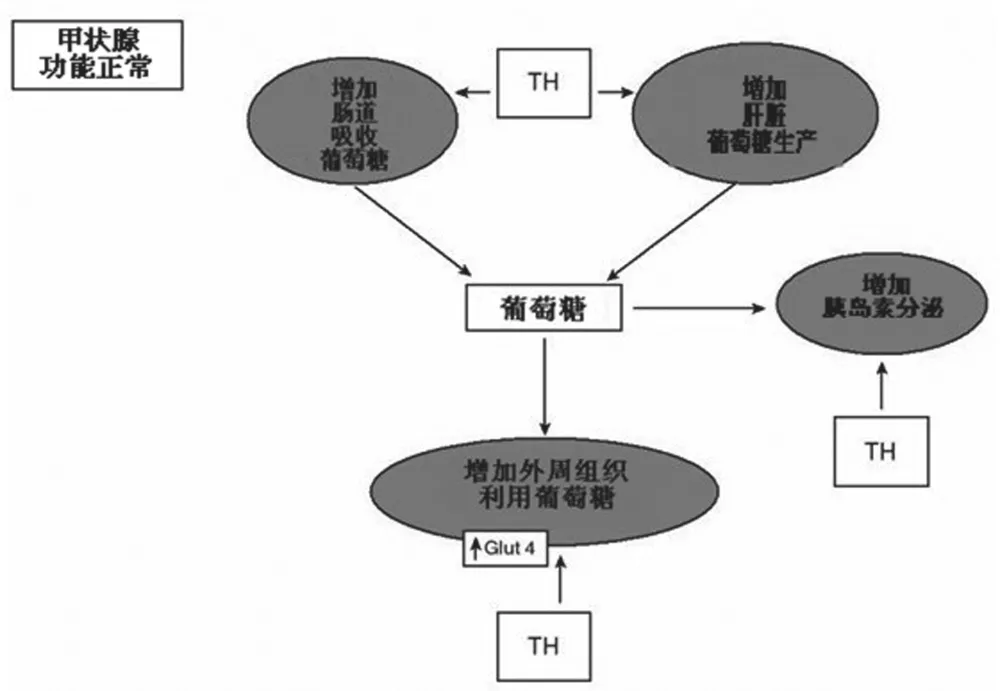
圖1 甲狀腺激素對體內葡萄糖代謝平衡的影響
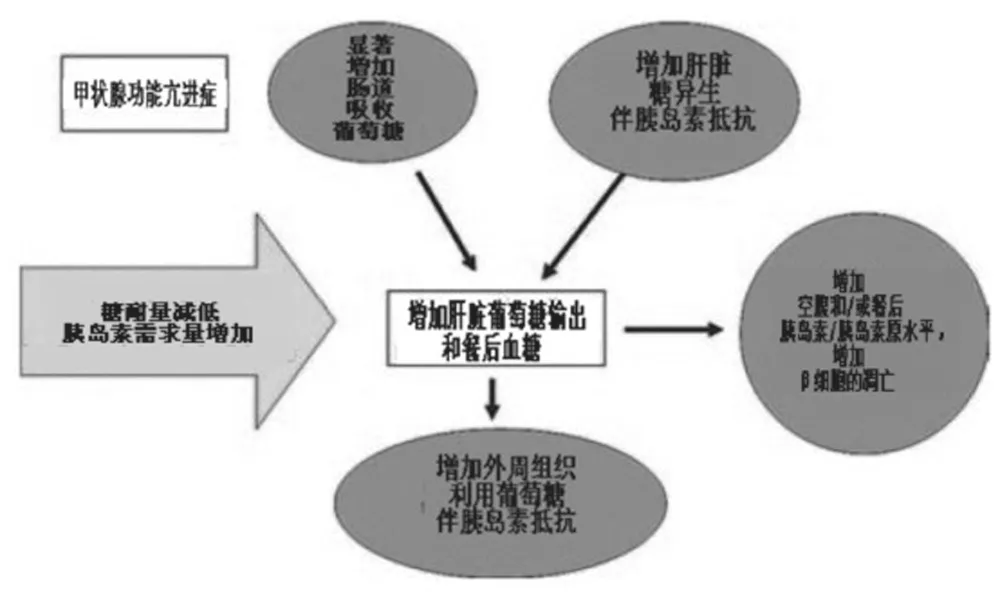
圖2 甲亢和葡萄糖代謝
調查的人群不同,患病率也不同。在英格蘭北部進行的一項Whickham調查結果顯示,明顯存在甲亢或甲減的人,女性至少為2%,男性至少為0.2%。NHANES III調查的結果表明,美國人口有甲減者占4.6%(0.3%為臨床,4.3%為亞臨床),有甲亢者占1.3%(0.5%為臨床,0.7%為亞臨床)。每年有5%~15%從亞臨床甲減進展為臨床甲減,其中,甲狀腺抗體陽性的女性特別危險。
亞臨床甲減是甲狀腺功能異常最普遍的形式,它更多發生在老年女性(60歲以上的女性的患病率高達20%)。最近,這一結果受到Surks等人的質疑。研究人員重新分析了NHANES的數據,結果顯示,血清TSH的值,可能會隨著年齡的增加而增加。基于此,80歲以上的老年人的TSH水平達到7.5μU/mL,仍將需被視為正常;這個年齡組約70%的TSH水平偏高的老年人,被重新歸到年齡相關的正常范圍(97.5百分位數以下)。
亞臨床甲亢在中老年群體中也同樣常見,但女性發病率并沒有明顯偏高。大約每年有5%的亞臨床甲亢進展為臨床甲亢。
主要引起甲減的橋本甲狀腺炎和主要引起甲亢的Graves病(GD),都屬于自身免疫性疾病。雖然1型糖尿病也是由自身免疫性疾病引起的,但伴有甲狀腺功能異常的1型糖尿病患者并不常見。AITD(自身免疫性甲狀腺疾病)和1型糖尿病可能和同一種基因相關;這種和同一種基因相關的特征,被認為是自身免疫多腺體綜合征(APS)的一種亞型特征。
Perros等人進行的研究表明,1型糖尿病患者的AITD患病率更高。據報道,在1型糖尿病女性成人患者,甲狀腺功能異常者高達31.4%。此外,在1型糖尿病兒童,甲狀腺抗體陽性的比例可能上升到20%;已報告,在1型糖尿病兒童和青少年,約3%~8%已進展為自身免疫性甲狀腺功能減退癥。產后甲狀腺炎(postpartumthyroiditis,PPT),是一種常見的產后一年內發生的甲狀腺功能異常綜合征,以人口為基礎的研究結果顯示此事件發生率為4%~6%,而1型糖尿病女性患者的PPT發生率則高3倍(25%)。
雖然,甲狀腺疾病(臨床或亞臨床)在1型糖尿病患者更常見,但是,一項澳大利亞研究結果表明,在未知甲狀腺疾病的2型糖尿病女性患者,亞臨床甲狀腺功能減退癥很常見,但此研究結果為偶然發現。然而,據報告,有GAD65自身抗體的2型糖尿病成人患者,甲狀腺自身免疫性疾病的風險增加;這一結果已經在兒童患者中獲得證實。至于存在代謝綜合征的患者,可以預料,亞臨床甲狀腺功能減退癥的患病率可能會更高(和沒有代謝綜合征的患者相比)。這些結果可歸因于血脂水平異常、肥胖、高血壓和胰島素抵抗(代謝綜合征的各組分)。
考慮到甲亢和甲減這兩種內分泌病(endocrinopathies)的較高患病率,探討糖尿病患者的甲狀腺疾病很重要。不過,只建議篩查1型糖尿病兒童和青少年。TSH應在1型糖尿病確診幾星期后進行測試。如果TSH水平正常,患者應每1年~2年重復測試一次。一旦懷疑有甲狀腺功能異常或甲狀腺腫,就要進行甲狀腺功能測試。對于糖尿病成人患者,就強制性篩查甲狀腺疾病的問題,并沒有達成一致意見。
常見的病理機制
甲狀腺激素對葡萄糖代謝的影響很大。它可以調節血清胰島素水平,反向調節相關激素,影響腸道對葡萄糖的吸收,影響肝臟生產葡萄糖,還可以影響外周組織(脂肪和肌肉)對葡萄糖的攝取(圖1)。已知甲狀腺激素在肝臟、骨骼肌和脂肪組織中的作用各不同,但是這些作用都會涉及到胰島素。甲狀腺激素反向調節胰島素水平、刺激肝臟糖異生和糖原分解的機制可能是,它們首先上調相關基因(如,GLUT-4和磷酸激酶,分別涉及葡萄糖的轉運和糖酵解)的表達,接著和胰島素協同作用來促進外周組織攝取和利用葡萄糖。最近,研究人員在人成纖維細胞確定了另一種受甲狀腺激素調節的基因,轉錄因子HIF-1α(負責上調糖酵解酶的葡萄糖轉運蛋白的表達),對于甲狀腺相關糖尿病領域仍然屬于一個新的發現。
甲狀腺疾病對血糖水平的控制有重大影響。當發生甲狀腺功能異常時,隨之而來的是葡萄糖穩態平衡的打破(圖2)。胰島素抵抗(主要和肝臟糖異生增加相關)是甲狀腺激素過多的一個特征,并可以用來解釋以下這個問題,即,伴發甲亢的糖尿病患者的血糖水平為什么會惡化?甲亢患者的葡萄糖吸收增加,也就是說,因腸道葡萄糖吸收增加導致血糖水平增加,肝臟葡萄糖輸出增加,同時還伴隨空腹或餐后胰島素和胰島素原水平的增加,游離脂肪酸濃度升高,以及外周葡萄糖攝取和利用增加。在外周組織,大量葡萄糖通過非氧化途徑,而不是克氏循環(Krebs cycle,被認為是生物體中丙酮酸氧化以及糖類、蛋白質或脂肪酸轉化成能量的重要途徑,反應在細胞的線粒體中進行),進入細胞,最終導致葡萄糖代謝的增加。在細胞內產生的乳酸,返回肝臟進入柯氏循環(Cori cycle,被認為是在骨骼肌組織和肝臟之間的能量循環)。
在甲狀腺功能亢進癥,認為外周組織攝取葡萄糖在正常水平或有所增加,也已被證明,胰島素刺激的外周葡萄糖攝取減少。在甲狀腺組織,胰島素刺激的葡萄糖攝取功能可能受損,可能是因為,增加的血流量導致的血清葡萄糖水平下降,進而使葡萄糖攝取減少。在甲狀腺功能亢進癥,β細胞功能可表現為正常、下降或增加。然而,觀察性研究結果顯示,在吸收和基線水平,胰島素釋放都增加(與甲狀腺功能正常的對照組相比),并認為,過量的胰島素原或許是高胰島素血癥的原因所在。此外,最近的研究表明,甲狀腺激素增加β細胞的凋亡,而這可能是甲亢患者糖耐量減低的一個主要因素。
在甲狀腺功能減退癥,糖代謝也受到影響,但其臨床特征不太明顯(圖3)。已證明,甲減患者存在糖耐量減低(與甲狀腺功能正常組相比)。盡管如此,甲狀腺功能減退癥患者的肝臟葡萄糖生產并不受影響或表現為下降,從而抵消了外周組織胰島素抵抗的存在,這可能是合并甲減的糖尿病患者,對控制血糖的胰島素需求降低的原因所在。在甲狀腺功能減退癥,基線血漿胰島素水平正常或降低。這些調查結果表明,甲減患者的內源性葡萄糖生產減少。另一方面,最近基于人類的研究結果顯示,在合并有甲減的糖尿病患者,葡萄糖刺激的胰島素分泌增加,可能是對胰島素抵抗增加(可導致對β細胞的需求不斷增加)的一個反應。
盡管這些結果的大多數都符合臨床甲減,但是有報告稱胰島素抵抗也見于亞臨床甲減,另外還有一個可能的機制是,亞臨床甲減和心血管風險相關。此外,已證明,無論是甲狀腺功能正常的非糖尿病和糖尿病成人患者,在胰島素敏感性的不同層次,TSH水平的微小變化可能對血脂水平有顯著影響。在伴有甲狀腺功能減低的糖尿病患者,胰島素抵抗和甲減相互作用,可能是動脈粥樣硬化風險增加的關鍵因素(圖4)。
盡管甲狀腺功能狀態通過只是用來評估血漿激素水平,它還是葡萄糖穩態的一個關鍵指標。T3胞內信號途徑與此有關。激素水平是通過一系列的調控步驟信號轉導途徑達到的,此信號途徑和T3胞內濃度、脫碘酶、T3受體亞型的相對濃度、共激活因子(co-activators)和共抑制因子(corepressors)相關。這一信號途徑最終導致了甲狀腺激素功能的組織特異性;組織甲狀腺激素水平和循環甲狀腺激素水平相對獨立。基因Thr92Ala的多態性(“賦予”了脫碘酶2較低的活性),和某些人群的胰島素抵抗相關,同時它還被認為是一個隱藏的調控機制。
甲狀腺疾病的干預策略
甲狀腺功能亢進癥的干預策略,傳統的治療方法包括:抗甲狀腺藥物,放射性碘和手術。甲狀腺功能減退癥的治療主要是甲狀腺素的替代治療(如,左旋甲狀腺素)。至于亞臨床甲減和甲亢,由于缺乏來源于臨床試驗的確鑿數據,給予以證據為基礎的建議時必須謹慎,有時TSH水平稍微異常時并不能確定。建議給予患者個性化的治療。對于存在幾個心血管危險因素的糖尿病患者合并亞臨床甲狀腺功能異常時,應考慮治療的目的。
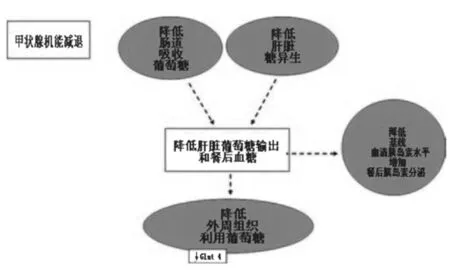
圖3 甲減和葡萄糖代謝
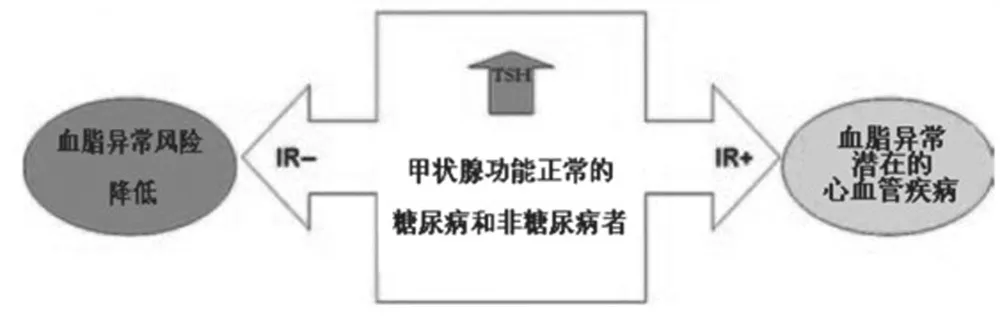
圖4 TSH和血脂的關系
必須考慮某些特殊的情況。在合并甲狀腺疾病的糖尿病患者,關注一些常用藥(降糖藥和治療甲亢甲減的藥物)的藥理作用。據報道,某些 磺 脲 類( 如,carbutamide, tolbutamide,methahexamide, chlorpropamide)可以抑制甲狀腺激素的合成。此外,已證明,對于使用甲狀腺素替代療法治療原發性甲減的糖尿病患者,二甲雙胍可以降低其促甲狀腺激素水平。另一個需要關注的問題就是,糖尿病患者慎用他汀類藥物。因為,在未被確診甲減的糖尿病患者使用他汀類藥物,通常會發生肌病。
甲狀腺激素類似物仍在研發中。它們保留了甲狀腺激素在肝臟、脂肪組織和肌肉的有利作用,同時糾正了甲狀腺激素對心臟的不利作用。其中一些化合物,已被證明可以使小鼠的血糖水平降低,并被認為是一類有希望的降糖藥。
糖尿病合并甲狀腺疾病:長期的死亡率或發病率
如前所述,亞臨床甲減和甲亢,都可以使CVD風險增加。只有少數的研究探討了糖尿病患者存在亞臨床甲狀腺功能異常的不利影響。其中有一項臺灣的橫斷面研究,涉及588名合并有亞臨床甲狀腺功能減退癥的2型糖尿病患者,并和甲狀腺功能正常的2型糖尿病患者進行了比較。結果顯示,亞臨床甲減組的腎病發生率較高(經年齡、性別和HbA1c調整后)。4年后,亞臨床甲退組的心血管事件發生率較高,進一步調整尿白蛋白和肌酐的比值后,兩組結果的差異性不顯著。這些結果和另一項涉及1,170名2型糖尿病患者的橫斷面研究的結果一致。該研究結果顯示,相比甲狀腺功能正常的2型糖尿病患者,合并亞臨床甲減的2型糖尿病患者的視網膜病變發病率更高。
一項涉及382例2型糖尿病婦女的研究(Fremantle Disease Study)結果顯示(隨訪9年),血清TSH水平最低層對于全因死亡和心血管死亡有臨界意義。一項納入該研究的薈萃分析結果顯示(Haentjens等),與甲狀腺功能正常的對照組相比,亞臨床甲亢患者的全因死亡風險顯著增加1.49倍。但就整體而言,全球亞臨床甲減患者的死亡率并沒有增加。不過,相比甲狀腺功能正常的人群,有合并癥(2型糖尿病,心臟病,中風,臀部骨折)患者的全因死亡率顯著增加。另一方面,一項以6,540例糖尿病患者數據庫為基礎的回顧性分析結果顯示,相比甲狀腺功能正常的對照組,TSH基線水平較高的患者組有較低的死亡率(兩組平均年齡匹配,為73歲)。這些研究結果支持以前的觀點,即,亞臨床甲減患者有較高死亡風險,主要在65歲以下人群。
結論
人們早就認識到,甲狀腺功能異常會影響到血糖代謝的平衡。在甲狀腺功能沒有及時糾正的情況下,甲亢患者的血糖控制往往不佳。最近,有人提出組織水平的甲狀腺激素作用的新途徑,無論甲亢還是甲減,可能都涉及到對患者同時存在的胰島素抵抗的認識。
雖然甲狀腺疾病在1型糖尿病患者較普遍,由于共同的自身免疫性發病機制,2型糖尿病患者的甲狀腺疾病有相似的患病率。另一方面,代謝綜合征人群的亞臨床甲減發生率高得多。這些結果并不奇怪,因為,代謝綜合征的幾個特征和甲狀腺功能減退有關。
糖尿病合并甲狀腺疾病,和長期的發病率和死亡率增加相關。治療臨床甲狀腺疾病的益處是顯而易見的,但是,對亞臨床甲減和甲亢的管理尚未獲得解決,決定性的干預研究是很有必要的。有人建議對患者應進行個體化的治療。對于存在在胰島素抵抗、血脂異常或糖尿病的患者(有較高心血管風險),在治療他們的亞臨床甲狀腺疾病的時候,必須認真考慮所用藥物的藥理作用。

