頭頸部64層螺旋CT血管成像在診治缺血性腦血管病中的研究
趙貴存,史常勤
(單縣東大醫院1神經內科,2放射科,山東 單縣 274300)
缺血性腦血管病(ischemic cerebrovascular disease,ICVD)占腦卒中患者的80%以上,在我國其發病率呈明顯的上升趨勢。供血動脈狹窄及不穩定斑塊脫落,是引發ICVD的主要原因和危險因素,早期檢查以明確供血動脈狹窄是血管內介入治療的先決條件。隨著近幾年ICVD介入治療技術的成熟,腦血管疾病患者的血管檢查正在逐漸得到臨床醫師的認可,但仍有很多臨床醫師缺乏對腦梗死早期血管檢查重要性的認知,往往延誤臨床治療時機。64層螺旋CT數字減影血管造影(digital subtraction CT angiography,DSCTA)是一種創傷小,快捷明確的檢查手段。現重點探討DSCTA對ICVD的檢查與診斷價值。
1 資料與方法
1.1 臨床資料 選取2009年10月至2010年10月,我院神經內科住院患者210例,年齡35~80歲,平均(56.72±7.56)歲,其中男111例,女99例,經頭部CT、磁共振成像證實,診斷符合《中國急性缺血性腦卒中診治指南》2010制訂的標準[1]。其中腦梗死185例,短暫性腦缺血發作25例。排除心源性卒中、瘤卒中、感染和自身免疫性疾病,嚴重的心、肝腎功能障礙者。
1.2 檢查方法 使用GE hight speed 64層螺旋CT對所有患者進行掃描檢查,患者均采取仰臥位,由主動脈弓掃描至頭頂,先用 TESTBOLUS進行小劑量肘前靜脈團注對比劑碘海醇20 mL,同層動態掃描測試,注射對比劑6 s后啟動掃描,獲得基底動脈層面的時間密度曲線,從而得出最佳掃描延遲時間。然后再進行頭部DSCTA掃描,采用日本(Nemeto Dual Shot Alpha)雙筒自動高壓注射器,經肘前靜脈以4.5 mL/s的速率注入非離子型造影劑碘海醇70 mL及生理鹽水40 mL,管電壓120 kV,管電流500 mAs,層厚0.625 mm,所有重建數據傳至后處理工作站中進行操作,要用最大密度投影、多平面重建和容積顯示技術,進行重組以及軸位像擴大測量血管血徑,并計算動脈狹窄率,同時檢測各段動脈存在的斑塊類型及其分布情況。
1.3 判斷標準 ①血管狹窄的診斷標準:動脈狹窄率的測定,應用北美癥狀性動脈內膜切除實驗(NASCET)狹窄分級進行測量[2],測得橫斷面上最狹窄部位的直徑(N)和兩端正常血管的直徑(D),然后運用公式狹窄率=(1-N/D)×100%將狹窄程度分級。無狹窄(狹窄率0),輕度狹窄(狹窄率29%),中度狹窄(狹窄率為30%~69%),重度狹窄(狹窄率為70%~99%),完全閉塞。②斑塊類型的檢查與判斷:根據斑塊的密度將斑塊分為以下3類:軟斑,斑塊為低密度均質;硬斑,高密度均質;混合斑塊,斑塊密度不均,軟硬斑塊混雜。
1.4 統計學方法 采用SPS 13.0統計軟件,計量資料采用均數±標準差(±s)表示,組間比較采用t檢驗;計數資料采用χ2檢驗,等級資料采用秩和檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 ICVD患者前后循環和顱內動脈及頸部動脈狹窄分布的比較 210例ICVD患者行頭頸部DSCTA檢查,其中158例(75.2%)ICVD患者顱內血管有不同程度的狹窄,單一動脈狹窄59例(37.3%)與多發動脈狹窄99例(62.7%)相比差異有統計學意義(χ2=5.17,P <0.05)(表 1)。前循環單一動脈狹窄38例(顱內動脈29例,頸部9例),后循環單一動脈狹窄21例(顱內16例,頸部5例)。多發動脈狹窄99例,只累計顱內動脈34例,累計頸部25例,顱內頸部均受累40例。
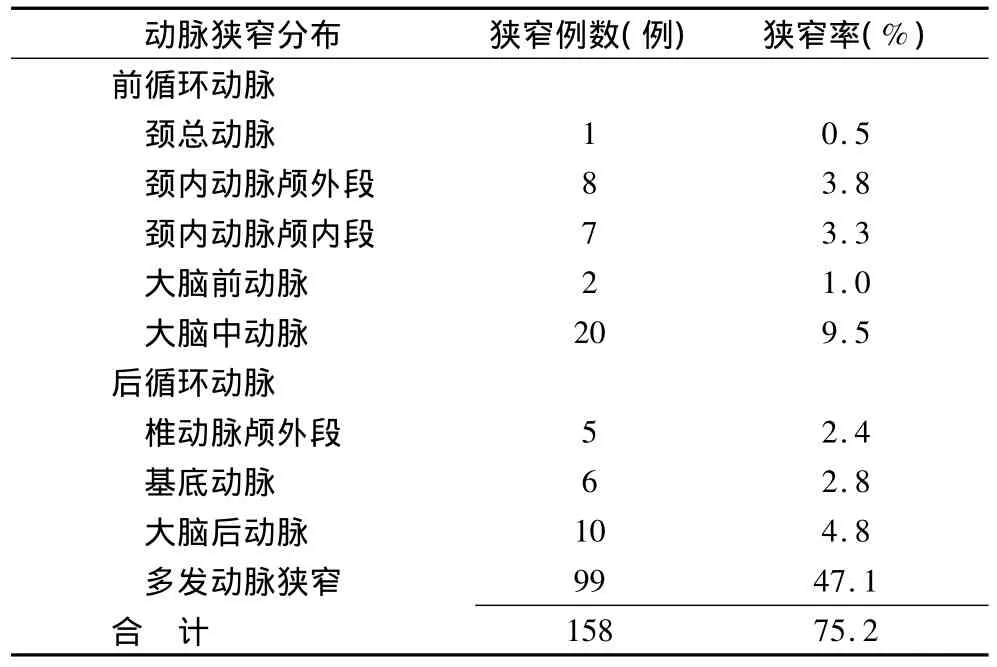
表1 ICVD患者前后循環和多發動脈動脈狹窄分布
2.2 不同年齡ICVD患者血管狹窄程度的比較 35~60歲的患者,中重度狹窄者21例(52.5%),>60歲者,中重度狹窄者93例(78.8%),不同年齡的患者,狹窄程度比較差異有統計學意義(Z=3.0243,P <0.05)(表 2)。

表2 不同年齡組ICVD患者狹窄程度的比較
2.3 斑塊性質 158例顱內外血管有狹窄的LCVD患者中,138例在兩端動脈中出現斑塊,20例為單發動脈斑塊。軟斑50例,硬斑28例,混合斑塊80例。
3 討論
ICVD發病率高,其原因主要是供血動脈粥樣硬化,高血壓所致小動脈硬化,動脈炎,血管畸形,心臟病,血液系統疾病等。其中腦供血動脈粥樣硬化是導致血管狹窄的主要因素。DSCTA能及早地檢查和診斷血管狹窄的情況,一次DSCTA即可完成主動脈弓至顱頂大范圍的血管成像,去除鈣化及骨骼的影響,并能旋轉360°多層顯示,一次掃描可看到血管全程,部分病例可清楚顯示側支代償情況,通過三維重建可完整清晰地顯示頸動脈、椎動脈、基底動脈和顱內動脈。DSCTA是一種無創、快速有效、經濟的檢查方法。
DSCTA仍然是診斷顱內血管病變的金標準,對于輕度狹窄及血管扭曲造成的嚴重狹窄,DSCTA容易漏診,同時DSCTA為有創檢查方法,費用高,存在1%~4%并發癥的風險,臨床應用受到限制,基層應用難以廣泛開展。DSCTA具有很高的敏感性和較低的假陰性,DSCTA檢查的陽性結果很可靠,可直接作為支架置入術的篩選。顱內和頸部動脈狹窄主要通過4種機制[3]導致ICVD:①低灌注;②斑塊內出血和斑塊的生長導致狹窄部位血栓形成;③狹窄部位遠端血栓栓塞;④狹窄部位直接閉塞穿支動脈。
DSCTA還可較好地顯示動脈硬化性斑塊。當易損斑塊出現裂隙或潰瘍,血管內膜破壞,血小板聚集,繼發血栓或附壁血栓形成,即可迅速導致血管狹窄或閉塞。斑塊的脂質纖維成分,鈣化成分和血栓成分對應不同的CT值,根據CT值分出斑塊類型。非易損斑塊又稱硬斑,也可通過斑塊動脈重構導致斑塊增大,最后發生內膜狹窄。本研究中ICVD患者顱內和頸部動脈狹窄,狹窄率為75.2%,頸內動脈狹窄率高于頸部動脈狹窄率。前循環狹窄率高于后循環狹窄率。顱內和頸部動脈狹窄是ICVD發病的重要基礎。Mazighi等[4]的研究表明,在與其癥狀相對應的顱內動脈狹窄程度>50%的患者中,3年內其供血區再發缺血性腦卒中的危險高達38.2%,臨床上除藥物治療外,對于有血管內介入治療指征的患者應積極開展。DSCTA可直觀快捷地顯示和評估ICVD頭頸部血管狹窄程度及斑塊情況,為治療提供科學依據,臨床醫師應該重視此項檢查。
[1]中華醫學會神經病學分會腦血管病學組急性缺血性腦卒中診治指南撰寫組.中國急性缺血性腦卒中診治指南2010[J].中華神經科雜志,2010,43(2):146-153.
[2]North American Symptomatic Carotid Endarterectomy Trial Collaborators.Beneficial effect of carotid endarterectomy in symptomatic patientswith high-grade carotid stenosis[J].N Engl JMed,1991,325(7):445-453.
[3]Schumacher HC,Meyers PM,Higashida RT,et al.Reporting standards for angioplasty and stent-assisted angioplasty for intracranial atherosclerosis[J].J Vasc Interv Radiol,2009,20(7 Suppl):S451-S473.
[4]Mazighi M,Tanasescu R,Ducrocp X,et al.Prospective study of symptomatic atherothrombotic intracranial stenoses:the GESICA study[J].Neurology,2006,66(8):1187-1191.

