慢性疾病患者感染革蘭陰性桿菌的產酶菌耐藥性分析
周文聰 饒冠利 吳曉燕 (浙江青田縣人民醫院 323900)
慢性疾病患者發生感染是臨床上的常見病和多發病之一,為了解慢性疾病患者感染革蘭陰性桿菌的病原菌及耐藥狀況,我們通過1356例慢性疾病住院患者各種樣本的細菌培養,對771株革蘭陰性菌分離株作超廣譜β-內酰胺酶(ESBLs)、頭孢菌素酶(AmpC)檢測和藥敏試驗,現將結果分析報道如下:
1 資料與方法
1.1 一般資料 1356例慢性疾病患者,來自于2004年1月至2009年10月青田縣人民醫院住院部,其中男915例,女441例,年齡65~90歲,平均(70±12.4)歲。疾病包括:慢性肺心病93例,慢性呼吸衰竭85例,慢性阻塞性肺疾病215例,慢性多臟器功能衰竭36例,慢性心力衰竭115例,冠心病141例,高血壓206例,慢性肝炎96例,肝硬化93例,慢性膽囊炎43例,慢性腎炎92例,慢性腎衰竭51例,糖尿病酮癥酸中毒90例。病程3個月至12年,住院期間血、尿成分異常或影像學檢查異常。
1.2 檢測方法
1.2.1 菌株來源與培養鑒定 分別對患者血液、尿液、痰液、胸腹水、導管等各類送檢樣本按照《全國臨床檢驗操作規程》要求進行接種和培養。根據革蘭染色特性,主要用VITEK-32型全自動微生物分析系統及細菌鑒定藥敏卡;藥敏卡部分采用API細菌鑒定系統及相應藥敏試劑條進行測試。以上檢測試劑均為法國生物梅里埃公司產品。
1.2.2 超廣譜ESBLs檢測 采用雙紙片協同試驗,按常規紙片擴散法接種細菌,在平板中心貼上阿莫西林/克拉維酸紙片,在其周圍貼上頭孢他啶、頭孢噻肟、氨曲南紙片,若周圍3個藥敏紙片中有任何一個抑菌圈在靠近阿莫西林/克拉維酸紙片一側邊緣出現擴大,視為產ESBLs可疑菌株。并以大腸埃希菌ATCC35218、肺炎克雷伯菌ATCC700603菌株為質控菌株,按美國臨床實驗室標準化研究所(CLSI)推薦的紙片擴散確證試驗[4]予以確認。
1.2.3 AmpC檢測 在MH瓊脂平板上按紙片擴散法標準涂布ATCC25922大腸埃希菌,平板中央貼一張30μg的FOX紙片,距紙片邊緣5mm處用無菌刀片向平板邊緣挖一放射狀溝槽,由紙片端向平板邊緣方向向槽內加入25~30μl酶提取液,勿使酶粗提液溢出,置35℃過夜,觀察結果。若FOX對大腸埃希菌的抑菌圈形狀在溝槽紙片端彎曲,則AmpC酶陽性;若抑菌圈形狀無改變,則為陰性。以陰溝桿菌029M為陽性對照株。
1.3 藥敏試驗 采用K-B法,CLSI制定的標準判斷結果。質控菌株為大腸埃希菌ATCC25922、銅綠假單胞菌ATCC27853、肺炎克雷伯桿菌ATCC700603和陰溝腸桿菌029M。
2 結果
2.1 細菌檢出情況 1356例慢性疾病患者中共分離培養出771株革蘭陰性桿菌,依次為:大腸埃希菌273株(35.4%),肺炎克雷伯菌229株(29.7%),銅綠假單胞菌104株(13.5%),鮑曼不動桿菌86株(11.2%),陰溝腸桿菌79株(10.2%)。產酶菌444株(57.6%),非產酶菌327株(42.4%)。不同病原菌產酶情況見表1。
2.2 非產酶菌與產酶菌對抗菌藥物的耐藥情況 在14種抗菌藥物中,產酶菌株對亞胺培南、頭孢吡肟的耐藥率與非產酶菌株相差不大,差異無統計學意義;其他12種抗菌藥物,產酶菌株的耐藥率明顯高于非產酶菌株,差異有統計學意義。詳見表2。
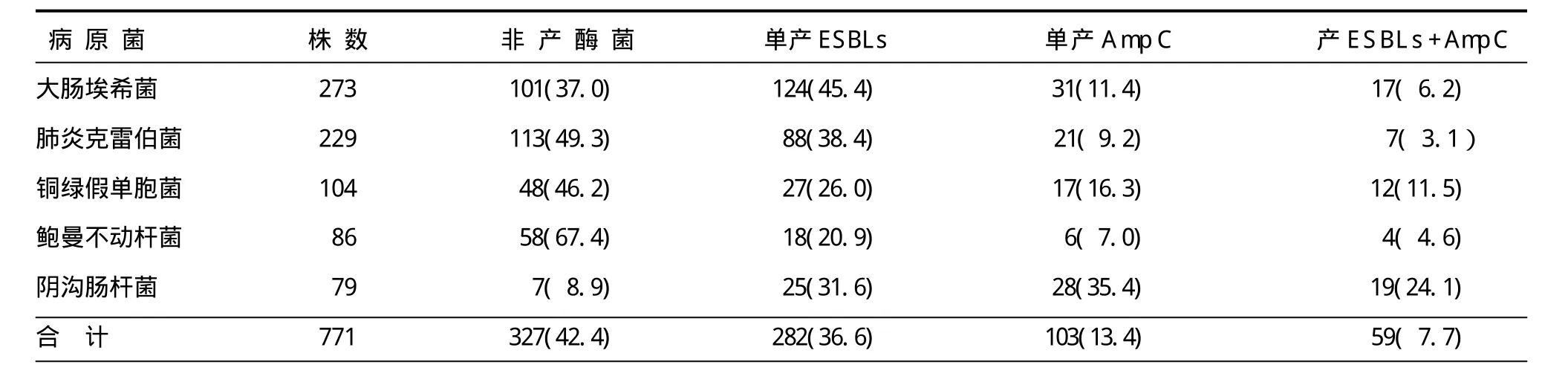
表1 771株不同病原菌產酶情況 [例(%)]

表2 非產酶菌與產酶菌對14種抗菌藥物的耐藥率 (%)
3 討論
慢性疾病發生感染的患者,多數為年高、體弱、營養狀況差,常伴有多種慢性基礎疾病。組織器官退化,免疫功能紊亂,對病毒及細菌侵襲的抵抗力下降,導致感染性疾病反復發作,正常使用大量的廣譜抗菌藥物及免疫抑制藥和激素治療,造成臨床致病菌耐藥譜的變遷,耐藥水平嚴重,多重耐藥情況比較突出,臨床治療困難。因此,常見細菌監測和合理應用抗菌藥物,對慢性疾病感染者的治療至關重要。
我們從1356例慢性疾病患者中分離出革蘭陰性桿菌771株,依次為大腸埃希菌、肺炎克雷伯菌、銅綠假單胞菌、鮑曼不動桿菌、陰溝腸桿菌。產ESBLs和AmpC檢測發現,單產ESBLs以大埃希菌、肺炎克雷伯菌檢出率最高,其次為陰溝腸桿菌、銅綠假單胞菌、鮑曼不動桿菌;而單產AmpC依次為陰溝腸桿菌、銅綠假單胞菌、大腸埃希菌、肺炎克雷伯菌、鮑曼不動桿菌;同一菌株同產ESBLs和AmpC我們檢出59株,最常見為陰溝腸桿菌,其次為銅綠假單胞菌。以上結果說明,慢性疾病感染者的病原菌主要為大腸埃希菌、肺炎克雷伯菌,產酶情況非常嚴峻;單產ESBLs以大腸埃希菌、肺炎克雷伯菌為主,同產和單產AmpC以陰溝腸桿菌為常見與國內報道基本一致[1-2]。而ESBLs和AmpC是介導腸桿菌細菌耐藥的最主要的兩種酶,攜帶的質粒常同時含有氨基糖苷類、喹諾酮類、氯霉素、復方磺胺類等耐藥基因,這些耐藥基因可經質粒或轉座子通過接合、轉化和轉導形式造成同種、不同種細菌間的耐藥性水平傳播,造成院內交叉感染和院外耐藥菌的擴散,引起嚴重的公共衛生問題[3]。
從本組藥敏結果來看,無論是產酶菌、非產酶菌對亞胺培南仍保持著高度的敏感性,耐藥率均小于6.0%,這是由于亞胺培南具有特殊的空間構象,對β-內酰胺酶高度穩定,與所有革蘭陰性桿菌的青霉素結合蛋白(PBPs)具有較強的親和力,特別是與PBP2結合,迅速進入細菌的微孔蛋白D2通道,從而顯示出較強的抗菌活性[4]。頭孢吡肟對非產酶菌、產酶菌的耐藥率均高于亞胺培南,但低于氨芐西林、氨芐西林/舒巴坦、氨曲南、頭孢唑林、頭孢他啶、頭孢曲松、哌拉西林/他唑巴坦、慶大霉素、左氧氟沙星、環丙沙星、復方磺胺甲惡唑、妥布霉素。這主要是頭孢吡肟對AmpC酶的親和力低,能快速穿透細菌的外膜屏障與PBP親和力強,能快速殺死產酶菌株;在我國分離菌株以CTX-M基因為主ESBLs,不易水解頭孢吡肟[5]。氨芐西林、氨芐西林/舒巴坦等12種抗菌藥物對產酶菌的耐藥率為49.3%~100.0%,這可能與抗菌藥物的廣泛應用相關;同時與產ESBLs革蘭陰性桿菌主要在攜帶有ESBLs的質粒上可同時攜帶有氨基糖苷類、喹諾酮類等抗菌藥物的耐藥基因有關[6]。此外,非產酶菌除了對氨芐西林、頭孢唑林、頭孢曲松三種抗菌藥物的耐藥率>50%外,其余11種抗菌藥物的耐藥率均<50%;與產酶菌耐藥率比較,除了亞胺培南外,其余13種抗菌藥物的耐藥率均低于產酶菌。由此可見,慢性疾病患者感染革蘭陰性桿菌的產酶菌是導致其耐藥性改變的一個重要因素。因此,我們在治療革蘭陰性桿菌產酶引起的慢性疾病感染者時,不能僅憑臨床經驗使用抗菌藥物,應根據藥敏結果合理選用抗菌藥物,同時應積極治療基礎疾病,提高患者的免疫功能,防止院內細菌感染與播散。亞胺培南可作為治療重癥感染者的首選藥物,且注意療程,以免引起菌群失調造成真菌感染。也可用頭孢吡肟進行抗感染治療,尤其是對產AmpC酶菌株感染者,其表現出較強的抗菌活性[4]。有條件醫院的實驗室應開展耐藥菌監測,快速有效地檢測ESBLs與AmpC菌株,為臨床提供細菌耐藥分析,指導臨床合理應用抗菌藥物,對延緩耐藥菌株的產生和傳播具有十分重要的意義。
[1]王潭楓,陳月燕,宋志興,等.醫院感染革蘭陰性桿菌分布及藥敏變遷分析[J].中國醫藥指南,2008,6(20):75-76.
[2]蔡瑜嬌,劉嵐,劉昌林,等.革蘭陰性桿菌耐藥與產AmpC酶的檢測與耐藥的關系分析[J].第三軍醫大學學報,2005,27(4):253-355.
[3]Alvarez M, Tran JH, Chow N, et al. Epidemiology of conjugative plasmid-mediated AmpC beta-lactamsses in the United States[J]. Antimicrob Agcnts Chemotber, 2004,48(3):533-537.
[4]李艷,李玉,左云,等.濟南地區革蘭陰性桿菌產AmpC酶和超廣譜β-內酰胺酶的現狀及藥敏檢測[J].中國抗感染化療雜志,2003,3(2):90-93.
[5]何志娟.革蘭陰性桿菌醫院感染現狀和治療對策[J].中華醫藥雜志,2007,7(4):316-319.
[6]Houck PM, Bratzler CW, Nsa W, et al. Timing of antibiotic administration and outcomes for Medicare patients hospitalized with community-acquired pneumonia [J]. Arch Intern Med, 2004,164(3):637-644.

