硬膜外麻醉下行剖宮產手術后產婦兩種體位的比較
滕玉英 田 艷
目前實施剖宮產手術一般均采用硬膜外腔麻醉,術后去枕平臥6~8 h,再改用其他體位,作為護理常規,目的是為了防止麻醉并發癥的發生[1-3]。但患者術后意識清楚,去枕平臥位給部分患者造成了不適。蔡彩萍[4]提出硬膜外腔麻醉下行剖宮產術后患者進行提早翻身,可增加患者舒適度。2010年1月~2011年4月,我科對硬膜外麻醉下行剖宮產手術后的產婦采用頭頸下墊枕、頭部抬高10°~15°、可適當翻身的改良低半臥位,并與傳統的術后體位進行了比較,現將結果報道如下。
1 對象與方法
1.1 研究對象 本組產婦1220例,術前均無合并癥,麻醉過程順利,剖宮產手術順利,術中出血少,無手術并發癥。手術均采用新式剖宮產手術,麻醉方式均采用硬膜外麻醉。將符合條件的產婦隨機分為實驗組和對照組各610例。實驗組年齡(25.6 ±7.3)歲,體重(65 ±10)kg;對照組年齡(26.1 ±8.1)歲,體重(67±9)kg。兩組產婦在年齡、體重、麻醉方式、手術方式等方面比較,差異無統計學意義(P>0.05)。
1.2 方法 產婦返回休養室6 h內,實驗組采用頭頸下墊枕、頭部抬高10°~15°、可適當翻身的改良低半臥位,對照組采用去枕平臥位。觀察6 h內兩組產婦心率>100次/min、嘔吐、頭暈、腰肌酸痛、呼吸頻率>20次/min、Ⅰ期壓瘡發生率;評估兩組產婦術后舒適度、腹部疼痛程度,采用數字分級法[5]評估產婦的疼痛程度:0為無痛,10為劇痛,讓產婦自己圈出一個最能代表疼痛程度的數字;觀察術后產婦肛門排氣時間。
1.3 統計學方法 采用PEMS 3.1統計學軟件,兩組產婦心率>100次/min、呼吸頻率 >20次/min、嘔吐、頭暈、腰肌酸痛、Ⅰ期壓瘡發生率的比較采用兩獨立樣本χ2檢驗。腹疼程度、肛門排氣時間比較采用兩獨立樣本Wilcoxon秩和檢驗,檢驗水準 α =0.05。
2 結果
2.1 兩組產婦術后癥狀、體征的比較(表1)
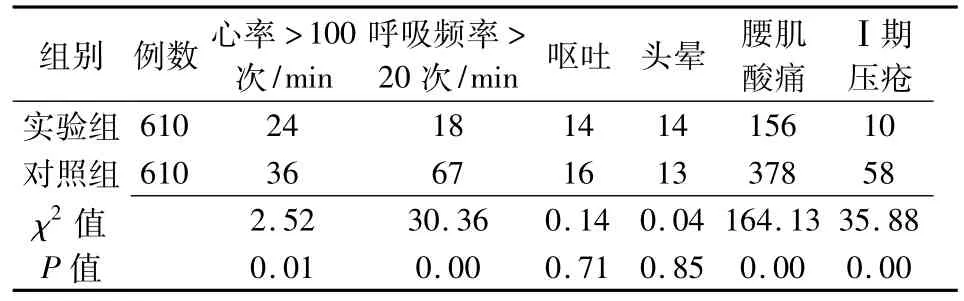
表1 兩組產婦術后癥狀、體征的比較(例)
由表1可以看出,兩組產婦嘔吐、頭暈的發生率差異無統計學意義(P>0.05);實驗組腰肌酸痛、呼吸頻率>20次/min、心率>100次/min、Ⅰ期壓瘡的發生率均低于對照組,差異有統計學意義(P <0.05)。
2.2 兩組產婦腹部疼痛程度的比較(表2)

表2 兩組產婦腹部疼痛程度的比較(例)
2.3 兩組產婦術后肛門排氣情況(表3)
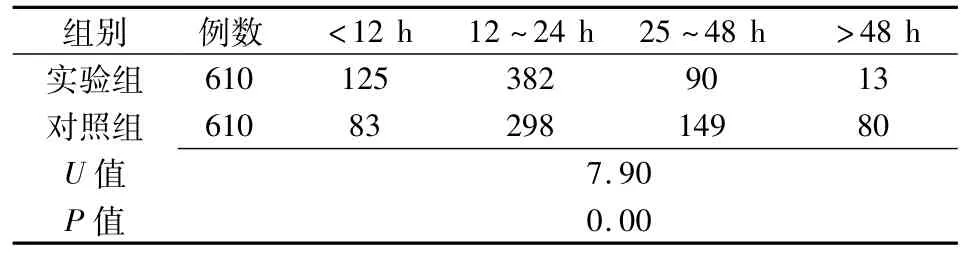
表3 兩組產婦術后肛門排氣情況的比較(例)
3 討論
3.1 硬膜外麻醉剖宮產術后采取去枕平臥位的可行性 硬膜外腔阻滯麻醉是一種常用的麻醉方式[6],剖宮產術后采取傳統體位,目的是防止頭痛、低血壓及窒息[3]。麻醉后頭痛的主要原因:一是顱內壓降低所致,常見于蛛網膜下腔麻醉,主要是由于腦脊液經蛛網膜上穿刺孔漏至硬膜外腔,使顱內壓降低,腦脊液壓力改變所致,頭痛特點是平臥時頭痛減輕,而起立、搖頭時顯著加劇;二是腦膜受刺激所致,多與麻醉藥及消毒劑等對腦膜的刺激有關,疼痛程度與頭部姿勢改變無關。硬膜外腔麻醉操作僅局限于硬膜外腔,穿刺針并未通過硬腦膜與蛛網膜,一般不影響腦脊液壓力的改變,不直接刺激腦脊膜。且硬膜外麻醉產婦神志清楚,能夠自主咳嗽排痰,故不需要采取去枕平臥位。去枕平臥位也存在一定缺陷:(1)去枕平臥時頭呈過伸后仰位,容易引起頸、肩、背酸痛。(2)手術當日,患者因置管或疼痛引起肌肉緊張,活動受到限制,當去枕平臥時,頸部和腰部肌肉均保持僵硬狀態,時間一長就會產生肌肉酸痛[7]。(3)邵宜等[8]指出,在機體完全處于松弛的情況下經歷手術,長時間保持一種體位,已有可能造成身體受壓面、受壓支點、部分伸展肌束的疲勞和血供障礙。術后如繼續維持同種體位,無疑使這種損傷產生積累,甚至發生局部損傷區域微血管反應,積聚致痛物質,引起疼痛[7]。
3.2 硬膜外麻醉剖宮產術后采取改良低半臥位的優勢 (1)可以降低腹壁張力,促進切口愈合,并增加舒適感[9]。(2)有利于膈肌活動及肺擴張,促進氣管內分泌物排出。防止口腔內分泌物或嘔吐物誤吸入呼吸道引起吸入性肺炎或窒息。(3)由于重力作用,有利于惡露排出。(4)術后早期改變體位,可阻斷過長時間處于同一姿勢產生的累積性損傷。(5)提早翻身,縮短肛門排氣時間。(6)術后早期生命體征不穩定,一過性將床頭搖得過高,可引起血流動力學變化而導致生命體征的波動[10]。本項研究表明,硬膜外麻醉下行剖宮產手術后無并發癥,采取頭頸下墊枕、頭部抬高10°~15°、可適當翻身的改良低半臥位,不增加頭痛、生命體征改變、嘔吐等麻醉術后不適的發生率,相反還降低了術后發生腹部疼痛、腰肌酸痛等的發生率,有利于增加產婦的舒適度,減輕疼痛,縮短肛門排氣時間,促進產婦身體恢復。但術后翻身要根據產婦需要,協助翻身時動作輕柔,以避免快速體位變動導致直立性低血壓。在硬膜外麻醉中使用輔助藥物,術后意識未完全清醒者應按全身麻醉進行護理。對有特殊情況,如重度妊娠期高血壓綜合征術后、過度肥胖及冠心病患者等,有妊娠終止后血流動力學改變難以適應,勿頻繁翻身,以免發生血壓波動,同時對所有術后更換體位的產婦應嚴密監測生命體征變化。
[1]張春霞.硬膜外麻醉下剖宮產時仰臥位綜合征的預防及護理[J].職業與健康,2000,16(7):112 -113.
[2]李素玲.剖宮產手術500例麻醉分析[J].張家口醫學院學報,2001,18(1):28 -30.
[3]于范亭,賀桂英,劉 波.剖宮產硬膜外麻醉側臥位注藥的臨床觀察[J].醫學理論與實踐,2001,14(5):446 -447.
[4]蔡彩萍.硬膜外麻醉下行剖宮產術后體位探討[J].護理研究,2007:21(11B):2972.
[5]王寧華.疼痛定量評定的進展[J].中國臨床康復,2002,6(18):2738-2739.
[6]李 康.硬膜外阻滯麻醉剖宮產術仰臥位低血壓綜合征的處理.[J].江蘇醫藥,2001,27(4):315.
[7]楊克勤,聶強德,劉 析,等主編.骨科手冊[M].上海:上海科技出版社,1991:557.
[8]邵 宜,許兢斌,史可人,等主編.實用頸腰背痛學[M].北京:人民軍醫出版社,1992:71.
[9]劉曉紅,賀錦花.普外科麻醉術后不同護理體位的探討[J].國際醫藥衛生導報,2009,15(15):101 -102.
[10]朱 慧.腹部術后早期體位和康復關系[J].河南外科學雜志,2009,15(1):74 -75.

