經腔內陰道彩色多普勒超聲早期診斷剖宮產后切口妊娠的臨床價值分析
施華芳,皮丕湘
剖宮產術切口處妊娠 (caesarean scar pregnancy,CSP)是指受精卵、滋養葉細胞種植在剖宮產后子宮瘢痕處并在此生長發育[1]。CSP是異位妊娠的一種,是剖宮產的遠期并發癥。近年來隨著剖宮產的攀升CSP發生率不斷增高[2]。如診斷不明處理不當,可能發生大出血、子宮破裂、切除子宮,甚至危及生命。因此對于子宮切口妊娠早期及時、明確的診斷對于臨床治療具有重要意義[3]。為提高超聲醫生和婦產醫生對本病的認識,現對本院近幾年經超聲診斷為子宮切口妊娠患者的臨床資料進行回顧性分析,以探討子宮切口妊娠的超聲圖像特征及經陰道彩色多普勒超聲診斷子宮切口妊娠的臨床價值。
1 資料與方法
1.1 一般資料 選擇本院產科超聲室2008年12月—2011年2月經陰道彩色多普勒超聲診斷為CSP患者25例,經手術或病理證實24例,誤診1例。患者年齡25~38歲,平均32.1歲;患者行剖宮產手術距離此次妊娠時間6個月~9年。患者均有停經史,尿妊娠試驗均為陽性,停經時間40~86 d,平均58.2 d;8例在停經后行常規檢查發現,其余17例以停經后陰道不規則出血就診。
1.2 陰道彩色多普勒超聲檢查 使用HITACH EUB5500及V53W8-4R型彩色多普勒超聲診斷儀進行檢查,探頭頻率為5.0~7.5 MHz。患者取膀胱截石位,腔內陰道探頭涂抹耦合劑后套入無菌避孕套,放入陰道后穹隆處,經多方向、多角度縱橫掃查,仔細觀察妊娠物著床的位置與剖宮產切口處的關系及宮腔、宮頸的情況,并進一步觀察妊娠物的大小、形態、血流滋養情況。
1.3 診斷標準 目前對于該病還沒有統一的診斷標準,國外報道病例[4]大多數依據1997年 Godin等[5]首次根據剖宮產瘢痕早期妊娠B超影像提出的標準進行診斷:(1)子宮內無妊娠囊;(2)宮頸管內無妊娠囊;(3)妊娠囊生長在子宮峽部前壁;(4)妊娠囊與膀胱之間肌壁菲薄。
2 結果
2.1 二維超聲圖像及血流頻譜
2.1.1 單純孕囊型 (見圖1A)6例 (占24.0%),表現為妊娠囊著床在子宮峽部前壁處,經腔內陰道超聲檢查于子宮下段子宮切口處探及一完整的妊娠囊,其中5例可見卵黃囊,4例可見胚芽及原始心血管搏動。妊娠囊周邊肌層回聲均勻,宮頸形態正常,宮頸管內未見妊娠物聲像。宮頸內口及外口緊閉,彩色多普勒頻譜顯示來自于子宮前壁下段切口處肌層的條索狀或環狀滋養血流。孕囊與子宮下段前壁之間血流信號豐富并探及滋養血流頻譜,呈低阻力型,RI:0.39~0.50。
2.1.2 不均質團塊型 (見圖1B)18例(占72.0%),陰道超聲見子宮下段內膜形態失常,回聲不均勻,同時子宮峽部增大,瘢痕部位有不均質混合性包塊,回聲紊亂。包塊凸向子宮前壁,呈浸潤性生長。包塊與膀胱之間有一層菲薄的子宮肌層,漿膜層均尚連續,其他部分肌層回聲尚均勻。宮頸管內未見妊娠物聲像。非均質病灶區內及周邊均見豐富的血流信號,彩色多普勒頻譜均示低阻滋養血流,RI:0.40~0.49。
2.1.3 誤診1例 (占4.0%)。陰道超聲見妊娠囊下緣達宮腔下段子宮體與子宮頸交界處,妊娠囊稍變形塌陷,妊娠物與子宮前壁下段之間可見少許血彩,超聲診斷為子宮切口妊娠可能性大,后經臨床證實為難免流產。
2.2 治療及效果 24例CSP中,21例保守治療,局部用甲氨蝶呤 (MTX)及口服米非司酮,動態監測血人絨毛膜促性腺激素 (β-hCG)水平至下降滿意,陰道B超復查局部血流信號減少甚至無血流信號后,行宮腔鏡下清宮術,刮出物病理報告為退變壞死的絨毛組織,繼續口服米非司酮直至血β-hCG轉陰。1例行病灶清除加子宮修補術,經大體標本及病理結果證實。1例局部用MTX及口服米非司酮仍見胎兒心管搏動,遂改變治療方案,在陰道超聲引導下行細針抽吸術治療成功。誤診1例,在收入院后復查血βhCG水平低,臨床診斷為難免流產,口服米非司酮后妊娠物完整排出。
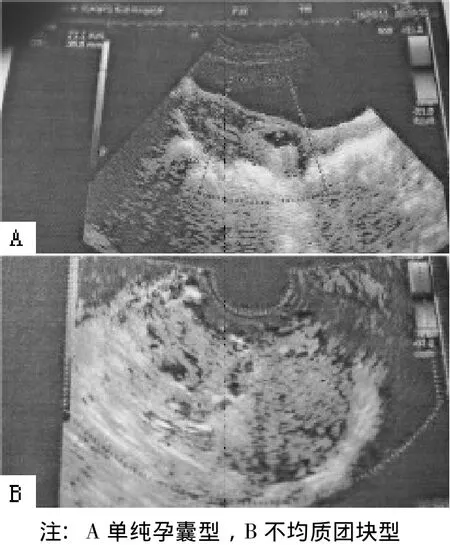
圖1 剖宮產術后子宮切口處妊娠超聲聲像圖Figure 1 Sonographic images of cesarean scar pregnancy
3 討論
3.1 發病率 本病發病率低,早在1924年Pen首次報道受精卵種植在子宮瘢痕處[6],隨后 Larsen 等[7]于 1978 年報道剖宮產后子宮下段切口處妊娠。但近10年來,CSP報道逐漸增多,剖宮產數量增加是此病流行病學變化的主要原因[2-4,8]。隨著醫療水平的提高,此病的診斷率也不斷提高。
3.2 病因 目前CSP的病因尚不明確,目前認為子宮瘢痕處肌層缺陷和血管增生可能是形成此癥的病理學基礎。羅紅艷[9]認為,子宮蛻蟆血管生長缺陷是主要原因,多次刮宮可損傷子宮內膜,引起炎性或萎縮性病變,致使子宮蛻膜血管生長缺陷;或因受精卵滋養層發育遲緩致受精卵著床時間延遲,著床于子宮下段。該病與孕卵運行過快及宮內環境不利于孕卵著床也有關。此外,與子宮內膜炎、子宮蛻膜發育不良有關,亦不排除子宮切口部位某種慢性炎癥因子可能對受精卵產生趨化作用,使其在此著床[10]。
3.3 聲像圖特征 本組患者子宮切口瘢痕處妊娠的典型二維聲像圖具有特征性表現:(1)妊娠物位于子宮下段峽部瘢痕處;(2)妊娠物與膀胱間的肌層變薄;(3)宮頸為正常形態,內外口緊閉。與Godin等[5]提出的子宮下段切口瘢痕處妊娠超聲診斷標準吻合。本組患者彩色多普勒頻譜顯示妊娠物與瘢痕處肌層間血流豐富,呈低阻力型。因此我們認為,結合臨床表現,應用二維超聲及彩色多普勒血流頻譜可以明確診斷。在本組資料中,超聲診斷正確率較高,可能與超聲醫師均有婦產科臨床工作經驗有關,在主觀上對子宮切口妊娠警惕性較高。
3.4 鑒別診斷 雖然CSP具有較特異的聲像圖特征,如果對其認識不夠,易與以下疾病混淆,導致誤診,應注意鑒別。(1)宮頸妊娠:宮頸膨大如球狀,但是宮體及峽部通常不大,宮頸管內可見孕囊或不均勻團塊回聲,宮頸內口關閉。子宮峽部血流信號不豐富。 (2)難免流產、不全流產:孕囊可位于子宮峽部,但胎囊變形,胎兒多已死亡,無胎心搏動,宮頸管及內口多見開放,周圍無血流信號或僅見星點狀血流,結合血β-hCG可以明確診斷。
CSP臨床經過兇險,是一種高度危險的異位妊娠,由于其解剖病理的特殊性,危害性極大[2-4]。因此,對于有剖宮產史的孕婦,早期妊娠一旦診斷,應首先排除CSP。明確妊娠物與宮腔及剖宮產切口瘢痕部位的關系是診斷本病的關鍵。經陰道彩色多普勒超聲可清楚顯示宮腔、宮頸以及子宮峽部局部肌層的形態、回聲等改變,尤其是子宮縱切面聲像圖可直接顯示妊娠物與剖宮產切口瘢痕部位的關系,并可觀察妊娠物周邊血流頻譜情況,為子宮切口妊娠提供客觀可靠的診斷依據。在保守治療過程中,經陰道彩色多普勒超聲可顯示妊娠物周圍滋養血流的衰減情況,從而對治療效果進行監測和追蹤觀察。因此,腔內陰道彩色多普勒超聲在診斷CSP和動態觀察治療效果方面能提供準確的定位、定性診斷,值得各級醫院大力推廣應用。
1 周平,葉智霞.剖產術切口妊娠的超聲診斷[J].影像與介入,2010,17(20):90-91.
2 Kiley J,Shulman LP.Cesarean scar ectopic pregnancy in a patient with multiple prior cesarean sections:a case report[J].J Reprod Med,2009,54(4):251-254.
3 Hong SC,Lau MS,Yam PK.Ectopic pregnancy in previous caesarean section scar [J].Singapore Med J,2011,52(6):e115-e117.
4 Bignardi T,Condous G.Transrectal ultrasound-guided surgical evacuation of Cesarean scar ectopic pregnancy [J].Ultrasound Obstet Gynecol,2010,35(4):481-485.
5 Godin PA,Bassils,Donnez J.Anectop ic p regnancy develop ing in a p revious caesarean section scar [J].Fertil Steril,1997,67(2):398-400.
6 蔡美玲,祝亞平,萬小平.子宮下段剖宮產切口瘢痕處妊娠診治進展[J].現代婦產科進展,2009,18(3):232-234.
7 Larsen JV,Solomon MH.Pregnancyin a uterine scar sacculusan unusual cause of postabortal haemorrhage.A case report[J].S Afr Med J,1978,53(4):142-143.
8 張曉紅,孫玉琴,葉俊良,等.剖宮產術后瘢痕妊娠21例臨床分析 [J].中國基層醫藥,2009,16(12):2169.
9 羅紅艷.剖宮產術后子宮切口瘢痕妊娠臨床病例分析[J].現代婦產科進展,2006,15(2):151-152.
10 馮春宇,吳慧英.剖宮產術后再次妊娠子宮破裂11例分析 [J].中國基層醫藥,2009,16(11):2002.

