AACE糖尿病臨床綜合管理指南
美國臨床內分泌醫師學會
Q19.治療高血糖時,應特別注意什么?
Q19.1.T1DM的高血糖治療
所有的T1DM患者必須依賴胰島素治療。生理性基礎-餐時胰島素(通過MDI或CSII)治療方案,并沒有和非生理性胰島素治療方案(胰島素給藥,每日一次或兩次)經過正式的比較(這里指隨機對照試驗)。但是,生理性胰島素治療方案,相當于已經正式作為綜合治療T1DM的一個組成部分。
除了比較速效胰島素類似物和常規人胰島素,已經有相當數量的隨機對照試驗,比較了基礎胰島素類似物和NPH胰島素。已證明,胰島素類似物并不能額外改善A1C水平,但是,低血糖事件減少了。在T1DM患者,MDI和CSII都能夠使A1C水平獲得較小的改善,并且,嚴重低血糖事件大幅減少。
Q19.2.CSII
胰島素泵的使用已有30多年的歷史了。CSII又叫胰島素泵治療或持續皮下胰島素輸注。在美國,估計有20%~30%的T1DM患者,以及不到1%的胰島素治療的T2DM患者,使用CSII。據FDA(美國食品藥物管理局)估計,2007年美國T1DM患者使用CSII的人數約37.5萬,而2002年時僅約13.0萬。
據可用數據,在T1DM患者使用MDI后血糖控制不佳時,選擇CSII似乎是合理的。理想的CSII使用者,包括:①T1DM患者,②胰島素分泌絕對缺乏的T2DM患者(目前正采用每日至少4次胰島素注射,,每日需進行至少4次血糖檢測),為了實現更嚴格的血糖控制,愿意并且有能力管理胰島素泵治療,包括維護。符合以上條件的患者,應有條件進行頻繁的SMBG(至少在泵治療初期)和/或使用CGM設備。此外,符合條件的患者還必須能夠掌握碳水化合物的計算、胰島素劑量校正和校正公式的運用,并能夠解決一些問題,包括和泵相關的操作以及血糖水平。最后,患者應在感情上成熟,穩定的生活狀態,并愿意保持與他們的健康護理團隊成員頻繁接觸,特別是胰島泵管理人員。
有關人士提出了關于CSII的費用問題。然而,最近的證據表明,在兒童和成人T1DM患者,和MDI比較,CSII是一種具有成本效益的治療方法。
Q19.3.兒童和青少年的高血糖治療
分子和基因學背景的研究發現,引起新生兒糖尿病(NDM)的原因很多。臨床上,依據出生后第1年的癥狀是緩解還是持續,分為暫時性新生兒糖尿病(TNDM)和永久性新生兒糖尿病(PNDM)。雖然所有形式的NDM都源于胰島素分泌缺乏,但是癥狀上有所不一樣,可以表現為早期的急性DKA(糖尿病酮癥酸中毒)發作,或者表現為溫和的無癥狀高血糖狀態,而這些都是源于葡萄糖激酶(GCK)基因雜合子的突變(合子突變通過下調相關基因的表達,從而影響了胰島素的分泌)。相關的分子機制也取得了重要進展,即,B細胞KCNJ1基因編碼的鉀離子通道蛋白(Kir6.2)和ABCC8基因編碼的磺脲類受體蛋白SUR1,產生了突變。其他原因被歸咎于胰島素基因突變。認識這些疾病和T1DM之間的區別,是重要的。雖然,大多數事件源于產生的新突變,但是,它們具有遺傳性,其中有幾種突變對磺脲類藥物反應,這意味著,并不是只有胰島素才能改善血糖水平。
單基因糖尿病,最初叫MODY,因為它起初作為描述“maturity-onset diabetes”用于年輕人群,目前發現兒童和青少年人群中的發病頻率更高,成人人群也不例外。這些種類多樣的DM,都源于胰島素分泌缺陷,有2個突變基因,即,編碼GK酶的基因和編碼轉錄因子的基因,它們對于胰腺的形成以及后來的胰島素分泌是重要的。它們比較罕見,在接受調查的人群中,大多數案例都是源于GK突變或編碼HNF1A的基因突變的結果。家庭成員中有一位被確診,經常會發現其他家庭成員也有T1DM、T2DM或GDM,并且沒有獲得合適的治療。作出正確的診斷,對于遺傳咨詢和獲得合適的治療是重要的。許多患者使用胰島素促泌劑有效,并不需要注射胰島素或使用胰島素增敏劑,或根本不需要治療(在缺乏葡萄糖激酶的情況下)。
T1DM是兒童和青少年發生糖尿病的最常見形式,并且其發病率在全世界范圍內不斷增加。用于老年患者的胰島素管理方案也可用于兒童。大多數醫生治療兒童糖尿病時使用MDI,在適當的時候也使用CSII。CSII也常用于攝食頻繁的嬰幼兒,同時家長也便于管理胰島素泵。在青少年,血糖控制的主要問題,往往涉及社會行為。青春期胰島素抵抗增加,特別對于肥胖者,有時需要胰島素大劑量和高的胰島素與碳水化合物的比例。
雖然,已有報道稱T2DM存在于學齡前兒童,但是,人們在對青春期前兒童診斷時必須謹慎,同時注意排除T1DM(通過家族史和基因檢測來評估免疫標記物和單基因糖尿病)。就兒童T1DM和T2DM的鑒別診斷,指南已公布,但是一些報告表明,指南并不完善,因為表型重疊在兒童群體很常見。飲食和生活方式干預,總是治療的首選策略,但是它們的有效性在兒童群體還沒有獲得廣泛的研究。兒童DM的治療和成人沒有明顯區別。二甲雙胍是FDA批準用于兒童T2DM的唯一口服藥。胰島素是有效的,可以單獨使用或與二甲雙胍聯合。
Q19.4.孕期高血糖的治療
在糖尿病婦女的子女,糖耐量異常風險更高,發病年齡更年輕。在Pima印第安人兒童,出生時其母親存在DM,是其進展為T2DM最強的危險因素之一。當他們達到生育年齡,很可能是肥胖或有DM,從而形成了一個惡性循環。這不是一個簡單的遺傳易感性問題,因為,在出生前其母親已存在DM的婦女,其子女的DM發生率偏低;所有存在DM的育齡婦女,應獲得孕前保健和指導,以保證血糖水平低于100 mg/dL(這相當于,A1C水平低于6.1%)。在T1DM,最佳的護理可能需要使用CGM和CSII。研究數據顯示,地特胰島素用于妊娠期婦女是安全有效的。不過,雖然甘精胰島素被廣泛使用,但是其安全性仍沒有獲得確鑿數據支持。胰島素是首選的治療方法,二甲雙胍和格列本脲已被證明可以作為一些婦女的有效替代品,沒有不利影響。二甲雙胍可以通過胎盤;磺脲類不能通過胎盤。總之,在限制碳水化合物攝入量后無法維持正常血糖水平的GDM或T2DM婦女,最佳的治療藥物是胰島素。
針對Pima印第安人的HAPO(Hyperglycemia and Adverse Pregnancy Outcomes)研究結果顯示,在沒有GDM的婦女,其子女孕期的血糖水平,和新生兒體重、大胎齡和剖宮產有一個線性關系。糖尿病妊娠,特別是母親本身肥胖,形成了一個惡性循環;因為,對于孕期發現DM婦女,其后代更容易變得肥胖,發生DM時的年齡更年輕。母親有DM并且肥胖,是其后代代謝紊亂的主要危險因素,但不是兒童早期階段出現DM的唯一因素,這種長期的不良影響可以影響到后代。出生體重偏低或偏高,都增加DM的發生率。出生體重異常,不僅直接影響到后代,而且將導致GDM的發生率增加,最終影響到后代,從而加重了惡性循環。因此,早診斷和早治療,糖尿病婦女孕前進行足夠的準備,控制血糖水平,希望能夠打破這種惡性循環,防止更多問題發生。
Q19.5.住院患者的高血糖治療
T2DM患者住院多于非DM者,多次住院在DM患者中很常見。無論之前是否被確診DM,院內高血糖和臨床不良結局相關。
院內高血糖管理有多重挑戰,包括:患者營養狀況的變化,意識水平的改變,以及血糖監測的局限性。考慮到患者的安全是最重要的,所以,合理的院內血糖目標值,應適當比院外DM患者的目標值高。對于大多數患者而言,建議血糖水平 在 140~ 180 mg/dL(7.8~ 10.0 mmol/L),這些目標值可以被安全實現。更嚴格的目標值,可能適合之前嚴格血糖控制穩定的患者。較寬松的目標值,可能適合絕癥患者或者存在多種并發癥患者。應避免對高血糖的過度治療和不治療。
對于院內患者,胰島素治療是血糖控制的首選方法,因為它作用快、半衰期短、降糖能力強,調整劑量比較方便(以適應不斷變化的病情)。在ICU(重癥監護病房),首選胰島素靜脈輸注。在重癥監護病房之外,較常見皮下胰島素給藥。預先設定的皮下胰島素輸注應包括基礎、餐前和校正部分。
在院內患者,非胰島素降糖藥的使用有很大的局限性,一般不推薦。盡管這些藥物不適合院內患者使用,但是,對于入院前使用口服降糖藥后血糖控制良好的患者,出院前一兩天過渡到口服降糖藥,往往是必要的。
Q19.6.血糖監測應何時、如何進行?
當前血糖檢測的策略可分為兩類:①患者自我檢測,患者可以用來進行生活方式干預(飲食或鍛煉)或改變藥物劑量(通常是胰島素),②長期評估,患者和臨床醫生可以用來整體評估血糖控制和幾個星期或幾個月后的并發癥風險。雖然某些血糖自我監測的方式一直在用,目前自我檢測的方式包括SMBG和CGM,長期評估最常見的是A1C。
目前,99%的美國實驗室使用由DCCT(糖尿病控制和并發癥試驗)進行標化和認證的化驗方法。許多患者的A1C值可能無法反映血糖平均水平。原因可能包括:紅細胞生存時間的改變(如,溶血、脾腫大),血紅蛋白分子的改變,鐵的狀態,以及最近輸血情況。
家用血糖儀的速度快(5秒),要求的血量少(一般小于5μL),并且相當準確。每種血糖儀都有自己一套設備,最近發現血糖儀檢測時可能會受到麥芽糖的干擾,造成讀出的血糖值偏高。SMBG還沒有被單獨研究,只是作為綜合性治療策略的組成部分。一項回顧性分析結果表明,SMBG的頻率可以預測A1C水平。患者的依從性是預測成功的最大因素。若使用得當,CGM可以降低A1C水平,減少暴露于低血糖的幾率。
Q19.7.應該如何預防、識別和管理DM患者的低血糖?
低血糖被定義為,血糖水平低,同時出現低血糖典型癥狀,并可以通過攝入葡萄糖獲得緩解。對于T2DM患者,低血糖通常和胰島素和磺脲類的使用相關。對低血糖進行量化比較困難,因為,構成低血糖狀態的組分還沒有形成共識。在T2DM患者,雖然嚴重低血糖時的癥狀已獲得普遍認識,但是,輕度至中度低血糖可能沒有癥狀或未報道。無癥狀低血糖可能是普遍的。低血糖引發饑餓,并可能導致體重增加。和較年輕的患者相比,年長患者的某些低血糖相關反應(神經運動功能)會有所改變。低血糖可增加短期無力和醫療費用。低血糖可表現為神經性和/或非神經性癥狀。在T2DM患者,低血糖風險和病程相關。嚴重而持久的低血糖,可導致嚴重后果(如,癲癇發作、昏迷、心電圖異常、心律失常)。

表5 CKD分期
老年患者的低血糖風險增加,因為他們的DM病程較長,胰島素儲備較少,或許被要求進行嚴格的血糖控制。低血糖是血糖管理的難點。降糖藥物,如,外源性胰島素,磺脲類藥物(尤其是格列本脲)和格列奈類,可能會引起T2DM患者的低血糖,可能是輕度、中度或重度。發生嚴重低血糖時,可能會出現中樞神經葡萄糖缺乏,進而可能導致昏迷,甚至可能是猝死。
低血糖通常和以下因素有關,包括:不穩定的胰島素分泌,膳食攝入,身體活動,器官功能(糖異生),以及胰高血糖素和/或腎上腺素的反調節(低血糖相關的自主神經衰竭)。在發生無意識低血糖患者,尤其是血糖波動范圍顯著的患者,可以通過一段時間的強化治療來逆轉血糖波動帶來的損傷。高胰島素血癥、酒精攝入增加、饑餓和器官衰竭,可能是導致低血糖加重的因素。
正常血漿葡萄糖濃度高于65mg/dL。一般來說,低血糖癥狀發生時,血糖水平會下降至60mg/dL。低血糖癥狀可發生在正常血糖水平的患者,這些患者通常是從很高的血糖水平快速降至正常水平。SMBG是有幫助的,但并不一定確診。
無論是治療T1DM還是T2DM,低血糖是必須要考慮的因素。低血糖仍然是治療的依從性和血糖達標的一大障礙。
在T2DM成人患者,治療策略應考慮避免那些可能導致嚴重低血糖的治療藥物。
Q20.應該如何預防、診斷和治療DM患者的微血管和神經病變?
Q20.1.糖尿病腎病
無論T1DM還是T2DM,微量白蛋白尿(隨機尿樣,每天白蛋白排泄量在30mg~299mg,或,白蛋白對肌酐比值在30mg/g~299mg/g)先于蛋白尿(隨機尿樣,白蛋白排泄量至少為300mg/24h,或,白蛋白對肌酐比值至少在300mg/g)數年。DM首發約5~15年后出現微量白蛋白尿,約10年后出現蛋白尿。在T1DM患者,微量白蛋白尿可能是糖尿病腎病最早的臨床表現。相比之下,蛋白尿往往可以為T2DM患者提供潛在的CVD危險預測。除了和腎病相關,無論有無DM和/或高血壓,微量蛋白尿是CVD和早期心血管疾病的死亡率的重要危險因素。一旦進展為蛋白尿,那么會很快進展到終末期腎病,大約5年。因此,對于T2DM患者,自確診之日起,應每年復查微量白蛋白尿;對于T1DM患者,自確診之日起,應在青春期早期或每5年進行復查。篩查方法選用對隨機尿樣測量白蛋白對肌酐比值(正常為白蛋白/肌酐<30mg/g)是合適的。檢測即時尿白蛋白水平,免疫試紙評估是備選方法,應避免未在同時測定尿肌酐。白蛋白排泄率在以下情況下會升高,包括:①運動,②發熱,③尿路感染,④血尿,⑤嚴重高血壓,⑥心衰,⑦嚴重高血糖。因此,為了謹慎起見,如果以上任一種情況存在,那么等到異常情況獲得控制后再重復檢查。
全國腎臟基金會(NKF)確定了CKD的5個分期(根據GFR水平),并公布了以相關指南。CKD分期見表5。
研究發現,在成人T2DM患者,可能GFR下降而白蛋白排泄率并沒有相應增加,這為篩查腎病時使用eGFR提供了強有力的理由。eGFR只需測定血清肌酐值。因此,對于所有的DM成人患者,包括那些沒有蛋白尿證據的患者,應至少每年一次進行血清肌酐檢測,以計算eGFR。現在大多數大型實驗室報告血清肌酐值時同時還提供eGFR。
預防糖尿病腎病進展的措施包括:①優化血糖(A1C<7%),②優化血壓(血壓<130/80mmHg),③抑制腎素-血管緊張素-醛固酮系統,④控制其他危險因素,如,吸煙和高血脂。抑制腎素-血管緊張素-醛固酮系統的抗高血壓藥物,除了降壓效果以外,還能保護腎臟。這個特性已被用于T1DM和T2DM 的ACEI和ARB類 所 證 明。MICRO-HOPE(substudy of the Heart Outcomes Prevention Evaluation)研究結果顯示,使用ramipril治療,使微蛋白尿進展到顯性腎病的風險顯著降低24%。已證實,DM患者使用腎素-血管緊張素-醛固酮系統抑制劑后生活質量獲得改善。特定人群的研究(如,有大量蛋白質的患者)結果顯示,ACEI和ARB的聯合治療,可能會對血壓控制和蛋白尿的減少產生額外效應。在有持續蛋白尿的DM患者,盡管使用了血管緊張素抑制劑治療,Aliskiren(一種直接抑制腎素的口服制劑)作為聯合用藥的一部分,可能使患者獲益增加。
對于使用腎素-血管緊張素-醛固酮系統抑制劑的微量白蛋白患者,沒有隨機的前瞻性研究提供檢查白蛋白排泄率的最佳頻率。
如果GFR持續下降,即使血糖和血壓控制良好,限制蛋白質可能會有一些益處。一致認為,腎病患者的蛋白攝入量,約和成人膳食推薦量相當,每天0.8g/kg(約占每日熱量的10%)。但是,一旦GFR開始下降,每日攝入量進一步限制到0.6g/kg,這對于延緩GFR下降的特殊群體可能有益。
當不能確診糖尿病腎病時,建議轉診給腎病專家。晚期或嚴重腎病患者,也應考慮向腎病專家咨詢。根據DM護理人員在腎病管理中的經驗和帶來的舒適程度,轉診給腎病專家的時機是不同的。DM護理人員必須善于優化對腎病惡化的風險因素的管理,如,高血糖、高血壓、血脂異常、盡可能延緩腎病進展。
CKD5期患者需要腎臟替代療法來治療,和非DM患者相比,DM患者使用這種治療方法的死亡率較高,主要是因為CVD并發癥。腎移植是合并有終末期腎病的DM患者首選的替代療法,因為患者的長期結局優于透析。對于T1DM患者,胰腺腎臟聯合移植可能會獲益更多。
Q20.2.糖尿病性視網膜病變
糖尿病性視網膜病變是成人失明的主要原因。糖尿病視網膜病變包括:背景性或非增殖性視網膜病變,黃斑水腫,增殖前期糖尿病性視網膜病變,增殖性視網膜病變。大約50%的T1DM患者7年后會進展為背景性視網膜病變,大部分患者20年后會進展為某類視網膜病變。同樣,大部分T2DM患者在血糖控制不佳幾年后會進展為糖尿病視網膜病變。
我們的目標是,在視力受到威脅前檢出臨床顯性視網膜病變。因此,建議轉診到有經驗的眼科醫生進行散瞳檢查,每年1次。完整的眼科檢查也可以明確其他眼科合并癥,如,白內障、青光眼、黃斑變性。使用配備數字傳輸技術的免散瞳眼底照相機,可以大規模、分散式篩查視網膜病變。照片顯示視網膜異常的患者,接著由眼科醫生進行全面眼科檢查。這一步在人口水平篩查視網膜病變是一種有效的戰略方法,特別是邊遠地區。但是,該系統仍處于開發階段,并不能代替目前的建議(每年進行1次散瞳檢查)。T2DM患者應在確診之日就被轉診到眼科醫生進行每年1次的散瞳檢查,因為T2DM從發病至診斷有時間差。然而,由于從最初的高血糖進展到視網膜病變至少需要5年時間,應在T1DM確診的5年內進行眼科檢查。因為懷孕是視網膜病變的一個風險因素,應在孕期和產后1年進行多次眼科檢查。
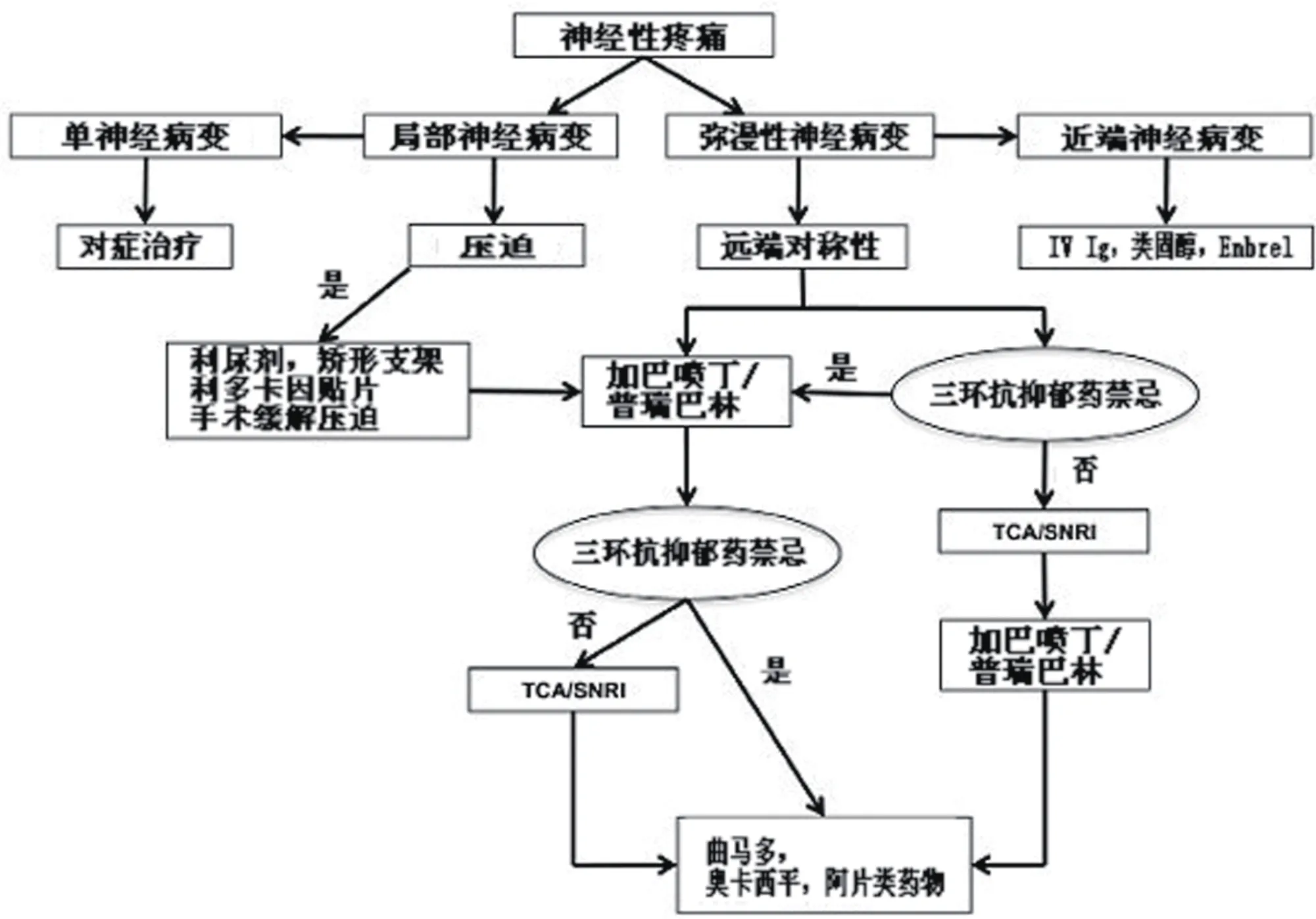
圖1 治療神經性疼痛的流程*
優化血糖和血壓,是預防糖尿病性視網膜病變行之有效的主要策略。血糖和血壓良好控制,可以有效延緩已存在的背景性視網膜病變的進展。
全視網膜激光光凝是治療具有高風險增殖性視網膜病變的一種方法。黃斑水腫使用更有針對性的眼底熒光素血管造影來定位。玻璃體切除術,用于持續性玻璃體出血或玻璃體內有較大疤痕和較多碎片的患者。
Q20.3.糖尿病性神經病變
糖尿病性神經病變包括近端、遠端、軀體和自主神經病變。它可能是急性、自限性的,或者是慢性、無痛的。如,涉及單神經或相鄰神經重疊支配的單神經炎。遠端神經病變的特點是對稱性的遠端感覺減退或消失(呈手套-襪子型分布),長期的感覺-運動型多發性神經病變,會導致長期的慢性高血糖,兩者都是CVD的危險因素。
糖尿病患者的神經病變患病率在5%~100%。已有一些重要的方法治療常見的糖尿病性神經病變。另外,自主神經病變可以累及全身;目前除了控制血糖來延緩某些神經損傷外,尚未有針對潛在的神經損傷的特殊治療方法。
一旦被確診為糖尿病性神經病變,應立即開始治療,以減輕癥狀并防止進一步惡化。這對于大纖維神經病變患者減少跌倒和骨折危險是非常重要的。就共濟失調而言,和未發現神經病變的DM患者相比,大纖維神經病變的DM患者的跌倒風險可能高出17倍。鍛煉肌力和協調性的低強度運動(如,普拉提,瑜伽,太極),可能有用。
小纖維神經病變通常發生較早,往往出現時沒有神經損傷的體征或電生理證據。
表皮神經纖維密度(IENFD),和冷熱閾值負相關。具有某些特征(代謝綜合征、糖耐量減低、空腹血糖受損)患者群體的IENFD顯著降低,提示早期就存在小纖維神經病變。和非痛性神經病變患者相比,痛性神經病變患者的IENFD降低;對糖耐量受損的患者進行飲食和運動干預,可使IENFD增加。這些數據表明,表皮神經纖維損傷,是代謝綜合征、糖尿病前期以及糖尿病的早期特征。日益嚴重的神經損傷停止進展,可能得益于神經再生治療。
對小纖維神經病變的管理策略涉及一些簡單的措施,目的只是為了保護足部免于發生潰瘍,最終避免壞疽和截肢。因此,選擇合適的鞋襪是必要的。患者應每天仔細檢查自己的雙足,包括趾甲和皮膚護理,必要時可以使用潤膚藥膏以滋潤干燥的皮膚,防止龜裂和感染。
在DM患者,估計有3%~25%曾有過外周神經性疼痛。臨床實踐中常依據患者的描述來診斷,包括:遠端癥狀,對稱,夜間加重;通常被描述為:刺痛,劇痛難忍,針刺樣,燒灼感。這些癥狀通常與外周神經病變的臨床特征相關。神經性疼痛必須排除其他原因。
醫生必須能夠鑒別DM患者的痛性神經病變,最常見的易混淆的是間歇性跛行、Morton神經瘤、夏科式關節、筋膜炎、骨關節炎以及神經根病變。圖1給出了糖尿病性神經疼痛管理的建議。初步證據表明,外用含5%的利多卡因藥膏治療最疼痛區域有效,但還需要較大的隨機對照試驗進一步證明。
一些研究結果顯示,心血管自主神經病變和整體死亡率顯著相關。有些心血管疾病發病機制,可能涉及到心血管自主神經病變的功能障礙。無論有無明確CVD,心血管自主神經病變的評估都可用于心血管疾病的危險分層;并在圍手術期和其它生理性壓力的情況下,可以作為需要檢測更嚴格的一個指標;還可以作為需要強化藥物治療聯合生活方式干預的一個指標。最近,已證明,心血管自主神經病變作為心血管風險預測因子是有益的,心血管自主神經病變和外周神經病變的復合結局,增加CVD和死亡率的OR值為4.55。事實上,它預測CVD風險最強,遠高于血壓和脂蛋白。依據研究隊列數據和所使用的診斷方法,糖尿病自主神經病變患病率的差異性很大(7.7%~90%)。
臨床使用最廣泛的、評估心臟副交感神經系統功能的測試,是對深呼吸反應的即時(timedomain)心率,即,閉氣用力-伐氏動作(Valsalva maneuver)和體位改變。增殖性視網膜病變患者禁止進行Valsalva動作。心血管交感神經功能,可以通過測量體位改變和Valsalva動作時的血壓來評估。
存在心臟植物神經功能紊亂(如,不明原因的心動過速,體位性低血壓,運動耐力差)的DM患者,應評估是否存在心血管自主神經病變。T2DM確診之日,或,T1DM確診5年后,應篩查心血管自主神經病變。
前瞻性的回顧研究表明,糖尿病神經病變的進展和嚴重程度,和高血糖相關,使用胰島素強化治療來預防神經病變的效果顯著。在2型糖尿病成人患者,針對氧化應激的治療可以改善外周自主神經病變。在2型糖尿病成人患者,可以使用貝特類和他汀類藥物來預防外周神經功能減退。和年輕人相比,老年人服用他汀類的獲益更大,因為后者有較高的心血管疾病風險。
一些小規模的研究發現,DM患者進行有氧運動,可以改善周圍神經功能和心臟自主神經病變。對于存在外周神經病變的DM患者,平衡訓練有利于改善平衡能力,降低跌倒危險。
Q21.如何預防、診斷和治療DM患者的大血管病變?
DM現在總被認為等效于CVD。一項為期7年的、以芬蘭人口為基礎的研究(East-West Study)表明,基線時未曾發生過心肌梗死的DM患者的心肌梗死(MI)事件發生率,相當于基線時曾發生過心肌梗死的非糖尿病者,并且比基線時未曾發生過心肌梗死的非糖尿病者高出幾乎6倍。后續為期18年的隨訪(同一隊列)結果顯示,和基線時曾有缺血性心臟病的非糖尿病者相比,基線時沒有任何缺血性心臟病證據的DM患者,CVD相關死亡和總的CVD事件相當甚至更高。一項涉及330萬丹麥居民、隨訪5年的全國性研究也顯示了類似的結果。
就DM相當于CVD的問題,很難確定它們之間的定量關系,因為,在T1DM和T2DM患者,還可能存在胰島素抵抗、高血壓、血脂異常以及一些促凝血因素。早期的流行病學研究表明,收縮壓在105~195mmHg的任何同一水平,和非糖尿病者相比,DM患者的CVD事件發生率(經年齡調整后)高2倍。為期12年的MRFIT(Multiple Risk Factor Intervention Trial)研究結果表明,在總膽固醇的任何水平,和非DM者相比,DM患者的CVD相關死亡率高出3倍。在高血糖背景下,DM不僅增加CVD的風險因素,而且還增加其他疾病的風險因素。自主神經病變是CVD的一個危險因素,同時還是一個強有力的CVD事件預測因子。
Q21.1.血糖控制
高血糖可直接增加、或通過其他CVD風險因素間接增加CVD事件的發生率。因冠狀動脈疾病轉診給心臟病專家的患者,往往存在糖耐量異常,后者還和不良預后相關。在DM患者,強化血糖控制可降低微血管和大血管并發癥發生風險。DCCT試驗和UKPDS 試驗結果都顯示,和常規血糖控制相比,強化血糖控制可顯著降低微血管并發癥的發生風險。雖然沒有發現心肌梗死風險的減少,但是這2項研究結果都表明,強化治療可降低大血管事件的發生風險。
強化血糖控制使患者的獲益程度(減少血管并發癥),和強化起始治療的時間呈負相關。在ACCORD、ADVANCE和VADT試 驗, 針 對2型糖尿病患者(平均病程8.5年~11年)未來的CVD事件發生率,或者,針對基線時曾發生CVD事件(占受試者的35%~45%)或CVD高危者未來的CVD事件發生率,比較了強化血糖控制和常規血糖控制的效果。3項試驗都未能顯示,強化血糖控制可以降低未來的CVD事件發生率。
ACCORD試驗的亞組分析資料顯示,未曾發生過CVD事件或進入研究時A1C水平≤8%的受試者,強化血糖控制可以顯著獲益。VADT試驗的亞組分析資料表明,進入研究時DM病程少于15年的受試者,強化血糖控制可以降低CVD事件的發生率。
隨機對照試驗VADT的亞組分析結果顯示,通過測量冠狀動脈的鈣化程度,可以預測隨后的臨床CVD事件。為期6年的研究結束時發現,基線時冠狀動脈鈣化的程度,和臨床CVD事件的發生率呈高度相關。對于進入研究時冠狀動脈鈣化分數高(>100)的受試者,強化血糖控制未能降低臨床CVD事件發生率,而那些進入研究時鈣化分數低(<100)的受試者,強化血糖控制使臨床CVD事件發生率降低了90%。血糖控制對未來血管并發癥的發生率和嚴重程度有長期影響。未發現血壓控制對未來的CVD風險沒有類似的影響。
Q21.2. 抗血小板治療
阿司匹林用于一級預防的問題,目前存在不少爭議;最近有資料顯示,某些人群使用阿司匹林很少甚至不能獲益。一般建議給予明確CVD患者75~162mg/d阿司匹林。增加輔助藥物(二磷酸腺苷受體拮抗劑)也很有幫助,尤其存在外周血管病變的時候。
就低劑量阿司匹林用于DM患者CVD一級預防的問題,許多臨床試驗和觀察研究的數據仍然有爭議。最近,一些薈萃分析表明,總的CVD結局和單獨的CVD事件(如,死亡,心肌梗死,中風)都沒有獲得顯著改善。一項針對中國2型糖尿病患者的觀察性研究顯示,用于CVD一級預防的低劑量阿司匹林,反而和CVD風險增加相關,而且,胃腸道出血的風險相當高。一些觀察性研究發現,常規服用低劑量阿司匹林,特別是65歲以上的男性,全因死亡和CVD相關死亡的獲益降低。不同研究顯示的不同結果,可能反應了許多研究證實的結果,即,DM患者存在阿司匹林抵抗持續增加的情況。這種阿司匹林抵抗,部分和高血糖癥相關。大多數研究支持這樣的一個結論,即,低劑量阿司匹林可用于DM患者CVD的二級預防。
Q21.3.高血壓
至少88%的T2DM患者,存在難治性高血壓或正服用藥物控制高血壓。高血壓在T2DM患者中更常見,同時還是DM的風險因素。一旦確診為高血壓,未來5年的DM風險將增加2.5倍。對高血壓進行治療,可降低糖尿病的微血管和大血管并發癥風險。UKPDS試驗發現,無論是ACEI(captopril)還是β-腎上腺素受體阻滯劑(atenolol),收縮壓每降低10 mmHg,DM相關死亡率降低15%,心肌梗死風險降低11%,微血管并發癥(視網膜病變或腎臟病變)風險降低13%。
以DM患者為研究對象的大規模研究,包括 HOT(Hypertension Optimal Treatment)試 驗、HOPE(Heart Outcomes Prevention Evaluation)試驗、LIFE(Losartan Intervention for Endpoint Reduction in Hypertension)試驗 和 ALLHAT(Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial)試驗,都表明,控制血壓達到預先設定的目標值,可以改善心血管結局;另外的許多研究還表明,控制血壓達到預先設定的目標值,可以延緩腎病和視網膜病變的進展。在這些數據的基礎上,第七屆美國國家高血壓預防、檢測、評估與治療聯合委員會和ADA(美國糖尿病協會)發表共識建議DM患者的血壓應控制在130/80mmHg水平。
血壓的目標值仍有些爭議,因為支持130/80mmHg的臨床試驗數據不夠多。流行病學資料表明,正常血壓水平在115/75mmHg以下時缺乏不良結局的證據數據。臨床試驗數據表明,使用藥物進行高血壓強化治療,可以延緩腎病和視網膜病變的進展。無論是ACCORD血壓試驗還是其他大型血壓試驗的亞組分析,都未能證明,在DM患者,和140mmHg相比,收縮壓目標值在120mmHg以下,可以減少致命和非致命性主要CVD事件的發生率。因此,前瞻性隨機對照試驗數據缺乏支持這一結論(血壓目標值低于130/80mmHg將影響CVD結局)。但是,這些數據清楚地表明,自確診高血壓之日起進行降壓治療,可以預防DM相關的微血管和大血管并發癥。雖然血糖和血脂管理仍然很重要,但是血壓管理對發病率和死亡率的影響最大最直接。
血壓的精確測量是診斷和有效管理高血壓的基礎。設備應定期進行檢查和維護。進行血壓測量時,患者應靜坐至少5分鐘,被測量的臂肘支撐點應和心臟在同一水平。測量前至少30分鐘應避免咖啡因攝入、運動以及吸煙。站立位測量血壓應具有周期性,特別是有體位性低血壓風險的患者。應使用一個適當大小的袖帶,以確保準確性。至少測量2次(最好是3次),然后取平均值作為一次記錄的血壓值。
雖然24小時動態血壓監測沒有被納入高血壓診斷標準,但是在護理方面它已成為重要的工具。如果24小時動態血壓監測的平均血壓值以135/85 mmHg為閾值,那么,和平均血壓值在閾值以下的患者相比,在閾值以上的患者的CVD事件增加近兩倍。
降壓藥可以根據具體的疾病(如,蛋白尿,CVD,心衰,發生過心肌梗死)、可能產生的副作用、每天服用的藥物劑量、依從性和成本來選擇。臨床試驗結果顯示,利尿劑、ACEI、ARB、β-腎上腺素受體阻滯劑以及鈣拮抗劑,可以使T1DM和T2DM患者的血壓獲益。至于一種是否優于另一種的問題,已不再是決策過程的一部分,因為,大多數DM患者至少需要2~4種降壓藥才能達標。
UKPDS結束后研究組又進行了為期10年的監測觀察研究,結果證實,如果沒有維持嚴格的血壓控制,2年內患者所獲得的益處將消失。這些數據強調,起始強化降壓治療以及隨后的良好依從性是必要的。復合制劑有利于患者建立良好的依從性,應鼓勵考慮用作初始治療藥物。多個復合制劑聯合治療(如,4種藥物聯合治療,只需2片),不僅可以使患者的血壓達標,還可以改善患者對治療方案的依從性。動態血壓監測應被用來指導血壓管理,因為它可以評估患者的血壓變異性,進而有利于藥物的調整、制定相應的個性化治療方案以及避免過度治療。
Q21.3.1.血壓管理
高血壓管理應包括:生活方式干預,例如,DASH飲 食(Dietary Approaches to Stop Hypertension),特別是要注意減少鹽的攝入,增加體育活動,并根據需要向注冊營養師和/或CDE咨詢。僅通過生活方式干預失敗后,可增加藥物來實現目標值。高血壓常見于糖尿病前期人群,考慮到此人群已增加的CVD發生率,應和DM人群一樣積極管理高血壓。僅考慮腎病和/或CVD的益處,應首選ACEI和ARB。必要時使用其他種類的降壓藥(如,β-腎上腺素受體阻滯劑,鈣通道阻滯劑、利尿劑和中樞性作用降壓劑),以實現和DM患者一樣的血壓目標值(<130/80mmHg)。為了達到這個目標值,幾種降壓藥聯合使用可能是必要的。
Q21.4.血脂異常
糖尿病前期和糖尿病患者的血脂譜紊亂,可導致胰島素分泌缺陷、胰島素抵抗和高血糖。2型糖尿病患者血脂異常的特點是:富含脂蛋白的高濃度甘油三酯,低濃度HDL-C,小而密的高濃度LDL-C顆粒。導致出現這些定量定性的異常形態的原因是,脂蛋白脂肪酶的活性受到抑制,肝脂酶活性增加,膽固醇酯轉移蛋白的活性增加,后者把極低密度脂蛋白和低密度脂蛋白轉運到LDL-C和HDL-C顆粒。而高甘油三酯血癥,和HDLC和LDL-C成分的變化有著間接關系,后兩者可加速動脈粥樣硬化。
Q21.4.1.治療建議
所有患者應接受體育運動管理的建議,采取的膳食計劃,也應以改善血糖和血脂水平為目的。必要時可以咨詢有經驗的營養師。對于LDL-C>100 mg/dL 的CVD患者,應在開始生活方式干預的同時起始他汀類藥物治療。每6~8周應復查1次血脂譜。如果治療后的LDL-C濃度仍大于70 mg/dL,那么應增加他汀類藥物的劑量,以使LDL-C<70 mg/dL;如果最大藥物劑量時仍沒有達標,那么LDL-C水平降低30%~40%,也是合適的。或者,在他汀類藥物的基礎上增加其他降脂藥物來實現達標值。對于沒有明確CVD的患者,治療首先應考慮生活方式干預。如果“LDL-C≥ 100mg/dL, 年 齡 ≥ 40歲 ”, 或,“ 年 齡<40歲,有多種風險因素”,那么, LDL-C需降至100 mg/dL以下或降低30%~40%。如果“LDL-C<100mg/dL, 年 齡>40歲, 至 少 存 在一種CVD風險因素(高血壓,吸煙,蛋白尿,早發CVD家族史)”,應考慮使用他汀類藥物。如果患者對他汀類藥物不耐受或不能接受相關副作用,可以考慮單獨或聯合使用膽汁酸螯合劑或膽固醇吸收抑制劑。
對于LDL-C水平正常的患者,如果空腹甘油三酯濃度≥150 mg/dL,或,HDL-C濃度偏低(男性≤40mg/dL,女性≤50mg/dL),可以采取的干預措施包括:
● 優化血糖控制,進行減肥(如有必要)。
● 替換任何可能會增加甘油三酯濃度的藥物。
● 如果空腹甘油三酯濃度>200 mg/dL,和/或,HDL-C濃度偏低,可考慮使用纖維酸制劑或煙酸治療,使非高密度脂蛋白膽固醇(non-HDL-C)達到目標值。
● 如果空腹甘油三酯濃度≥500mg/dL,首先飲食干預。
● 如果纖維酸制劑或煙酸治療后,空腹甘油三酯濃度≥500mg/dL,考慮增加魚油(保證每天攝入2~4g的ω-3脂肪酸)。[完]

