基于DEA的北京三級醫院運營效率比較研究*
◆王吉善 張振偉 董四平
1 中國醫院協會評價與評估部 北京 100034
2 衛生部醫院管理研究所 北京 100191
隨著市場經濟體制的逐步建立,我國醫療機構快速發展,綜合醫院床位數量增長迅速。2010年《中國衛生統計年鑒》數據顯示:截止2009年底,我國800張床位以上綜合醫院數量為498所。醫院規模的擴張對于解決衛生資源短缺和醫療服務供給不足具有一定的積極意義,但并沒有真正解決“看病難”問題。我國醫院發展的現狀是“規模擴張”與“看病難”并存[1]。
在醫療資源投入既定的情況下,如何提高醫院運營效率成為提高醫療服務數量的有效手段。本研究利用數據包絡分析(Data Envelopment Analysis,DEA)方法,對北京市12所三甲綜合醫院2009年的運營效率進行對比分析,以期為提高醫院運營效率提供決策依據。
1 DEA方法簡介
自1957年 Farrell提出“前沿”觀點,從相對效率角度評價機構績效后,人們沿著3個方向對此觀點開展研究:數據包絡分析、確定性前沿分析和隨機前沿分析[2]。DEA分析是一種非參數的經濟定量分析方法,應用線性規劃技術分析確定性的生產或成本前沿。DEA自上世紀80年代中期被引入到衛生計量經濟學后,成為目前評價醫療機構效率較為成熟和先進的方法之一,成為衛生服務研究的基準方法。
1.1 DEA的主要思想
DEA分析是根據一組關于“投入-產出”的觀察值來估計有效生產的前沿面。它利用數學線性規劃,將多投入、多產出的決策單元(Decision Making Units,DMU)數據直接投射在坐標空間上,以最大產出或最小投入連線為效率邊界,并以此邊界來衡量DMU的生產效率。如果決策單元觀察值落在效率邊界上,則DMU為完全效率,其效率值為1;如果其觀察值沒有落在效率邊界上,則認為 DMU相對無效,其效率值在0~1之間,差距代表無效率程度大小。
1.2 DEA的主要模型
1.2.1 規模報酬不變模型(CRS) 數據包絡分析CRS模型由 Charnes、Cooper和 Rhodes在1978年率先提出[3]。這個 模 型是投入主導型并假設規模報酬不變。從生產函數角度看,這一模型是研究多輸入、多輸出生產部門較為理想的方法。
1.2.2 規模收益變化模型(VRS)CRS模型僅僅是所有DMU都在最優規模運營時才適合;而不完全競爭、外部約束和財務狀況等可能導致DMU不是在最適合規模上運行。1984 年,Banker、Charnes和Cooper提出了 BCC 模型[4],將 DEA規模報酬不變模型拓展為規模報酬可變情形,使DEA方法推廣到生產前沿面有效性評價。當DMU沒有在最優規模上運作時,CRS模型的使用可能會導致技術效率測量為規模效率因素所混淆,而VRS模型將允許剔除規模效率影響后進行技術效率的計算。
1.3 DEA效率及其分類
1.3.1 綜合效率、技術效率與配置效率 Farrell提出綜合效率可以分為2個部分:一個是技術效率,即反映在給定投入情況下所能獲得最大產出的能力;另一個是配置效率,即在給定各要素投入價格情況下優化投入要素比例的能力,即綜合效率(EE)=技術效率(TE)×配置效率(AE)[5]。因此決策單元只有在預算線上進行生產才能達到配置有效,即只有當決策單元在曲線切點上進行生產時,TE和AE才等于1。
1.3.2 技術效率、純技術效率和規模效率 技術效率可以進一步分解為純技術效率(PTE)和規模效率(SE)。純技術效率又稱為可變規模報酬技術效率(Tevrs),其測量的是規模報酬可變狀態下決策單元與生產前沿面之間的距離。規模效率測量的是規模報酬不變與可變規模報酬狀態下生產前沿之間的效率差異,即由于不能在規模報酬不變狀態下生產而造成的無效程度。CRS的技術效率TE可以分解稱純技術效率Tevrs和規模效率 SE,即 TE=Tevrs×SE。
2 數據來源
對醫院運營效率進行測量的一個關鍵環節是選取合適的投入、產出變量。本研究采取文獻優選法[6],即全面查閱同類研究文獻資料的投入、產出指標選取情況,結合文獻計量方法選取4項投入和5項產出指標[7]。指標分類、名稱及指標含義見表1。
本研究以北京市12所三級醫院作為研究對象,收集每所醫院2009年度數據,具體指標包括上述4個投入指標和5個產出指標,總計形成15個決策單元(DMU)。數據分析工具為 DEAP(V2.1)和SPSS(V15.0)。
3 結果
3.1 投入-產出指標描述性分析
12家醫院投入、產出指標描述性統計結果見表2。
從表2可以看出,12所醫院平均開放床位1 280張,年平均門急診人次172萬人次,年平均出院人數39 579人次,年平均總收入15.3億元;病床使用率最高106.8%,最低82.8%,平均為 95.3%,表明醫院病床利用效率較高;平均住院日最高13.7天,最低 7.9天,平均為11.3天,不同醫院之間差異較大。

表1 DEA分析投入-產出指標
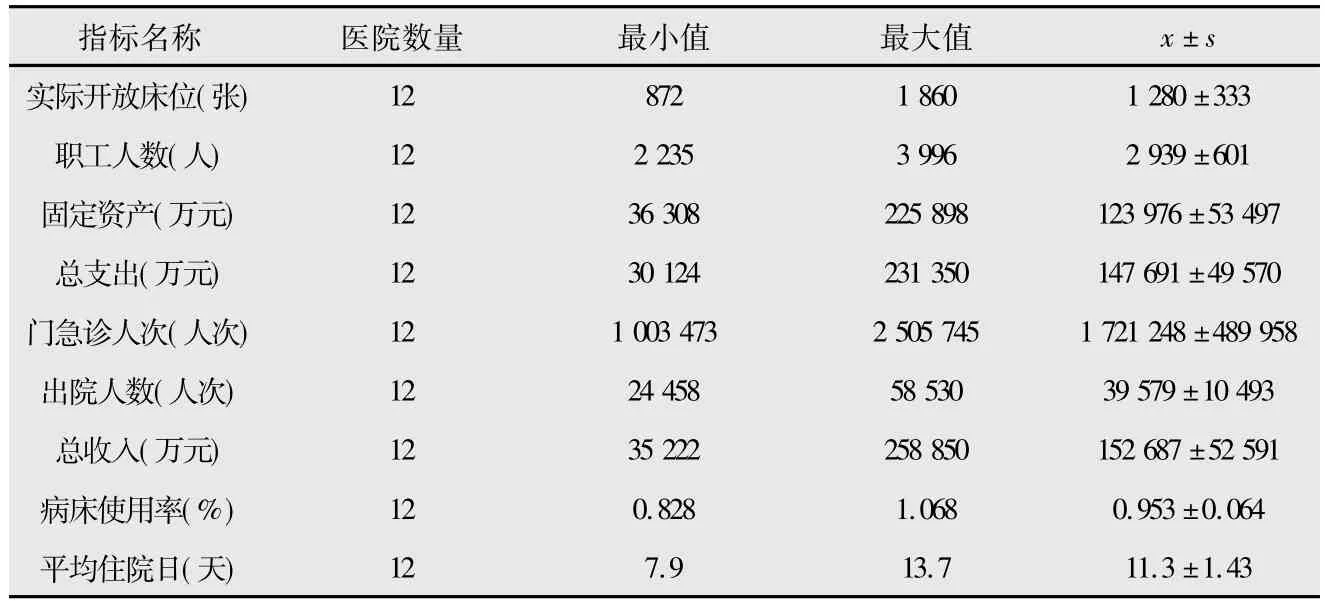
表2 DEA投入-產出指標描述性統計
3.2 醫院規模報酬狀態分析
12所醫院DEA效率得分及規模報酬情況見表3。
在所有12所醫院中,9家醫院處于規模報酬不變狀態,即這些醫院DEA有效,醫院運行效率處于最好水平,純技術效率和規模效率均為最適宜狀態。DEA有效醫院數量占所有醫院比例為75.0%,表明北京市三級綜合醫院運營效率整體水平較高。3家醫院處于非DEA有效狀態(占25.0%),運行效率有待提高,其中2家醫院處于規模報酬遞減狀態(占16.7%),1家醫院處于規模報酬遞增狀態(占8.3%)。非總體有效醫院具體情況如下:醫院DK純技術效率和規模效率都小于1,且規模效率僅為 0.939,在 12所醫院中最低,同時導致其綜合效率也最低,表明該院發展處于非規模經濟狀態,有待適當調整。醫院OB純技術效率和規模效率都小于1,且純技術效率(0.971)在所有12所醫院中最低,技術水平有待進一步提高。醫院TW規模效率略小于1,可以適當擴大規模。
3.3 非DEA有效醫院投入、產出投影分析
3.3.1 投入指標的投影分析 投入指標投影分析是指在假設產出數量既定情況下,非總體有效醫院通過提高配置效率,可以減少的投入量。通過C2R模型求出非總體有效醫院在各個投入方面的投影值、過剩數量(實際值 -投影值)及過剩比例(過剩數量/實際值 ×l00%),結果見表4。
從表4可以看出,醫院DK在產出既定的情況下,實際開放床位可以減少 226張(16.0%)至 1 184張,職工人數可以減少232人(7.1%)至3 015人,同時年支出可以減少 8 320萬元(5.8%)至13.6億元。同理,醫院 OB職工人數應該減少 129人(4.2%)至 2 965人,年支出應該減少7 499萬元(4.2%)至 17.3 億元。
3.3.2 產出指標的投影分析 通過C2R模型計算非總體有效決策單元4個產出指標的投影值、松弛量(實際值-投影值)及差距比例(松弛量/實際值 ×l00%),結果見表5。
數據表明:在投入不變的情況下,通過提高管理效率,醫院DK年門急診日可以增加2.3%,年收入可以增加0.9%,平均住院日可以從 11.4降低至9.4天;醫院 OB年出院例數可以增加15.3%,平均住院日可以從12.2降低至10.2天。
4 討論與結論
4.1 DEA方法測量醫院運營效率的優越性
運用DEA方法測量醫院運營效率具有3點優越性:首先,利用DEA方法測量醫院效率無需建立投入-產出生產函數。目前以生產函數方法測量效率主要應用于生產領域,由于醫療服務的特殊性,要建立醫院生產函數形式是十分復雜和困難的。其次,它可進行多投入-多產出的效率分析。DEA方法對投入和產出指標的數量和種類沒有嚴格限制,能較大程度地綜合反映所研究的具體問題。通過適當選用DEA模型并合理確定投入—產出指標,即可方便測量醫院運營的相對效率,并對其規模效率和規模報酬狀況進行進一步考察。最后,它可以測量規模無效單位改進方向和程度。DEA方法可以對非有效決策單元的投入—產出指標進行投影分析,定量測量各決策單位投入—產出指標改進的方向和程度,可以為決策者提供直接的決策信息。DEA方法的優點使其應用范圍已擴展到航空、軍隊、城市、銀行等,目前這一方法應用領域正在不斷擴大。
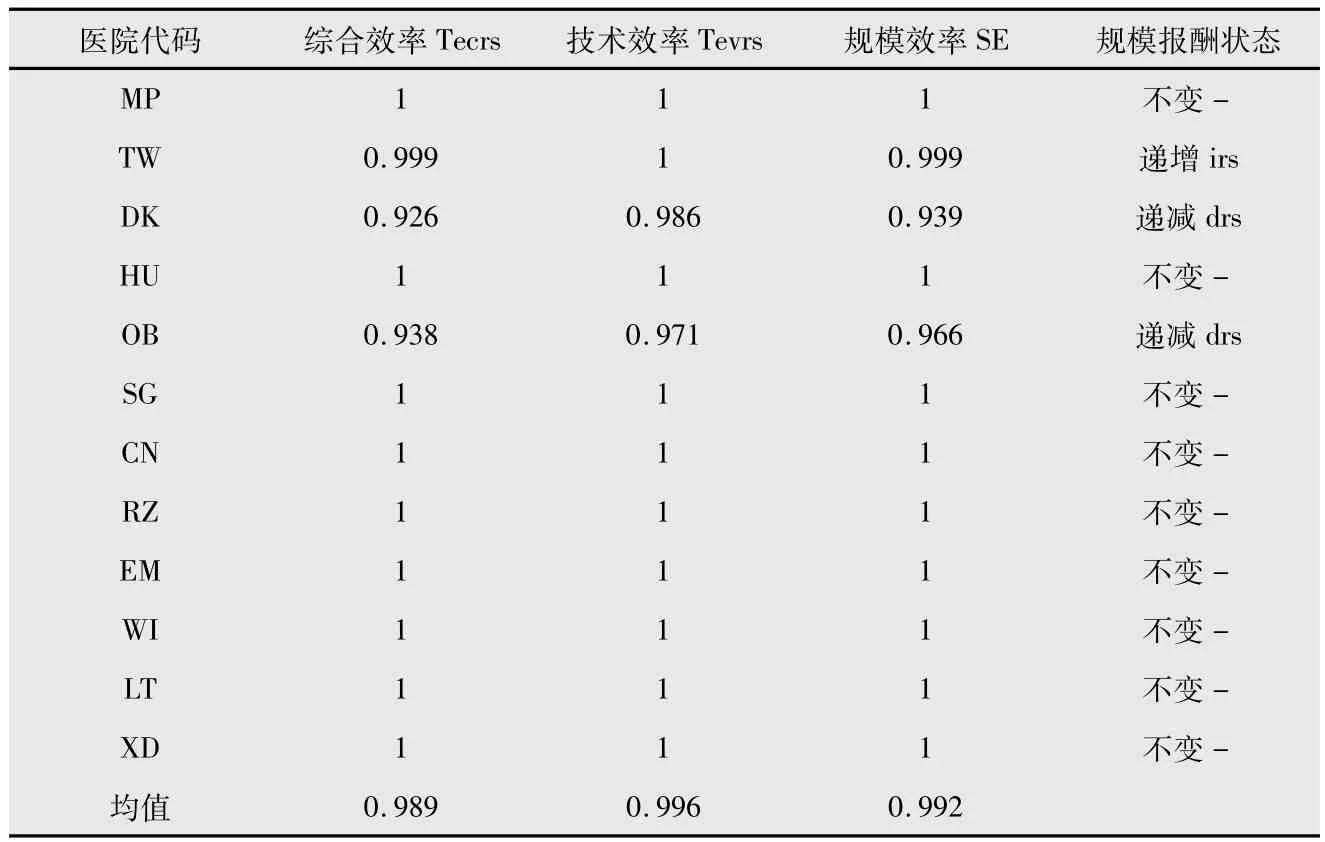
表3 DEA效率得分及規模報酬狀態

表4 DEA投入指標投影分析結果

表5 DEA產出指標投影分析結果
4.2 投入、產出指標的確定
由于各醫院具有較強的同質性,即在醫院等級、醫院規模、醫療技術水平、社會經濟宏觀環境等方面具有相同或較強相似性,因此可以假設各醫院的投入和醫療產出質量具有同質性,即僅從數量上測量醫院的投入、產出情況。從投入方面來看,醫院的主要投入為人員投入和資本投入。在資本投入變量選取方面,絕大多數研究都會以病床數作為資本投入指標或者指標之一。國內研究主要以床位數、人員數、房屋建筑面積、業務支出、固定資產總值等作為投入指標。從產出方面來看,醫療行業所創造的產出是治愈疾病、恢復和提高健康水平,這些指標本身就難以量化。國內研究主要以門急診人次、出院人次、業務收入、病床使用情況、診斷指標等作為產出指標[8]。本研究根據文獻優選法和文獻計量結果確定投入產出指標,提高了運用DEA方法測量醫院運營效率的合理性。
4.3 北京市綜合三甲醫院運營效率差異較小
本研究結果顯示,12所醫院中規模報酬不變狀態醫院比例為75.0%,規模報酬遞減狀態比例為16.7%,規模報酬遞增狀態比例為8.3%。國內部分學者對不同地區三級綜合醫院進行了相似研究。王涵等對哈爾濱市28家三級醫院DEA分析結果表明,醫院總體有效比例為 65.5%[9];龐慧敏、王小萬對9省市22所大學附屬綜合性三甲醫院2007年度的DEA分析報酬不變、報酬遞減和報酬遞增狀態比例分別為 68.2% 、27.3% 和4.5%[10];李蕾對湖南省35所三級醫院2005年度運營情況的DEA分析顯示,處于規模報酬固定階段的比例為54.29%[11]。比較研究發現,北京地區三級綜合醫院DEA有效比例均高于以上地區。由于DEA是樣本醫院之間相對效率的比較,因此本研究結果并不能說明北京地區三級綜合醫院運營效率高于其它省市,而只能說明相對而言北京地區三甲綜合醫院之間運營效率差異較小,技術效率相當。不同區三級綜合醫院之間的運營效率比較有待進一步研究。
4.4 DEA投入、產出投影分析的實踐意義
通過計算非DEA有效醫院的投影值以及實際值和投影值之間的距離(松弛量),可以得到非DEA有效醫院與有效醫院相比投入過大的項目、數量和比例,同時可以得到其經過改進后所能達到的產出目標值。例如醫院DK與相對效率較高的醫院相比,在醫院產出相同的情況下其實際開放床位、人員投入和經費支出上均有不同程度的浪費,其中首要的改進措施是壓縮床位;在投入不變的情況下,產出指標除出院人次外均有一定程度的提升空間,具體改進的重點是降低平均住院日。因此,投入、產出投影分析結果對醫院管理工作實踐具有參考意義。
[1]劉國華,劉 俐.2000床醫院在中心城市的生存與發展 政府規劃與適宜規模[J].中國醫院,2008,12(1):14-18.
[2]宋桂榮,胡冬梅,劉啟貴,等.醫院效率評價方法的研究[J].中國醫院統計,2007,14(2):137-138.
[3]Charnes A,Cooper W,Rhodes E.Measuring the Efficiency of Decision Making U-nits[J].European Journal of Operational Research,1978,3(2):429-444.
[4]Banker R D,Charnes A,Cooper W.Some Models for Estimating Technical and Scale Inefficiencies in Data Envelopment Analysis[J].Management Science,1984,30(9):1078-1092.
[5]Coellit T.A Guide to DEAP(2.1):A Data Envelopment Analysis(Computer)Program[R].Armidale:University of New England,1996.
[6]孫振球主編.醫學統計學[M].3版.北京:人民衛生出版社,2007.
[7]董四平.縣級綜合醫院規模經濟效率及其影響因素研究[D].武漢:華中科技大學,2010.
[8]董四平,方鵬騫.醫院規模經濟研究述評[J].中國衛生經濟,2009,28(9):24-27.
[9]王 涵,馬 燕,李 斌,等.數據包絡分析在哈爾濱市三級醫院效率評價中的應用[J].中國醫院統計,2006,13(4):289-292.
[10]龐慧敏,王小萬.基于DEA的Malmquist指數的我國大型綜合醫院跨期效率研究[J].中國醫院管理,2010,30(3):35-37.
[11]李 蕾.湖南省醫院績效的資料包絡法(DEA)研究[D].長沙:中南大學,2007.

