甲狀腺癌B超與螺旋CT對比分析
賈玉柱
甲狀腺癌(TC)約占全身惡性腫瘤的1.5%[1]。手術前的定性診斷和確定腫瘤的侵犯程度及淋巴結轉移等情況,是制訂正確治療方案的關鍵[2]。本文分析128例手術后經病理證實為甲狀腺癌患者的B超、CT的影像資料,比較兩種診斷方法的優缺點。
1 資料與方法
1.1 一般資料
選擇2003年3月~2009年5月經手術或細針穿刺活檢病理證實的甲狀腺癌患者128例。男47例,女81例。年齡18~80歲,平均年齡(45.28±12.32)歲。原發腫瘤為甲狀腺乳頭狀癌85例(占66.40%),濾泡狀癌15例(占11.71),髓樣癌12例(占9.37%),未分化癌16例(占12.50%)。兩種方法的檢查時間相隔不超過1周。
1.2 儀器與方法
所有患者均經螺旋CT(GE LightSpeed32)平掃加增強及彩色多普勒超聲(GE LOGIC7/9)檢查。螺旋掃描層厚5mm,Pitch為1。靜脈內團注選用非離子型對比劑優維顯,使用高壓注射器肘靜脈注射,劑量1.5~2ml/kg,注射流率為3ml/s。患者去枕平臥,以橫、縱、切各方向探查。均由經驗豐富的副高級以上B超醫生操作。
1.3 診斷學標準
螺旋CT與B超主要觀察指標:病變的大小、形狀、密度/回聲、有無鈣化、周圍情況及頸部淋巴結有無腫大。頸部淋巴結的診斷標準[3]:氣管食管溝淋巴結短徑≥5mm,其它區域淋巴結≥8mm,或淋巴結數目明顯增多及環狀強化。在判斷甲狀腺病變有否氣管、食管及頸動脈侵犯時,將氣管、食管及頸動脈與甲狀腺之間脂肪間隙消失作為診斷指標。以鄰近氣管、食管及頸動脈被腫物包繞1/3周以上為受侵犯標準[4]。
1.4 統計學方法
計量資料采用t檢驗,計數資料采用x2檢驗,等級資料采用秩和檢驗,多因素分析選用二元Logistic 回歸分析。
2 結果
128例甲狀腺癌中,螺旋CT診斷101例,診斷準確率為79.45%;B超診斷95例,診斷準確率為74.52%;螺旋CT與B超兩種方法聯合診斷共112例,診斷準確率為87.50%。螺旋CT與B超兩種方法診斷結果比較見表1,螺旋CT與B超兩種方法聯合診斷與單獨一種方法診斷結果比較見表2。
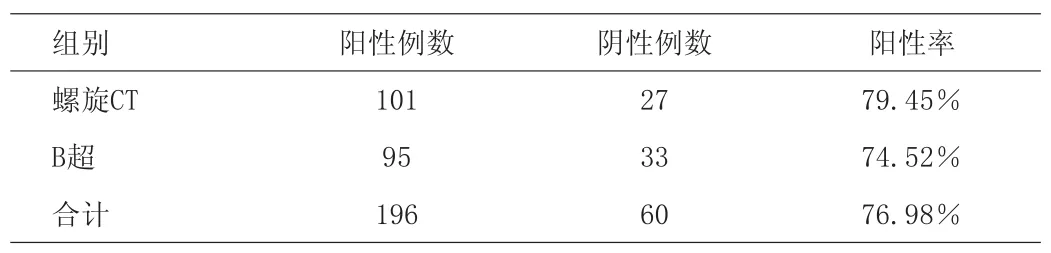
表1 螺旋CT與B超兩種方法診斷甲狀腺癌的價值比較
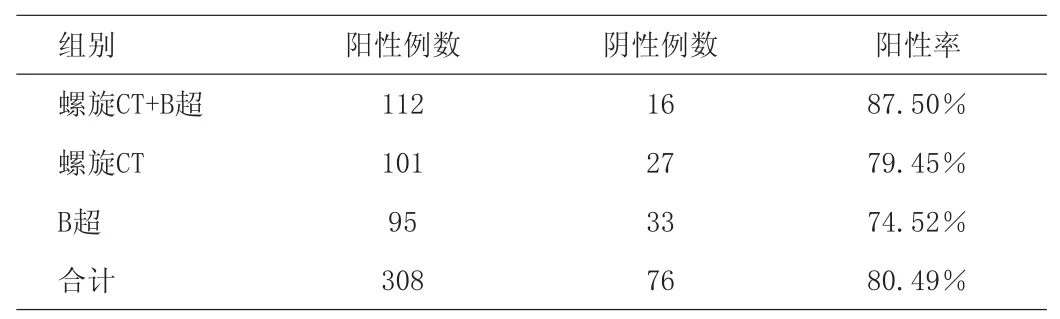
表2 螺旋CT與B超單獨應用與聯合應用診斷甲狀腺癌比較
3 討論
CT在診斷甲狀腺腫瘤方面有很大價值,特別是在定性、了解腫瘤與甲狀腺健康組織及周圍組織結構關系方面為外科醫師提供了豐富的信息,本組檢出率為79.45%,通過CT增強掃描和CT強大的后處理功能,如軸位薄層重建、多平面重建、最大密度投影,既可以發現微小病灶(≤5mm),又可以更清晰地了解腫瘤組織與周圍組織的解剖關系。總結本組病例,有以下CT表現提示甲狀腺癌可能:(1)腫塊邊界模糊、不規則,包膜不完整;(2)瘤體外緣見單個或多個外向突出瘤結節,瘤結節與周圍組織分界不清;(3)瘤灶結節內見顆粒狀、蛋殼樣、斑片樣鈣化,小片狀壞死等;(4)腫瘤呈非均勻強化,囊變者可見“半月征”;(5)周圍組織受侵,甲狀腺癌診斷基本可定[5-6]。
B超檢查是甲狀腺疾病最常用的方法,具有方便、經濟和高檢出率等特點。本組檢出率為74.52%,有以下B超影像特征應提示甲狀腺癌可能:(1)不規低回聲腫塊;(2)浸潤于周圍組織;(3)包膜不完整,邊界呈蟹足樣;(4)周圍組織受侵,周圍淋巴結轉移[7]。
綜上所述,兩種檢查方法聯合應用,診斷準確率比單獨應用一種方法顯著提高, 診斷正確率提高到87.50%。
[1] 陳星榮.全身CT和MRI[M].上海:上海醫科大學出版社,1994:398.
[2] 馬建倉,金迎迎,趙軍,等.甲狀腺癌的B超與CT檢查表現及意義[J].現代腫瘤醫學,2006(12):1518-1519.
[3] 賈振軍.甲狀腺癌的診斷與鑒別診斷[J].中國冶金工業醫學雜志,2005,22(4):452-453.
[4] Senchenkov A, Staren ED. Ultrasound in head and neck surgery:thyroid, parathyroid,and cervical lymph nodes[J]. Surg Clin North Am,2004,84(4):973-1000.
[5] 謝榜昆,關玉寶,袁小平,等.甲狀腺癌的CT表現與病理相關性研究[J].癌癥,2003,22(2):192-197.
[6] 白瑞霞,顧浩,王守玉.甲狀腺癌的CT表現與病理學對照分析[J].當代醫學,2009,15(18):87.
[7] 王紹文,孫國英.超聲顯相對甲狀腺癌診斷價值的探討[J].臨床超聲醫學雜志,2002,4(6):345-347.