分級(jí)結(jié)合延伸卒中單元管理出院后腦梗死患者的臨床療效分析
邱傳旭,朱治山,關(guān)健偉,曹黎明
腦梗死發(fā)病率約占腦血管病的75%。腦卒中是目前嚴(yán)重危害人類健康的主要疾病之一,給個(gè)人、家庭和社會(huì)造成了沉重的負(fù)擔(dān)。循證醫(yī)學(xué)證明卒中單元是目前治療腦卒中最有效的方法之一。腦梗死的急性期(發(fā)病1個(gè)月內(nèi))多數(shù)在醫(yī)院治療,但更長(zhǎng)的恢復(fù)期(發(fā)病3個(gè)月~6個(gè)月)多數(shù)在院外診治和康復(fù),還有不少患者住院時(shí)間更短。患者在院外的治療和康復(fù)目前多數(shù)不系統(tǒng),缺少甚至沒(méi)有專科醫(yī)師指導(dǎo)診治,沒(méi)有專業(yè)康復(fù)指導(dǎo)康復(fù)治療。近來(lái)有學(xué)者提出“延伸卒中單元”的概念,意在常規(guī)卒中單元的基礎(chǔ)上,對(duì)卒中患者出院后早期康復(fù)進(jìn)行組織化管理。目前腦梗死發(fā)病人數(shù)眾多,表現(xiàn)輕重不一,腦梗死復(fù)發(fā)的風(fēng)險(xiǎn)也有很大不同,專科醫(yī)療資源有限,如何集中有限的醫(yī)療資源服務(wù)那些高風(fēng)險(xiǎn)的容易再發(fā)腦梗死患者是重要研究問(wèn)題,為此我院開(kāi)展患者分級(jí)管理結(jié)合延伸卒中單元模式干預(yù)出院后的腦梗死患者,取得了較好療效,現(xiàn)報(bào)道如下。
1 資料與方法
1.1 臨床資料 2010年1月—2011年9月我院神經(jīng)內(nèi)科住院后出院的符合研究要求的腦梗死患者105例,失訪2例,實(shí)際研究103例。隨機(jī)分為研究組和對(duì)照組,研究組53例,男28例,女25例;年齡41歲~70歲(55.1歲±14.3歲);高血壓46例,糖尿病18例,高血脂9例,肺部感染11例;出院時(shí)腦梗死危險(xiǎn)分級(jí):1級(jí)10例,2級(jí)12例,3級(jí)15例,4級(jí)10例,5級(jí)6例。對(duì)照組50例,男27例,女23例;年齡45歲~70歲(55.3歲±13.6歲);高血壓45例,糖尿病19例,高血脂10例,肺部感染10例;出院時(shí)腦梗死危險(xiǎn)分級(jí):1級(jí)9例,2級(jí)13例,3級(jí)15例,4級(jí)8例,5級(jí)5例。兩組性別、年齡、出院時(shí)美國(guó)國(guó)立衛(wèi)生研究院卒中量表(NIHSS)評(píng)分、并發(fā)癥和腦梗死危險(xiǎn)分級(jí)評(píng)估等情況差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。
1.2 診斷標(biāo)準(zhǔn) 參照1996年全國(guó)第四屆腦血管病學(xué)術(shù)會(huì)議通過(guò)的《各類腦血管疾病診斷要點(diǎn)》[1],全部以頭顱CT或MR確診。
1.3 納入標(biāo)準(zhǔn) 符合腦梗死診斷標(biāo)準(zhǔn);發(fā)病一周內(nèi)入院;發(fā)病加住院時(shí)間不超過(guò)3周,住院時(shí)間為10d至3周;首次發(fā)病或既往有腦梗死但無(wú)后遺癥;出院時(shí)無(wú)昏迷;年齡30歲~75歲;患者及家屬能配合檢查及療效評(píng)定者,能配合隨訪,能按要求進(jìn)行血壓、血糖和血脂檢測(cè)。出院時(shí)NIHSS評(píng)分:≥3分,且≤12分。
1.4 排除標(biāo)準(zhǔn) CT或MR證實(shí)合并其他神經(jīng)系統(tǒng)器質(zhì)性疾病,如類淀粉樣血管病;有嚴(yán)重的合并癥,如嚴(yán)重精神障礙、嚴(yán)重癡呆、嚴(yán)重臟器功能不全者;不能配合隨訪和檢查者,不是研究所所在社會(huì)康復(fù)管轄范圍內(nèi),不能在本地區(qū)呆滿半年者。
1.5 方法
1.5.1 治療方法 入院時(shí)所有患者均給予卒中單元治療,對(duì)照組按照常規(guī)院外治療:門(mén)診或電話隨訪,社區(qū)康復(fù)保健、宣教等服務(wù)。研究組出院后分級(jí)管理并延伸卒中管理,由社會(huì)康復(fù)醫(yī)師和理療師在專科醫(yī)師指導(dǎo)下繼續(xù)管理和隨訪;組建多學(xué)科治療小組,以專科醫(yī)師為指導(dǎo),社區(qū)醫(yī)師和康復(fù)理療師、社區(qū)保健工作者及家庭護(hù)理人員協(xié)同,按規(guī)范化管理、治療、護(hù)理和康復(fù)。1.5.2 研究組管理工作流程 患者住院時(shí)收集患者的一般、家庭及社會(huì)康復(fù)資料;對(duì)家人(或護(hù)工)進(jìn)行專門(mén)/專人培訓(xùn),健康教育;對(duì)患者進(jìn)行評(píng)估定級(jí);出院前聯(lián)席會(huì)議邀請(qǐng)社區(qū)醫(yī)師/護(hù)士,家人(或護(hù)工)及社區(qū)工作者參加,特殊情況不能參會(huì)的或書(shū)面、電話告知不能參會(huì)的各方。出院時(shí)制訂院外服藥方案、康復(fù)計(jì)劃。
1.5.3 ESU具體實(shí)施方案及人員職責(zé)、分工 專科醫(yī)師制定:個(gè)體化的二級(jí)預(yù)防方案、治療高危因素治療控制方案。專科護(hù)士指導(dǎo)專科護(hù)理;專科康復(fù)師指導(dǎo)專科康復(fù)方案;社區(qū)醫(yī)師/護(hù)士負(fù)責(zé)日常一般診治和護(hù)理、疑難專科情況咨詢專科醫(yī)師;社區(qū)康復(fù)師根據(jù)專科康復(fù)師意見(jiàn)具體負(fù)責(zé)患者日常康復(fù)鍛煉;家人或護(hù)工配合治療、康復(fù)執(zhí)行;觀察并及時(shí)報(bào)告病情。遇到情況首先報(bào)告社區(qū)康復(fù)醫(yī)師處理,處理不了報(bào)告專科醫(yī)師,病情復(fù)發(fā)時(shí)轉(zhuǎn)專科醫(yī)院治療。ESU具體實(shí)施方案①成立專科-社區(qū)延伸卒中單元。人員組成:神經(jīng)內(nèi)科主任和社區(qū)康復(fù)主任各1人,神經(jīng)內(nèi)科專科醫(yī)生5人、康復(fù)治療師3人、專科護(hù)士10人,社區(qū)健康中心8個(gè),每個(gè)社區(qū)康復(fù)中心參與研究的醫(yī)師至少2人,護(hù)士至少3人,護(hù)工和或家屬若干人。專科主任和社區(qū)康復(fù)主任指導(dǎo)、協(xié)調(diào)、分配工作。
1.5.4 療效評(píng)估 主要觀察指標(biāo)包括合并癥(高血壓、高血脂、高血糖)控制率、Barthel指數(shù)(BI,改良法)、神經(jīng)功能評(píng)價(jià)(NIHSS)。
1.5.5 腦梗死危險(xiǎn)因素分級(jí)評(píng)估和分級(jí)管理方法 主要根據(jù)腦梗死危險(xiǎn)因素及控制情況,如高血壓、糖尿病、高血脂;合并嚴(yán)重頸、顱動(dòng)脈狹窄;另外是否堅(jiān)持服藥;是否有嚴(yán)重不良生活方式也可作參考。腦梗死患者危險(xiǎn)程度分級(jí)標(biāo)準(zhǔn),1級(jí):有1種危險(xiǎn)因素,未發(fā)現(xiàn)頭或頸動(dòng)脈狹窄;2級(jí):有2種危險(xiǎn)因素,未發(fā)現(xiàn)頭或頸動(dòng)脈狹窄;3級(jí):有3種危險(xiǎn)因素,未發(fā)現(xiàn)頭或頸動(dòng)脈狹窄;或僅頭或頸動(dòng)脈中度以上狹窄;4級(jí):有2種危險(xiǎn)因素,并發(fā)現(xiàn)頭或頸動(dòng)脈中度以上狹窄;5級(jí):有3種危險(xiǎn)因素,發(fā)現(xiàn)頭或頸動(dòng)脈狹窄≥2處中度以上狹窄。腦梗死患者危險(xiǎn)程度分管理方案,1級(jí)管理:1個(gè)月電話隨訪1次,督促監(jiān)測(cè)危險(xiǎn)因素,督促服藥;2級(jí)管理:半個(gè)月電話隨訪1次,督促監(jiān)測(cè)危險(xiǎn)因素,督促服藥;3級(jí)管理:2周隨訪電話1次,1個(gè)月上門(mén)隨訪1次,督促監(jiān)測(cè)危險(xiǎn)因素,務(wù)必控制高血壓和高血糖,督促并檢查服藥,強(qiáng)化降血脂;4級(jí)管理:10d電話隨訪1次,半個(gè)月上門(mén)隨訪1次,督促監(jiān)測(cè)危險(xiǎn)因素,務(wù)必控制高血壓和高血糖,督促并檢查服藥,強(qiáng)化降血脂;5級(jí)管理:1周電話隨訪1次,10d上門(mén)隨訪1次并評(píng)估神經(jīng)功能狀況,督促監(jiān)測(cè)危險(xiǎn)因素,務(wù)必控制高血壓和高血糖,檢查服藥,強(qiáng)化降血脂;3個(gè)月評(píng)估頸動(dòng)脈彩超。
1.6 統(tǒng)計(jì)學(xué)處理 應(yīng)用SAS8.0統(tǒng)計(jì)軟件,計(jì)量資料用均數(shù)±標(biāo)準(zhǔn)差(x±s)表示,進(jìn)行t檢驗(yàn),計(jì)數(shù)資料采用χ2檢驗(yàn)。
2 結(jié) 果
2.1 發(fā)病6個(gè)月時(shí)兩組危險(xiǎn)因素控制情況比較(見(jiàn)表1)

表1 發(fā)病6個(gè)月時(shí)兩組危險(xiǎn)因素控制情況比較 %
2.2 兩組Barthel指數(shù)比較(見(jiàn)表2)
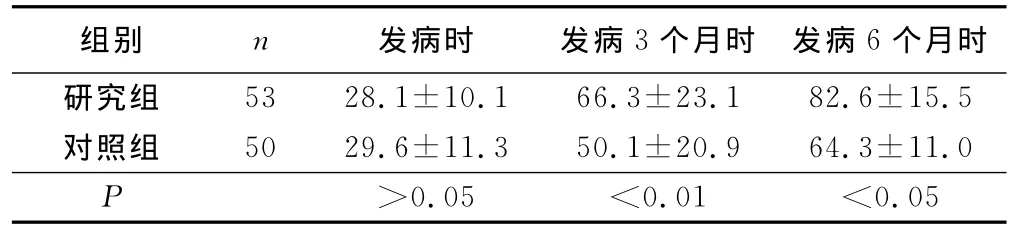
表2 兩組Barthel指數(shù)比較(x±s)
2.3 NIHSS評(píng)分情況 干預(yù)半年后,研究組NIHSS評(píng)分為(2.0±1.3)分,與對(duì)照組(4.6±1.3)分比較差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。
3 討 論
在我國(guó)存活的腦卒中患者中,約有四分之三不同程度地喪失勞動(dòng)能力,腦卒中的復(fù)發(fā)率也很高,5年的復(fù)發(fā)率約為40%。在我國(guó)目前醫(yī)院病床較緊張的情況下,醫(yī)療費(fèi)用相對(duì)較高,患者出院時(shí),神經(jīng)功能恢復(fù)不全,仍然有不少的功能障礙比較嚴(yán)重,他們需要繼續(xù)得到康復(fù)治療。腦血管病后患者回歸社會(huì)后,患者及家屬常常往返社區(qū)康復(fù)和醫(yī)院(門(mén)診復(fù)診)之間,在院外(包括社區(qū))如何繼續(xù)得到診斷、康復(fù)和護(hù)理,關(guān)系到這些患者恢復(fù)水平和生活質(zhì)量,甚至生命。
中/重度患者從ESU系統(tǒng)獲益最多[2],這也是本研究中選擇NIHSS評(píng)分在3分~12分的原因。腦梗死發(fā)病3個(gè)月內(nèi)是恢復(fù)期,發(fā)病6個(gè)月后是后遺癥期,絕大多數(shù)患者基本上不可能在醫(yī)院注滿3個(gè)月,多數(shù)患者住院僅10d~20d,所以許多患者得不到全過(guò)程系統(tǒng)治療和康復(fù),往往帶著神經(jīng)功能缺損癥狀出院,在院外繼續(xù)治療和康復(fù)。目前我國(guó)絕大多數(shù)地區(qū)社區(qū)康復(fù)還很不完善,技術(shù)力量和服務(wù)有待進(jìn)一步提高,社區(qū)康復(fù)網(wǎng)絡(luò)也有待于完善。所以患者發(fā)病6個(gè)月內(nèi)的院外治療、康復(fù)、護(hù)理和健康教育是一個(gè)需要解決的重大問(wèn)題。
卒中單元作為一種組織化的醫(yī)療管理模式,近年來(lái)已成為治療腦卒中患者最有效的措施之一。目前常見(jiàn)卒中單元按其工作對(duì)象和方式,大致可分為4種類型,即急性卒中單元、康復(fù)卒中單元、聯(lián)合卒中單元以及卒中移動(dòng)小組。這些模式均存在一個(gè)明顯的局限,即只針對(duì)住院患者進(jìn)行組織化干預(yù)。因此,近來(lái)有學(xué)者提出“延伸卒中單元”的概念,意在常規(guī)卒中單元的基礎(chǔ)上,對(duì)卒中患者出院后早期康復(fù)進(jìn)行組織化管理。
目前我國(guó)醫(yī)療資源相對(duì)不足,腦梗死患者人數(shù)眾多。如何利用有限的專科-社區(qū)康復(fù)醫(yī)療、護(hù)理資源更好地服務(wù)于那些極高危的腦梗死患者是研究的重點(diǎn)之一。對(duì)于腦梗死患者風(fēng)險(xiǎn)的分層評(píng)估并管理,篩選出重點(diǎn)要干預(yù)的人群是解決的重要辦法,能夠達(dá)到集中有限資源獲得更多效益。本研究體會(huì)到,分級(jí)管理能節(jié)約醫(yī)護(hù)人員,對(duì)重點(diǎn)高危,容易復(fù)發(fā)的患者實(shí)施重點(diǎn)“照顧”,有效控制其血壓、血糖、血脂,促進(jìn)其缺損神經(jīng)功能的神經(jīng)功能恢復(fù),提高其生活自理能力。本研究中患者高危因素(高血壓、高血糖等)控制率明顯好于對(duì)照組,最后的研究顯示發(fā)病6個(gè)月時(shí),患者的Barthel指數(shù)均明顯好于對(duì)照組。
患者的最終康復(fù)效果與分級(jí)評(píng)估準(zhǔn)確性、分級(jí)管理力度及延伸卒中單元的執(zhí)行力度有很大關(guān)系,這直接關(guān)系到是否對(duì)于高危患者能得到重點(diǎn)照顧,關(guān)系到康復(fù)和恢復(fù)水平。這需要醫(yī)院專科和社區(qū)康復(fù)的系統(tǒng)合作,在大的層面需要衛(wèi)生局等上級(jí)醫(yī)療機(jī)構(gòu)引導(dǎo)和規(guī)范,并整合醫(yī)療資源,合理配置,這樣能更大發(fā)揮分級(jí)管理聯(lián)合延伸卒中單元的效果。
目前我國(guó)醫(yī)療資源遠(yuǎn)跟不上需要,在加大醫(yī)療投入的同時(shí),合理利用現(xiàn)有醫(yī)療資源,改進(jìn)治療和管理模式十分重要。目前醫(yī)療改革一直在進(jìn)行中,部分地區(qū)加快社區(qū)康復(fù)建設(shè),推出“家庭醫(yī)師”和“家庭病床”等改革,目的也是想更好改進(jìn)腦梗死等患者的院外診治、康復(fù)等。對(duì)于腦梗死這種專業(yè)性很強(qiáng),同時(shí)涉及多學(xué)科專業(yè)人員共同參與的疾病,在目前條件下,實(shí)施延伸卒中單元管理是一個(gè)比較符合實(shí)際的選擇。如何在多種多樣的醫(yī)療配置條件下實(shí)施是一個(gè)實(shí)際性、專業(yè)性和操作性很強(qiáng)的問(wèn)題。筆者認(rèn)為實(shí)施貫徹延伸卒中單元的核心理念對(duì)于延伸卒中單元的組織者十分重要,盲目要求達(dá)到延伸卒中單元的硬件配置要求是不實(shí)際的,如何利用現(xiàn)有人員,加強(qiáng)其專業(yè)培訓(xùn),合理組織,發(fā)揮多學(xué)科專業(yè)(專科、社區(qū)康復(fù)醫(yī)師/護(hù)士,康復(fù)/理療師等)和非專業(yè)人員(社區(qū)工作人員、護(hù)工和家庭成員)的各自力量,在實(shí)際中體現(xiàn)和貫徹延伸卒中單元的思想。貫穿執(zhí)行延伸卒中單元的核心理念:注重醫(yī)護(hù)、康復(fù)醫(yī)師和家人的綜合作用,重視專科醫(yī)師和社區(qū)康復(fù)醫(yī)師的各自優(yōu)勢(shì),注重危險(xiǎn)因素的控制、健康教育和二級(jí)預(yù)防,這對(duì)患者是大有裨益的。這才是“真正”的實(shí)施延伸卒中單元。延伸卒中單元的組織者和管理者必須明白這核心理念,不然難以組建“真正的延伸卒中單元”,或也是虛有其構(gòu)架和制度,實(shí)際上不按規(guī)范實(shí)施,仍是常規(guī)的治療模式。
總之,分級(jí)管理能提高工作效率,提高防治效益。延伸卒中單元是一種新的治療模式,代表了未來(lái)卒中康復(fù)的發(fā)展方向[3]。
[1] 全國(guó)第四屆腦血管病學(xué)術(shù)會(huì)議.腦卒中患者臨床神經(jīng)功能缺損程度評(píng)分標(biāo)準(zhǔn)(1995)及各類腦血管疾病診斷要點(diǎn)[J].中華神經(jīng)科雜志,1996,29(6):379.
[2] 何池忠,劉新通,王麗娟.延伸卒中單元:一種新的治療模式的臨床評(píng)價(jià)[J].循證醫(yī)學(xué),2005,5(6):338-340.
[3] Teasell RW,Kalra L.Whats new in stroke rehabilitation[J].Stroke,2004,35(2):383-385.

