健康體檢人群營養素攝入水平及其與非酒精性脂肪肝關系的研究
武海寧
(山東省青島療養院,266071)
隨著健康體檢的普遍展開,身邊越來越多的人被發現患有一些慢性疾病,尤其是脂肪肝的發病率逐年上升,并正在向年輕化甚至兒童化趨勢快速發展。而且脂肪肝與已經位于慢性疾病譜前幾位的冠心病、癌癥、肥胖、高血壓、糖尿病密切相關。其中非酒精性脂肪肝(NAFLD)是指除外酒精和其他明確的損肝原因所致的,以彌漫性肝細胞大泡性脂肪變為主要特征的臨床病理綜合征。NAFLD現在已經成為我國常見的慢性病之一,嚴重危害人民健康。而不良的飲食習慣、膳食結構和生活方式是導致NAFLD發病的重要原因。通過此次調查了解NAFLD的患病情況和營養素與NAFLD及主要查體結果的相關性,以期為引導居民合理膳食,預防和控制NAFLD的發生發展提供參考。
1 資料與方法
1.1 一般資料 采用隨機抽樣法,在山東省青島療養院禾聯健檢中心的體檢人群中隨機抽取了連續參加查體的青島企事業單位職員500人,其中符合篩選條件的450人,應答率為90%,其中男性313人,女性137人,NAFLD患者144人。
1.2 方法 采用自制的調查問卷對調查對象進行調查,由調查員填寫問卷,調查員由本人擔任,膳食信息采用24 h膳食回顧的方法收集,問卷包括一般信息、目前健康狀況、膳食與運動、行為習慣、24 h膳食回顧五大部分。
采用山東省青島療養院禾聯健檢中心的查體結果報告,其中生化血液檢查采用威特曼生物科技(南京)有限公司的檢測試劑盒;腹部超聲采用美國GE公司Vivid 4彩色超聲儀2.5~5 MHz進行檢查,身高、體質量、血壓的檢查采用日本歐姆龍全自動測量儀。
采用24 h膳食回顧法,收集個體食物消費的種類和數量,采用2002年食物成分表中的食物代碼給每一個體的每一種食物編碼,用營養分析軟件對膳食攝入情況進行分析,獲取個體每日食物攝入量。
1.3 診斷標準 NAFLD的診斷依據《非酒精性脂肪肝診斷標準》[1]。根據中國肥胖問題工作組推薦的判定標準以BMI≤23.9 kg/m2為正常,24.0~27.9 kg/m2為超重,BMI≥28.0 kg/m2為肥胖。血液生化檢查結果均與所用威特曼生物科技(南京)有限公司檢測試劑盒推薦正常值進行比較,血壓測定值與WHO/ISH 1999年定義的血壓正常標準進行比較。
1.4 統計分析 所有數據均采用SPSS統計軟件進行統計分析。描述性指標包括平均水平(均數±標準差)和患病率。計量資料采用F檢驗,協方差分析,相關分析。分類變量資料采用χ2檢驗,百分數趨勢χ2,非條件Logistic回歸分析。
2 結果
2.1 一般情況 本次共有男性313名(占69.6%),女性137名(占30.4%)參與調查,性別比接近2.3∶1。年齡18~82歲,平均年齡42.92歲。小學及以下學歷占9.7%,初中學歷占7.6%,高中學歷占18.7%,大專及以上學歷占64.0%。57.6%無吸煙史,無吸煙史的女性顯著高于男性(P<0.01)。31.3%有飲酒史,男性比例顯著高于女性(P<0.01)。31.6%無規律性運動,30.9%進行輕型體育鍛煉,29.1%進行中等強度體育鍛煉,8.2%進行重度體育鍛煉。
2.2 被調查人群營養素攝入情況 被調查人群均為輕體力勞動者,平均每人日均攝入能量2 984.96 cal(1 cal=4.2 J),蛋白質126.17 g,鈣634.42 mg,鐵42.7 mg,視黃醇當量735.34 Lg,硫胺素1.363 mg,核黃素1.20 mg,尼克酸31.61 mg,抗壞血酸99.44 mg,總維生素E 48.55 mg,分別占RNI的124.37%,168.22%,79.30%,284.67%,91.90%,97.36%,85.71%,225.80%,99.44%,346.8%。
被調查人群中能量攝入低于RNI 80%的男性占2.2%,女性占53.3%,高于120%的分別占58.1%和5.8%;蛋白質攝入低于RNI 80%的男性占3.5%,女性占40.1%,高于120%的分別占83.7%和24.8%;維生素類中視黃醇和核黃素低于RNI 80%的男性分別占71.9%和58.5%,女性分別占78.1%和94.9%;礦物質中鈣低于RNI 80%的男性占57.2%,女性占78.8%,男性中鈉、鉀高于120%的分別占60.4%和59.1%,女性分別占15.3%和22.6%。
在被調查的體檢人群食物中蛋白質提供了總能量的16.97%,低于WHO推薦的20%~30%的標準,脂肪提供了總能量的33.385%,高于WHO推薦的30%的標準,碳水化合物提供了總能量的49.02%,低于50%~65%的標準。
2.3 被調查人群NAFLD的患病率調查 在被調查人群中脂肪肝的患病率是32.2%,其中男性患病率為40.9%,女性患病率為12.4%,男女之間差異有高度統計學意義(χ2=35.405,P<0.01)。按照年齡不同分為5個年齡段,患病率隨年齡增加有升高的趨勢(χ2=43.579,P<0.01),其中男性和女性患病率隨年齡增加均有升高趨勢,其中男性χ2=18.013,P<0.01,女性χ2=36.211,P<0.01。
2.4 NAFLD的危險因素分析
2.4.1 NAFLD的社會經濟類因素分析 以NAFLD為因變量,以年齡段、性別、文化程度、體育鍛煉、勞動強度、吸煙史、飲酒史為自變量對上述配對資料進行單因素分析(表1)。
由表1可知在隨機配對選取的被調查人群中隨著飲酒的增加,脂肪肝的患病率明顯增加,而隨著體育鍛煉的增強患病率明顯下降,其差異有高度統計學意義(P<0.01);而不同的文化程度、工作強度、吸煙史之間患病率差異無統計學意義(P>0.05)。
將上述有意義的變量代入非條件Logistic回歸模型中(表2)。由表2可知,在按照年齡段和性別配對分組資料中最終進入Logistic回歸模型的因素為:體育鍛煉和飲酒史。結果表明,體育鍛煉和飲酒史是除性別年齡外的相關影響因素,各因素的OR表明體育鍛煉少和飲酒多者更容易患脂肪肝。
2.4.2 NAFLD組與正常對照組營養素攝入及供能比比較NAFLD組與正常對照組三大營養素供能比的相比可知,蛋白質占了18.997%高于對照組(15.88%),脂肪占36.016%高于對照組(30.60%),碳水化合物占44.987%低于對照組(53.51%),但差異均無統計學意義(P>0.05)。
以體育鍛煉和飲酒史作為協變量,進行協方差分析觀察NAFLD組與正常對照組營養素平均攝入量,結果顯示(表3~5):NAFLD組能量、蛋白質、脂肪的攝入量均高于正常對照組(P<0.01),碳水化合物的攝入量的差異無統計學意義(P>0.05),膳食纖維的攝入量低于對照組(P<0.01),在維生素和礦物質攝入中除胡蘿卜素、抗壞血酸、鉀、鎂、錳差異無統計學意義(P>0.05)外其余均差異有高度統計學意義(P<0.01)。
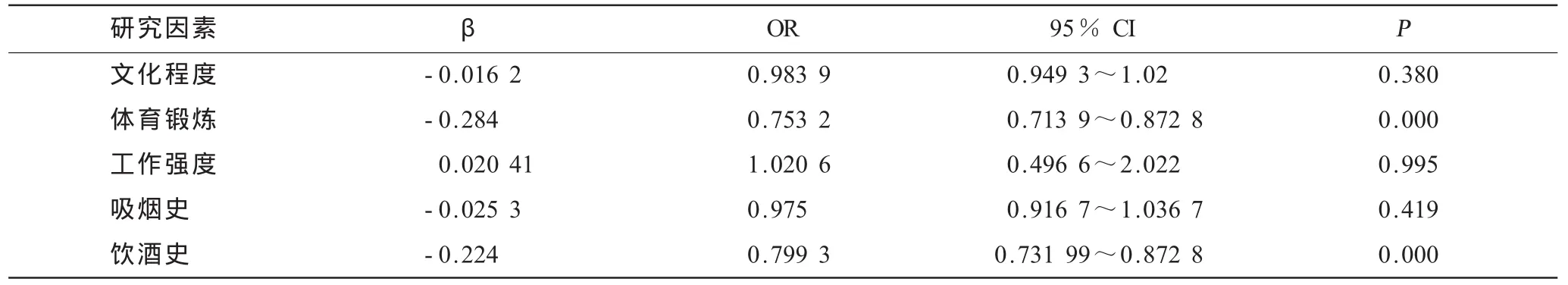
表1 單因素分析
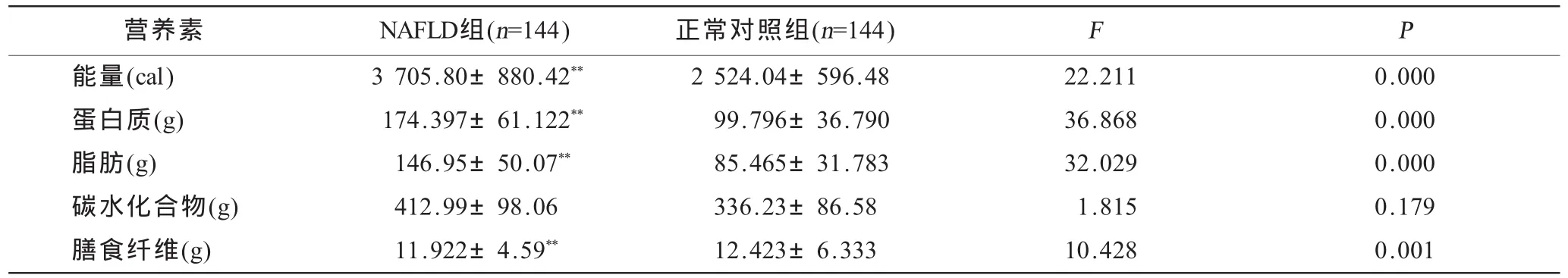
表3 NAFLD組與正常對照組宏量營養素攝入量比較
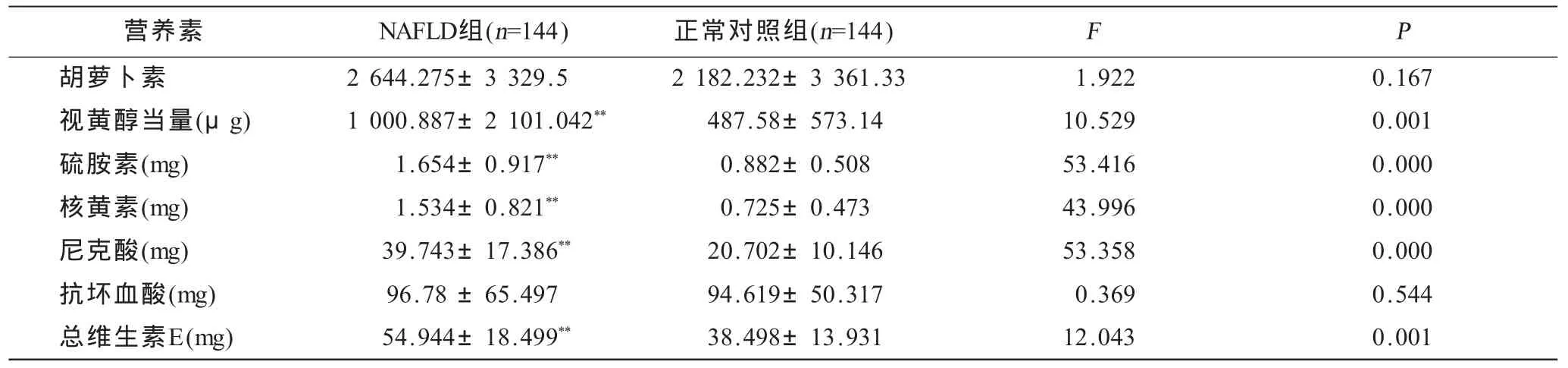
表4 NAFLD組與正常對照組維生素攝入量比較
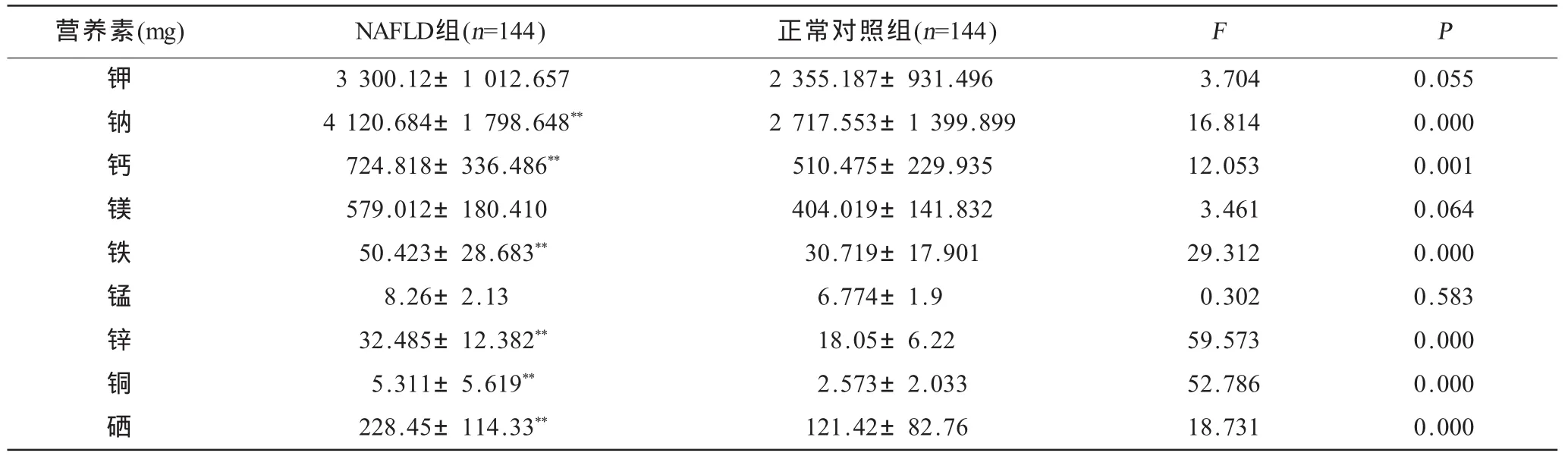
表5 NAFLD組與正常對照組礦物質攝入量比較
3 討論
本次調查的對象絕大多數為企事業單位工作人員,男性普遍存在工作壓力大、社會應酬多、飲食不規律等現象,女性尤其是中青年女性則普遍存在節食減肥的現象,被調查的老年人群則普遍存在飲食習慣不良、飲食觀念陳舊的現象,均存在膳食結構不合理的隱患。營養素攝入調查顯示:應該增加視黃醇、核黃素和鈣的攝入。男性應該適當減少能量的攝入;同時應該控制食鹽的攝入。女性在減肥的過程中不要低估多種營養素的需要,在適當減少能量攝入的同時應該保證維生素、微量元素和礦物質的供給。老年人社會活動和體力活動減少,攝食量因為機體結構的改變而發生變化,故食物的濃度和粗細要調節平衡。總之應該提倡膳食多樣化,增加動物性食物、新鮮蔬菜和水果及奶制品的攝入,提高飲食中優質蛋白比例和礦物質及維生素的攝入水平,從而提高膳食結構,同時解決營養不良和營養失衡的問題。
在社會經濟類因素中年齡、性別、體育鍛煉、飲酒史與NAFLD患病明顯相關,運動可以增加機體代謝率,增加能量消耗,減少脂肪蓄積,還可以增強機體對胰島素的敏感性,改善胰島素抵抗,研究發現[2]胰島素抵抗是肥胖、糖尿病、高脂血癥共存的基本病理生理異常,幾乎所有NAFLD患者都存在周圍組織和肝臟的胰島素抵抗。被選的調查對象都沒有達到長期大量飲酒的標準,但在研究中發現即使是少量飲酒也依然與脂肪肝的發病密切相關。這首先是因為酒精可以作為能量被機體利用,每克純酒精可以產生熱量7 kcal;其次酒精的氧化在肝臟,肝臟是酒精作用的主要靶器官;酒精還能影響多種營養物質的代謝尤其是脂代謝,可以使脂肪氧化減少、脂肪酸合成增加以及酮體生成增加,從而導致三酰甘油堆積在肝內引起脂肪變性[3]。因此控制飲酒、加強體育鍛煉是預防NAFLD的重要手段。
調查顯示高能量、高蛋白、高脂肪、低纖維素攝入可能是NAFLD患病的危險因素。高能量、高蛋白、高脂肪攝入增加了超重和肥胖的發生率,現代社會的膳食結構正在自發的普遍的向“富裕型”膳食變遷,定時進食與生活模式日趨靜態化,體力活動量為求效率和舒適而減少,這一矛盾的結果導致超重與肥胖的流行,而超重和肥胖是導致代謝綜合征的重要危險因素。因此控制能量攝入對預防NAFLD的發生尤為重要[4]。長期高脂肪膳食,外源性脂肪吸收增加,出現高脂血癥,肝臟攝取脂肪及酯化作用就會增強,三酰甘油合成超過轉運而在肝內沉積[5]。總脂肪攝入過多還可以使血漿游離脂肪酸(FFA)水平增加,持續高水平的血漿FFA可抑制β細胞胰島素的分泌和誘導β細胞的凋亡,降低肝細胞胰島素受體對胰島素的結合及受體介導的胰島素降解加速,引起外周高胰島素血癥和胰島素抵抗,從而增加了NAFLD發病的危險性[6]。膳食纖維有降低血漿膽固醇的作用,尤其是可以降低低密度脂蛋白膽固醇;水溶性膳食纖維可降低餐后血糖升高的幅度和降低血清胰島素水平或提高胰島素的敏感性[7]。被調查人群的膳食纖維攝入量低于營養學會推薦攝入量,建議提高膳食纖維的攝入量,從而降低NAFLD的發病率。
NAFLD病例近年來呈明顯增多趨勢[8],由于此病多無癥狀,患者多不自知,且醫生又抱不具有特殊并發癥的病例不予重視的態度,故目前對此類病例多未采取適當對策。NAFLD的病因多種多樣,防治NAFLD最重要的是找出病因并及時祛除。目前脂肪肝的研究主要集中在動物實驗及現況研究方面,而對其發病機制知之較少。已經證明[9]通過戒酒、逐步減輕體質量、治療糖尿病及脂質代謝紊亂和避免肝毒性藥物和化學物質等病因治療,大多數脂肪肝患者可以逆轉。均衡營養可以預防脂肪肝及與脂肪肝有關的慢性疾病,如肥胖、糖尿病、高脂血癥、動脈粥樣硬化、高血壓等的發生,也是改善肝內脂肪沉積,加強機體抗氧化能力的主要手段之一[10]。中國營養學會制定的《中國居民膳食指南》及“膳食寶塔”可以作為廣大居民生活實踐的準則。然而目前對于營養在脂肪肝發病機制中起什么樣的作用,以及抗氧化營養素的干預效果尚不清楚,亟待加強這方面的研究工作。
[1]中華醫學會肝臟病學分會脂肪肝和酒精性肝病學組.非酒精性脂肪性肝病診斷標準[J].中華肝臟病雜志,2006,14:161-163.
[2]于豐彥,陳向陽,牛麗華,等.非酒精性脂肪肝與胰島素抵抗相關因素的分析[J].肝臟,2007,12(4):249-250.
[3]何志謙.人類營養學[M].3版.北京:人民衛生出版社,2007.
[4]Chan HL,de Silva HJ,Leung NW,et al.How should we manage patients with non-alcoholic fatty liver disease in 2007[J].J Gastroenterol Hepatol,2007,22(6):801-808.
[5]Clark JM.Weight loss as a treatment for nonalcoholic fatty liver diaease[J].J Clin Gastroenterol,2006,40(Suppl 1):39-43.
[6]敬曉琴,袁吉吉.非酒精性脂肪肝的研究進展[J].胃腸病學和肝病學雜志,2008,17(6):509-512.
[7]Cave M,Deaciuc I,Mendez C,et al.Nonalcoholic fatty liver disease predisposing factors and the role of nutrition[J].Journal of Nutritional Biochemistry,2007,18(3):184-195.
[8]Amarapurkar DN,Hsshimoto E,Lesmana LA,et al.How common is non-alcoholic fatty liverdisease in the Asia-Pacific region and are there local differences[J].J Gastroenterol Hepatol,2007,22(6):788-793.
[9]延華,魯曉嵐,羅金燕.脂肪性肝病流行病學研究進展[J].國際消化病雜志,2008,28(2):97-99.
[10]Satio T,Misawa K,Kawata S.Fatty liver and non-alcoholic steatohepatitis[J].Intern Med,2007,46(2):101-103.

