老年患者骨科術后感染的治療和監護
毛 璐,李 靜,李 錦(北京積水潭醫院藥劑科,北京 100035)
隨著醫療的發展,老年患者手術逐漸增加,而這類患者除手術病癥外往往伴有不同程度的其他慢性疾病。由于老年人全身機能下降,機體代償能力降低,面對手術,更易發生術后感染,且恢復更慢。患者骨折后營養狀況不佳、存在基礎疾病、年齡大都是術后感染的易發因素。此外,老年人肝腎及其代償功能的下降,對于藥物在體內的代謝過程及速度有一定影響,因此,有必要制定個性化給藥方案,保證用藥安全、有效。本文介紹了1例臨床藥師參與治療的骨科感染病例,探討老年關節置換術后感染患者的藥學監護要點,以期更好的為臨床服務。
1 病例概況
患者,男,75歲,體重80 kg,因摔倒導致右髖疼痛活動受限約4 h,就診于我院急診。X光片示右股骨近端骨折,移位明顯,有碎塊,診斷為股骨頸骨折(右)。患者既往有潰瘍性結腸炎病史15年,高血壓病史10年,自服藥物控制。否認冠心病、糖尿病、精神疾病、腦血管疾病等慢性病史。完善術前檢查后,患者于7月15日在連續硬膜外麻醉下行人工股骨頭置換術(右),術中出血約200 mL,術前術后預防使用抗生素頭孢唑啉(2 g,bid),7月23日患者引流管口滲出較多,7月26日切口輕度紅腫,有少量淡黃色液化脂肪滲出,加強換藥處理,7月29日局部皮溫輕度升高。8月2日在腰麻下行髖部切口擴創術,去除壞死組織,留置引流管,并于擴創前后行分泌物細菌培養加藥敏檢查。
2 主要治療經過和藥學監護
患者8月2日術中術后應用頭孢曲松(2 g,qd)治療感染,5 d后藥敏結果回報示分泌物培養見陰溝腸桿菌、大腸埃希氏菌、奇異變形桿菌多藥耐藥。給予靜脈點滴亞胺培南/西司他丁(2 g,q 8 h)進行治療,期間患者發熱,體溫最高38.5 ℃,1 h 血沉13 mm,2 h血沉30 mm,CRP 50.1 mg·L-1。患者于8月11日再次擴創,并行抗生素骨水泥鏈珠置入術。術中見自淺至假體深層有均勻的大量膿性分泌物及壞死組織,取培養及藥敏后徹底擴創經反復鹽水、雙氧水、碘伏沖洗擴創后,以含有美羅培南及萬古霉素的骨水泥及臨時假體置入,假體周圍及擴創死腔內由抗生素骨水泥鏈珠填充。術后靜脈給予依替米星(0.3 g,qd)治療感染。患者8月14日體溫恢復正常,傷口無滲血。患者住院期間出現腹瀉,每日5 ~ 6次,考慮抗生素相關性腹瀉,給予多種藥物治療后逐漸好轉,便常規恢復正常。患者經過抗感染,營養支持及其他對癥治療后好轉,于8月23日出院。
2.1 骨科感染的治療
外科感染常需手術以控制原發病灶,清除壞死組織和引流膿液,這是抗生素治療不能替代的。有效的抗生素治療建立在徹底清創基礎之上,才能徹底治愈感染。
2.1.1 抗生素骨水泥藥物的選擇 研究發現,生物被膜是引起人工關節感染的主要原因,而這種感染又是人工關節置換的一種災難性的并發癥[1]。微生物附著在骨或其他生物材料上,會產生生物被膜,代謝也變得不活躍,如果要殺滅有生物被膜包裹的細菌,抗生素的濃度必須達到常規治療濃度的10 ~ 100倍[2]。一旦細菌被隔離在無血運的骨中,全身用抗生素很難達到局部治療濃度,因此,對于骨感染的治療,全身應用抗生素往往作用有限[3]。本例患者分泌物培養見陰溝腸桿菌、大腸埃希氏菌、奇異變形桿菌多藥耐藥。藥敏結果見表1。
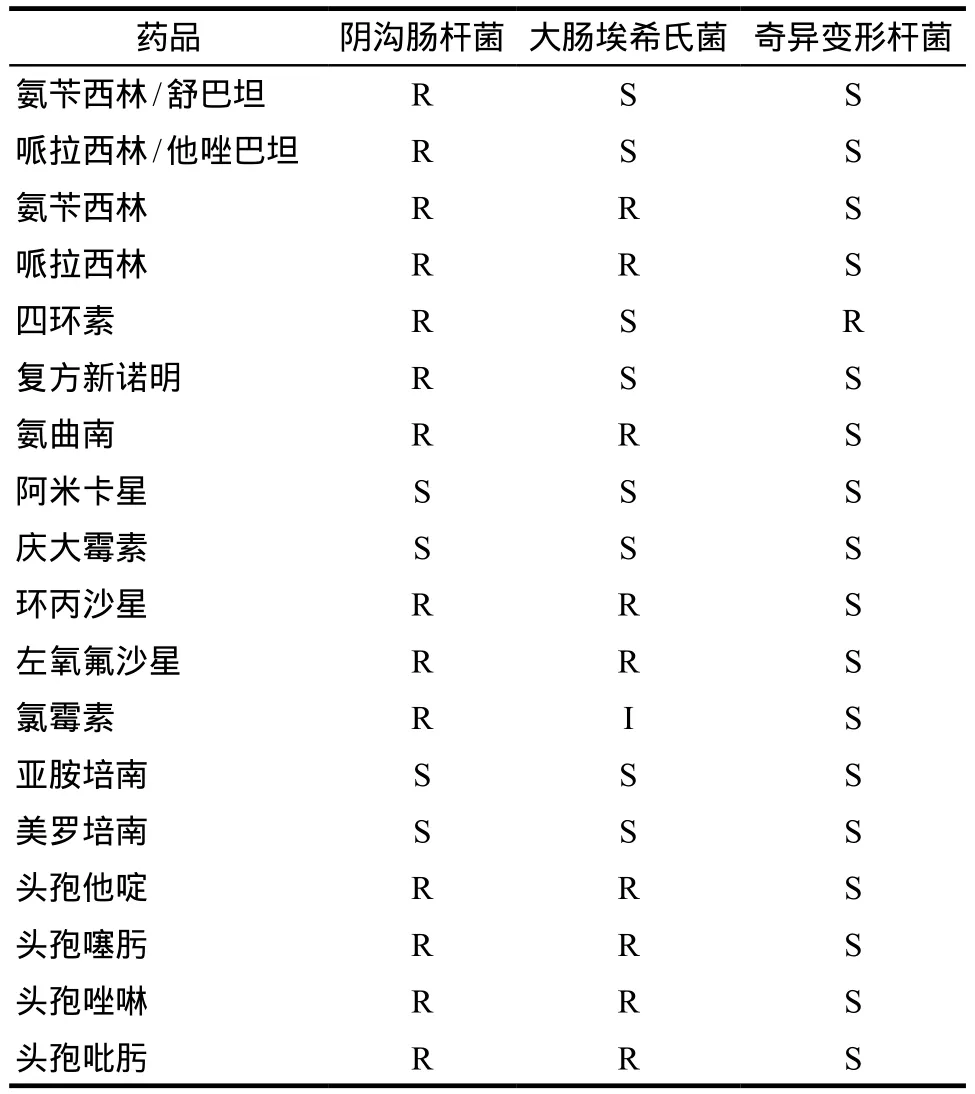
表1 患者分泌物培養藥敏結果Tab 1 Drug sensitivity of the secretion culture in the wound of the patient
該例患者接受對三種細菌敏感的亞胺培南/西司他丁全身用藥4 d,效果并不明顯,醫生決定擴創局部使用抗生素骨水泥進行治療。研究報道,萬古霉素骨水泥中添加亞胺培南可以增加總的釋放量[4]。但是臨床使用中,我院只有亞胺培南復方劑型(亞胺培南/西司他丁),既往經驗表明,兩種藥物的骨水泥使用后局部滲出較多,懷疑與局部刺激有關。西司他丁是腎臟中脫氫肽酶-1的特異性抑制劑,能有效減少亞胺培南代謝,使亞胺培南達到有效治療濃度,而局部應用時,西司他丁幾乎不起作用。因此,建議考慮使用美羅培南加入萬古霉素骨水泥中進行治療。在應用抗生素骨水泥的同時,全身配合靜脈使用抗生素。根據藥敏結果,盡量選擇與骨水泥中不同類別的敏感抗生素,以減少耐藥,加強療效。遂建議選擇依替米星(0.3 g, qd)靜脈滴注。
2.1.2 抗生素的口服序貫治療及監測 髖關節感染應靜脈給藥6周以上[5],可根據患者耐受情況,適當采用序貫治療[6]。患者髖關節局部的抗生素骨水泥能發揮抗生素局部緩釋作用,局部的抗生素濃度可達細菌MIC濃度以上數周[2],但為了能徹底治療感染,同時為今后關節置換恢復功能創造條件,患者需進行序貫治療。針對患者分泌物培養提示,建議口服聯磺甲氧芐啶片2片,bid,首劑加倍。該患者在靜脈使用抗菌藥物治療2周后,要求出院。臨床藥師向患者耐心解釋治療療程的意義,以及可能出現的腎損害及白細胞減少等不良反應,建議治療期間多飲水,定期監測肝腎功能、血常規,定期監測感染指標。1個月后回訪,患者血常規正常,未有其他不適,停用磺胺甲氧芐啶。
2.2 抗生素相關性腹瀉
抗生素相關性腹瀉是指應用抗生素后導致腸道菌群失調而引起的醫源性腹瀉。研究發現,老年是發生抗生素相關性腹瀉的一個主要危險因素[7]。抗生素導致腸道菌群失調而引發腹瀉與其抗菌譜、藥代動力學及用藥途徑等有關,廣譜、經膽汁排泄率高及口服抗生素者易發生此不良反應。對于年老體弱的患者,尤其是合并腹腔感染、營養不良和免疫功能低下者,盡量不要使用易誘發腹瀉的抗生素。同時給予腸道微生態制劑,以恢復腸道微生態平衡,并采用營養支持對癥治療[8]。
患者入院前排便基本正常,偶有腹瀉。患者因術后感染,連續靜脈使用廣譜抗生素,出現抗生素相關性腹瀉,加之患者既往有潰瘍性結腸炎病史,大劑量使用抗生素后腹瀉癥狀明顯,每日4 ~ 6次。8月10日便常規示:棕色黏稀軟便,便潛血弱陽性,白細胞10~ 15/HP,偶見成堆。見到大量G+球菌,G–菌少見,無法比例。建議患者口服去甲萬古霉素(0.4 g,tid),同時服用微生態制劑,調節正常菌群,繼續服用美沙拉秦腸溶片治療原患疾病。8月13日因便常規見到真菌加用氟康唑膠囊(大扶康)150 mg,qd,8月17日便常規示黃色稀便,白細胞15 ~ 20/HP,球桿比1∶3,見真菌。建議停用去甲萬古霉素,繼續口服氟康唑膠囊,并加大原有微生態制劑用量,2 d后患者排便正常,每日1次,直至出院。考慮到患者相關腹瀉,建議選擇美羅培南作為抗生素骨水泥的局部用藥,全身用藥選擇氨基糖苷類,因氨基糖苷類靜脈給藥,主要通過腎臟排泄,對腸道菌群影響較小[8],這也是該患者治療骨感染時全身選擇依替米星的又一原因。
2.3 營養補充治療
該患者第一次手術術中出血較多,術后血紅蛋白僅為67 g·L-1,經多次輸血治療后,血紅蛋白上升至100 g·L-1。老年人失血后代償及再生能力較年輕人差,在相同的情況下接受手術,術中出血量相等,而術后血紅蛋白的恢復時間較年輕人長。這些都與老年人的生理儲備低下,對于創傷、手術等打擊應激反應能力下降有關。由于外傷、疼痛、手術、感染等原因,該患者術前術后進食減少,而術后感染消耗進一步增加,因此,血漿總蛋白、白蛋白均較低,后又出現腹瀉,加重營養狀況的惡化。患者7月21日血生化檢查示總蛋白46.7 g·L-1,白蛋白23 g·L-1。老年人的營養狀況是康復過程中非常重要的環節,合理的營養支持能改善老年患者的營養狀況,維護臟器、組織和免疫功能,促進臟器組織的修復,減少并發癥,縮短住院時間和節省醫療費用[9]。外科老年住院患者發生蛋白質能量營養不良(PEM)會導致諸多不良后果,如手術后并發癥和死亡率增高,部分病人可合并多臟器功能衰竭,放、化療常難繼續等,使患者住院時間延長,醫療費用增加以及生活質量降低[10]。Hill等[11]報告外科老年住院病人中營養不良發病率高達40% ~50%。標準腸內營養和腸內免疫營養均能更好地改善手術患者的營養狀態、免疫功能,下調患者的急性炎癥反應[12]。因此,建議患者進行腸內營養補充,并靜脈補充白蛋白,以改善營養狀況,輔助抗感染治療。患者靜脈輸注白蛋白每天20 g,并口服腸內營養粉劑(安素)進行營養補充,至血漿白蛋白> 25 g·L-1后,停用白蛋白。患者8月20日總蛋白60 g·L-1,白蛋白29.9 g·L-1,囑患者出院后繼續加強營養,以利康復。
3 討論
老年患者骨科術后發生感染的治療較為復雜。因患者本身存在基礎疾病,對藥物的耐受性較差,而且是抗生素相關性腹瀉的高發人群,因此在藥物治療時應盡量根據細菌培養結果選擇有針對性的抗生素,可以根據感染情況探索使用抗生素骨水泥,以減少全身大劑量靜脈使用抗生素的時間。可以預防性使用微生態制劑預防抗生素相關性腹瀉的發生。注意患者的營養狀況,糾正負氮平衡,以促進全身康復。
在老年患者的治療過程中,臨床藥師利用自己的專業知識與醫師、護師組成治療團隊,為患者及其家屬提供藥學服務,取得了良好效果,并保障了患者用藥安全。

