難治性潰瘍性結腸炎外科治療對患者生活質量的影響研究
楊福娜,韓洪秋,劉 剛,胡 芳
潰瘍性結腸炎(ulcerative colitis,UC)是一種病因尚不十分明確的非特異性腸道炎癥性疾病。UC的臨床問題十分復雜,內科治療效果并不盡如人意,約30%的重癥UC需要手術治療[1]。難治性UC的定義為經過正規的內科治療后癥狀仍無明顯好轉,是UC擇期手術中最常見的原因[2]。國際公認的外科治療UC的標準術式為全結直腸切除-回腸貯袋肛管吻合(RP-IPAA)手術,該術式徹底切除結直腸靶器官,同時保留肛門自制功能,兼顧了治愈和生活質量[3]。因RP-IPAA圍術期吻合口漏發生率為5%~10%[4],故常分二期進行手術。近年來關于外科治療對UC患者生活質量的影響國外研究較多,我國相關報道則較少。本研究旨在通過問卷調查的形式研究外科治療對UC患者生活質量的影響,以及不同手術期各生活質量維度變化趨勢,以期指導臨床護理工作,改善UC患者生活質量。
1 對象與方法
1.1 研究對象 選擇2008年9月—2012年3月天津醫科大學總醫院普外科結直腸專業組二期行RP-IPAA手術治療的難治性UC患者40例為病例組;所有患者診斷明確,均符合2007年發布的《我國炎癥性腸病診治規范共識意見解讀》[5],排除其他重大疾病、認知行為異常者。隨機選擇同期于天津醫科大學總醫院體檢的健康人群40例為對照組。
1.2 研究方法
1.2.1 手術方法 本專業組UC患者全部選擇分二期進行手術,即Ⅰ期行RP-IPAA,同時行回腸雙腔造口;經過3~6個月的恢復期,待患者體能恢復后再行Ⅱ期造口還納術。
1.2.2 調查方法 采用問卷調查的形式,對研究對象發放問卷,使用統一指導語,當場收回并核查問卷。研究設計:問卷調查分A、B、C三個時間點進行。A點:即行Ⅰ期RP-IPAA手術入院時,進行一般情況及生活質量問卷調查;B點:即擬行Ⅱ期回腸造口還納術,第二次入院時;C點:即Ⅱ期回腸造口還納術后12個月,門診隨訪完成第三次調查;同一時間段調查40例健康人群生活質量。所有研究對象均對本研究知情同意,并簽訂知情同意書。
1.3 調查工具
1.3.1 患者一般情況調查表 自行編制,包括患者的性別、年齡、家庭住址、婚姻狀況、文化程度、病程等。
1.3.2 炎癥性腸病生活質量專用量表(IBDQ) IBDQ有許多版本,其中以加拿大學者Guyatt等[6]于1989年設計的量表應用最廣,其量表的信度和效度評價最為完整。該量表包括32個定性和半定量的問題,測量炎癥性腸病患者生活的4個維度:腸道癥狀、全身癥狀、情感能力、社會能力。總分為32~224分,分值越高,生存質量越好。近年,我國周璐等[7]、周薇等[8]將IBDQ 譯為中文版,為正確評價我國炎癥性腸病患者的生存質量提供了較好的工具。我國學者穆爾扎·別克等[9]的研究指出已完成翻譯的中文版IBDQ的信度和效度均較好:總量表的Cronbach′s α系數為0.960,4個維度的Cronbach′s α系數均高于0.8;中文版IBDQ與健康調查簡表(SF-36)的Pearson相關系數為0.825。
1.4 統計學方法 采用SAS 9.2軟件對數據進行統計分析。為便于比較,將總體生活質量及4個維度所得粗分按Min-max 標準化方法轉化為0~100取值的標準化得分;采用χ2檢驗對患者及健康人群的一般資料分布進行分析比較;采用單樣本t檢驗比較患者與健康人群生活質量得分在不同時期的差異;采用單因素重復測量設計的ANOVA方法對A、B、C三點生活質量得分進行比較。以P<0.05為差異有統計學意義。
2 結果
2.1 UC患者一般資料與健康人群的比較 兩組在性別、年齡、受教育程度、居住地區分布上差異無統計學意義(P>0.05,見表1)。
2.2 UC患者不同手術時期生活質量與健康人群的比較 A點兩組總體生活質量及4個維度得分間差異均有統計學意義(P<0.05);除總體生活質量和社會能力外,B點腸道癥狀、全身癥狀及情感能力維度得分與健康人群相比差異均無統計學意義(P>0.05);C點兩組總體生活質量及4個維度得分間差異均無統計學意義(P>0.05,見表2)。
2.3 不同手術時期患者各生活質量維度變化趨勢 總體生活質量:A、B、C三點間差異有統計學意義(F=79.59,P<0.01),其中A點到B點、B點到C點均呈上升趨勢(P<0.05,見圖1a);腸道癥狀、全身癥狀及情感能力維度:A、B、C三點間差異亦均有統計學意義(F值分別為92.14、60.64、53.17,P<0.01),其中A點到B點呈上升趨勢(P<0.05),B點與C點差異無統計學意義(P>0.05,見圖1b~d);社會能力維度:A、B、C三點間差異亦有統計學意義(F=20.88,P<0.01),B點到C點呈上升趨勢(P<0.05),A點到B點雖有所上升,但差異無統計學意義(P>0.05,見圖1e)。
3 討論
生存質量是一個多維的概念,是指個人處于自己的生存環境中,對本身生存的一種自我感受,它涉及人們在生存中的文化和價值體系所反映出與其生存的目的、期望、標準及關注的關系[10]。目前,疾病本身及治療對患者生活質量的影響日益受到關注。盡管RP-IPAA手術的實施旨在改善患者生活質量,但根據WHO有關生活質量的定義,這一作用還未得到完全證實[11-12]。

表1 兩組一般資料比較
注:-為無
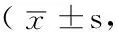
表2 UC患者不同手術時期生活質量與健康人群的比較分)
注:UC=潰瘍性結腸炎

圖1 UC患者不同手術時期各生活質量維度均值得分變化趨勢
由于治療觀念上的差異,我國大部分UC患者緩解期拒絕手術治療,病情爆發加重甚至威脅生命時才被迫接受手術,據報道,國外UC手術比例約30%[1],而我國接受手術治療的UC患者比例卻低于5%[13]。此時患者大多存在營養不良、低蛋白血癥,長期應用激素導致愈合和抗感染能力較低,免疫功能紊亂,全身生理儲備很差,RP-IPAA術后吻合口漏等并發癥發生率較高。選擇分二期進行手術治療,不僅避免了吻合口漏發生后導致的盆腔感染,還有利于患者充分恢復體能、逐步適應回腸結腸化過程,減少了術后并發癥的發生率。
UC臨床上主要表現為腹痛、腹瀉、黏液膿血便等,不少患者由于持續腹瀉、排黏液血便,甚至于稍有增加腹壓的動作就出現排便,而不得不終日臥床,嚴重影響了日常的生活和工作[14]。UC發病年齡多為20~40歲,此年齡階段正是家庭、事業起步和發展的黃金時期,患者難于接受患病事實,表現出悲觀的心理,對生活質量產生顯著影響。另外,病情的嚴重程度也是影響患者生存質量的關鍵因素[15],難治性UC臨床表現較重,多呈反復發作的慢性病程,遷延不愈,患者長期大量應用氨基水楊酸、腎上腺皮質激素和免疫抑制劑等藥物帶來嚴重副作用,且治療效果欠佳,生活質量受到極大影響。本研究顯示,難治性UC患者行I期RP-IPAA術前,即A點,總體生活質量和4個維度得分均低于健康人群,有統計學差異,說明疾病對患者的生活質量產生了重大影響。患者經正規內科治療未見好轉,無法耐受長期腹痛、腹瀉、膿血便、疲乏及激素治療等,急需通過手術解除病痛。
RP-IPAA手術徹底切除了全結腸直腸病灶,于腹壁暫行預防性回腸造口,患者腹痛、便血等臨床癥狀立即得到完全緩解,腸道癥狀得分明顯提高,使癥狀長期不能緩解的患者看到了希望,增強了患者治愈的自信心;經過I期術后3~6個月的休養,患者營養狀態及精力均有明顯改善,故Ⅱ期回腸造口還納術前,即B點,患者的腸道癥狀、全身癥狀及情感能力3個維度得分幾乎接近于健康人群,無統計學差異;但是,由于回腸雙腔造口的存在,改變了機體正常的排便途徑,患者與社會接觸、業余娛樂明顯減少,出現社會生活功能限制,同時造口部位的異味、造口本身以及無節制的排便排氣,加之護理不當還會發生多種造口并發癥,出現身體不適,從而困擾著患者的社會生活,使得B點總體生活質量,尤其是社會功能仍明顯低于健康人群。而B點與A點相比較,除社會能力無明顯變化外,UC患者總體生活質量、腸道癥狀、全身癥狀及情感能力得分均有顯著提高,特別是腸道癥狀。
Ⅱ期回腸造口還納術后,隨著時間的推移,回腸貯袋逐漸結腸化,貯袋容量增加,對營養成分的吸收較造口期充分,患者肛門自制功能良好,體能得到恢復,無需藥物治療,擺脫了沉重的經濟負擔和精神壓力,恢復正常的生活和工作,身心健康明顯提高。研究顯示,Ⅱ期術后12個月,即C點,患者總體生活質量及4個維度得分均接近于健康人群,無統計學差異,與Heikens等[11]、Thirlby等[16]、Polle等[17]的研究相一致;與B點相比較,C點在總體生活質量和社會能力上均有提高。
手術治療是根治UC的有效辦法,分二期RP-IPAA手術可明顯提高患者生活質量,術后12個月總體生活質量及各維度均接近于健康人群;不同手術時期患者各生活質量維度變化趨勢不同,應了解其變化規律,在評估治療效果的同時制定針對性臨床護理決策。尤其是在Ⅰ、Ⅱ期手術之間,系統性的健康指導計劃,如根據食物不耐受指導患者膳食,有計劃的肛門鍛煉,固便、利尿劑的合理應用,造口糞便的觀察,造口護理等,有利于患者肛門功能的恢復,從而提高生活質量。
1 Caprilli R,Viscido A,Latella G.Current management of severe ulcerative colitis[J].Nature Clinical Practice Gastroenterology & Hepatology,2007,4(2):92-101.
2 蘭平,練磊.潰瘍性結腸炎的手術治療[J].中華胃腸外科雜志,2011,14(3):159-161.
3 McGuire B,Brannigan A,O′Connell P.Ileal pouch-anal anastomosis[J].British Journal of Surgery,2007,94(7):812-823.
4 Shah NS,Remzi F,Massmann A,et al.Management and treatment outcome of pouch-vaginal fistulas following restorative proctocolectomy[J].Diseases of the Colon & Rectum,2003,46(7):911-917.
5 歐陽欽.我國炎癥性腸病診治規范共識意見解讀[J].中華消化雜志,2007,27(10):691-692.
6 Guyatt G,Mitchell A,Irvine EJ,et al.A new measure of health status for clinical trials in inflammatory bowel disease[J].Gastroenterology,1989,96(3):804-810.
7 周璐,陸星華.炎癥性腸病患者的健康相關生存質量[J].中華內科雜志,2004,43(5):392-394.
8 周薇,尤黎明,李瑜元,等.中文版炎癥性腸病問卷的信度和效度研究[J].國際護理學雜志,2006,25(8):620-622.
9 穆爾扎·別克,楊雪松,張拓紅,等.簡體中文版炎性腸病量表的信度和效度評價[J].北京大學學報:醫學版,2011,43(3):477-480.
10 康德英,王家良,洪旗.健康相關生存質量及其評價方法[J].中華醫學雜志,2001,81(13):829-830.
11 Heikens JT,de Vries J,van Laarhoven CJ.Quality of life,health-related quality of life and health status in patients having restorative proctocolectomy with ileal pouch-anal anastomosis for ulcerative colitis:A systematic review[J].Colorectal Disease,2012,14(5):536-544.
12 Kuyken W,Orley J,Power M,et al.The world health organization quality of life assessment (whoqol):Position paper from the world health organization[J].Soc Sci Med,1995,41(10):1403-1409.
13 韓洪秋,劉剛,劉彤,等.全結直腸切除回腸貯袋肛管吻合手術治療潰瘍性結腸炎的臨床評價[J].中華醫學雜志,2011,91(45):3205-3209.
14 樊慧麗,陳玉梅.潰瘍性結腸炎的發病機制和治療進展[J].中國全科醫學,2012,15(1):228.
15 劉振邦,周薇,胡石奇,等.炎癥性腸病患者生存質量及其影響因素的調查[J].中華全科醫學,2011,9(1):90-92.
16 Thirlby RC,Land JC,Fenster LF,et al.Effect of surgery on health-related quality of life in patients with inflammatory bowel disease:A prospective study[J].Archives of Surgery,1998,133(8):826-832.
17 Polle S,Dunker M,Slors J,et al.Body image,cosmesis,quality of life,and functional outcome of hand-assisted laparoscopic versus open restorative proctocolectomy:Long-term results of a randomized trial[J].Surgical Endoscopy,2007,21(8):1301-1307.

