完整結腸系膜切除在結腸癌手術治療中的應用
高有義
完整結腸系膜切除在結腸癌手術治療中的應用
高有義
目的探討分析完整結腸系膜切除在結腸癌手術治療中的應用效果。方法選取我院2010年1月~2010年12月間收治的88例結腸癌患者,根據手術方法的不同分為觀察組和對照組,每組各44例。觀察組應用完整結腸系膜切除進行治療,對照組應用傳統手術方法治療,術后隨訪1~3年,觀察比較兩組的治療效果。結果在術后吻合口漏的發生率、術后殘端的腫瘤殘留率、術后局部的復發率、術后 3年存活率方面比較,觀察組明顯優于對照組,P<0.05,有統計學意義。結論完整結腸系膜切除在結腸癌手術治療中的應用較滿意,使患者的術后吻合口漏的發生率、術后殘端的腫瘤殘留率、術后局部的復發率明顯減少,患者的生存率得到提高。
完整結腸系膜切除;結腸癌;治療效果
全直腸系膜切除的提出與應用使外科治療直腸癌的效果得到了明顯的改善,而2009年德國的Hohenberger在外科學和解剖學及胚胎學等理論知識的基礎上,借鑒以往的直腸癌治療經驗并總結大量臨床證據后,提出完整結腸系膜切除的概念,并應用到臨床治療中[1]。完整結腸系膜切除的提出與應用,使外科治療直腸癌的效果得到了進一步的改善,在結腸癌的根治性手術上有望作為成質量控制的標準。完整結腸系膜切除術可完整切除腫瘤,對淋巴結和淋巴管進行最大限度的清掃[2]。本文旨在探討分析完整結腸系膜切除在結腸癌手術治療中的應用效果,具體報告如下。
1 資料與方法
1.1 一般資料選取我院2010年1月~2010年12月間收治的88例結腸癌患者,根據手術方法的不同分為觀察組和對照組,每組各44例。觀察組中男25例,女19例;年齡50~74歲,平均年齡(61.0±5.5)歲;病程10天~6年,平均病程(2.0±0.6)年。對照組中男24例,女20例;年齡51~73歲,平均年齡(60.0±4.6)歲;病程11天~5.5年,平均病程(2.5±0.7)年。所有患者術后的病理報告單顯示未見病灶轉移。兩組患者在數量、性別、年齡、病情等一般資料方面比較,P>0.05,無顯著性差異。
1.2 入選與排除標準入選標準:所有患者在術前均進行電子結腸鏡的檢查,經病理學檢查均確診為結腸癌,經臨床的影像學檢查進行術前臨床分期;所有患者均為首次進行腹部手術;所有患者均進行完整結腸系膜切除。排除標準:合并腸梗阻患者;急診手術患者;放、化療史患者;合并其它的惡性疾病患者;IV期的患者。
1.3 方法觀察組應用完整結腸系膜切除進行治療,術前常規準備,患者取仰臥位,行全身麻醉,術中首先對患者腹腔內有無腫瘤轉移、有無淋巴結轉移進行勘查,取可疑的轉移組織進行病理檢查。然后對兩側的結腸系膜進行分離,并分離腸系膜下的血管,把血管根部存在的淋巴結和血管周圍存在的脂肪組織掃除,對腸系膜下的血管進行夾閉切斷,根據患者的具體病情進行結腸切除和斷端吻合術;對照組應用傳統手術方法治療。術后隨訪1~3年,觀察比較兩組患者的治療效果。
1.4 統計學方法采用t檢驗和χ2檢驗,P<0.05為差異有統計學意義。
2 結果
兩組患者治療相關的指標比較,由表1可見,在術后吻合口漏的發生率、術后殘端的腫瘤殘留率、術后局部的復發率、術后3年存活率方面比較,觀察組明顯優于對照組,P<0.05,有統計學意義。
3 討論
Jamieson和Miles等經過系統研究,在20世紀初先后提出結腸癌和直腸癌手術的淋巴結清掃范圍,即清掃區域內的淋巴結直至供養血管的根部,手術原則堅持至今,在臨床上廣泛應用。但采用何種規范化的手術方式能達到最佳的預后,尚有爭議[3]。直到Heald等在1988年首次提出系統性直腸癌的規范化手術全直腸系膜切除,全直腸系膜切除能明顯降低局部的復發率,使預后得到改善。全直腸系膜切除術已成為直腸癌手術中應用最廣的一種規范化治療手段。而臨床上治療結腸癌的根治手術未有質的變化,臨床仍以足夠切緣和足量掃除淋巴結為共識[4]。而臨床Ⅰ、Ⅱ期結腸癌根治手術的復發率高達40%,且預后較差,5年生存率較低,這使得結腸癌規范化、標準化的手術治療引起國內外專家、學者的關注。而 Hohenberger等首次提出的完整結腸系膜切除規范化治療結腸癌的概念,并應用到臨床實踐中,取得了滿意效果,通過大量臨床信息證實,完整結腸系膜切除能改善結腸癌患者的預后。本研究證實,完整結腸系膜切除在結腸癌手術治療中的應用,使吻合口漏的發生率得到降低,且手術的安全性得到提高。結腸癌患者術后存在的局部復發等情況,傳統手術方法是對結腸鈍性游離切除,局部復發率較高。而對結腸周圍的血管和淋巴組織進行完整切除,保證切緣未有癌腫瘤的殘留,此項技術受到了醫學界的重視。局部復發和完整切除結腸系膜存在密切關系。完整切除結腸系膜,一方面使盆腔臟層的筋膜避免受到破壞,另一方面避免了直腸系膜的損傷,因此使局部復發率降低。而局部復發率的降低,使患者的生存質量得到提高。
綜上所述,完整結腸系膜切除在結腸癌手術治療中的應用較滿意,使患者的術后吻合口漏的發生率、術后殘端的腫瘤殘留率、術后局部的復發率明顯減少,患者的生存率得到提高。
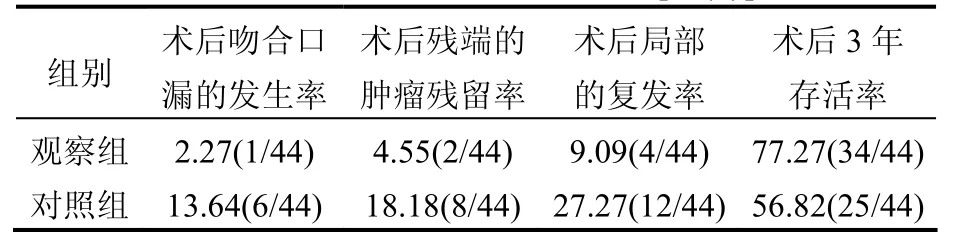
表1 兩組治療相關指標比較[%(n)]
[1] 高志冬,葉穎江,王杉,等.完整結腸系膜切除術與傳統根治術治療結腸癌的對比研究[J].中華胃腸外科雜志,2012,15(1):19-23.
[2] 劉奕武,沈雄飛,程勇.結腸癌完整結腸系膜切除研究進展[J].中國全科醫學,2012,15(5):585-587.
[3] 鄭民華.腹腔鏡結直腸癌手術的現狀和未來[J].腫瘤學雜志,2009,15(2):98-100.
[4] 楊猛,劉質澤,黃林平,等.直腸系膜切除在直腸癌前切除術中的應用[J].中日友好醫院學報,2009,23(2):76-78.
R605
A
1673-5846(2013)07-0328-02
甘肅省康樂縣人民醫院普外科,甘肅臨夏 731500

