新診斷2型糖尿病短期胰島素強化治療臨床觀察
張惠萍 熊 健
新診斷2型糖尿病短期胰島素強化治療臨床觀察
張惠萍 熊 健
2型糖尿病;短期胰島素;強化治療
近年來我國2型糖尿病發病率逐漸增加,傳統治療模式是首先飲食控制、合理運動,血糖控制不理想再加1~3種口服降糖藥物,胰島素替代治療是長期口服藥物治療失敗后的最終手段。而此時經過長期的高血糖階段,可能對β細胞造成不可逆的損害,現有人主張盡早應用胰島素對殘余胰島細胞功能恢復有益[1]。本研究是對新診斷的2型糖尿病患者共36例,在早期給予短期的胰島素強化治療,觀察血糖控制后β細胞功能及胰島素抵抗等相關指數變化,分析歸納如下。
1 資料與方法
1.1 一般資料2008年1月~2012年1月在我科住院的患者,均為新診斷的2型糖尿病患者36例,男20例,女16例,空腹血糖(FBG)≥10mmol/L,餐后2小時血糖≥13mmol/L,均符合1999年WHO診斷標準,年齡30~55歲,平均年齡45歲,未用降糖藥治療,病程1周~1年,診斷時糖化血紅蛋白7.2%~13.4%,平均體重指數(22.5~32.3)kg/m2,排除嚴重的心臟、肝臟、腎臟疾病以及其它影響糖代謝的疾病。
1.2 治療方法所有入選患者進行糖尿病教育,給于飲食及運動指導,在此基礎上每日三餐前給于諾和銳皮下注射,睡前給于甘精胰島素皮下注射。監測空腹及三餐后2小時血糖,血糖控制目標為餐前<6.1mmol/L,餐后2小時血糖<7.8mmol/L,連續治療12周,根據血糖監測情況調整胰島素劑量。所有患者均用強生血糖儀監測手指末梢血糖。
1.3 觀察指標治療前和治療后12周末測定FPG、2hPG、FINS,計算HOMA-IR、HOMA-β。計算公式:HOMA-IR= FINS×FPG/22.5,HOMA-β=FINS ×20/(FPG-3.5)[2]。
1.4 統計學方法數據以均數±標準差表示,治療前后的比較采用配對t檢驗。
2 結果
經胰島素強化治療后血糖達標時間2~7天,達標時胰島素每日總量20~50U,繼續觀察所有患者胰島素用量均有不同程度減少,其中8例在治療的35天~3個月停用胰島素,依靠飲食及運動生活干預保持血糖穩定達標。無嚴重低血糖,低血糖次數15次,均在進餐后糾正。血糖達標3個月后FPG、2hPG、HOMA-IR均明顯下降(P<0.05),HOMA-β明顯升高(P<0.05),見表1。
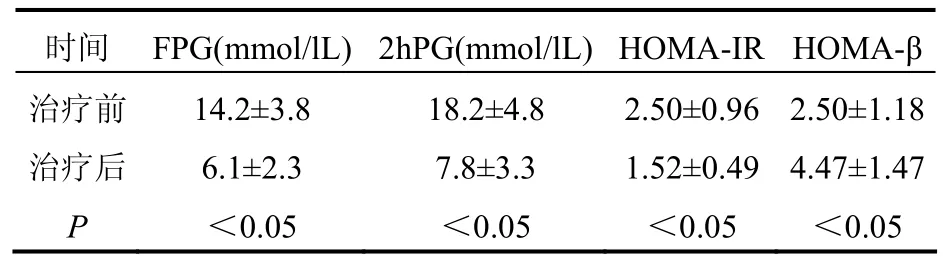
表1 治療前后各指標比較
3 討論
2型糖尿病發病涉及胰島素抵抗和胰島素分泌兩個方面的缺陷[3],糖尿病早期即存在胰島素抵抗,在漫長的生活過程中,由于疾病的演進,胰島素抵抗逐漸加重,β細胞的胰島素呈代償性分泌增多,在此過程中,β細胞凋亡增加,當β細胞分泌能力不足以代償胰島素抵抗時,即出現糖代謝紊亂,當胰島素抵抗進一步加重,β細胞因長期代償過度而衰竭時,血糖進一步升高,終致糖尿病[4],高血糖又可抑制β細胞胰島素分泌反應,增強胰島素抵抗[5],并形成胰島素分泌與作用缺陷間的惡性循環。因此,本研究結果示,在 2型糖尿病早期給予胰島素強化治療,可迅速降低血糖水平,減輕β細胞負荷,同時減輕胰島素抵抗,從而逆轉糖尿病的自然病程,有可能延緩并發癥的發生。此治療方法可作為初發2型糖尿病患者治療的可行性方案。
[1] 陳麗琴,吳香梅,馬中書.糖尿病患者早期使用胰島素的臨床觀察[J].臨床內科雜志,2004,22(4):285.
[2] 李光偉.胰島β細胞功能評估[J].國外醫學內分泌分冊,2003, 23(3):159.
[3] 王茜,劉超.初診 2型糖尿病患者短期胰島素強化治療療效分析[J].醫學研究生學報,2006,10(19):915-918.
[4] Purrlb F, Rabuzzao AM. MEtabo lic factors that affect beta-cell function and surrival[J]. Diabet NutrMmetab, 2000,13(2):84-91.
[5] Sivitz W I.Lipotoxicituy and goucotoxicity in type 2 Diabeties Effects on development and progression[J]. Postgtad Med, 2001, 109(4).
R453
A
1673-5846(2013)07-0390-02
新疆昌吉州人民醫院內分泌科,新疆昌吉 831100

