腰硬聯合麻醉復合異丙酚在婦科腹腔鏡手術中的臨床應用
劉國新
湖北省鄖縣婦幼保健院麻醉科,湖北鄖縣 442500
腹腔鏡手術與傳統的開腹手術相比具有切口小、術后疼痛輕、恢復快、住院時間短等優點迅速得到推廣。傳統的麻醉常選用氣管內插管全麻,但是近年來腰-硬脊膜外聯合麻醉(簡稱腰硬聯合麻醉)具有操作簡單、用藥量少、起效快、麻醉效果可靠、不良反應少等優點,已經廣泛地應用于下腹部腹腔鏡手術的麻醉。本院于2010年開始將腰硬聯合麻醉復合異丙酚用于下腹部腹腔鏡手術的麻醉。為了了解該種麻醉的麻醉效果,現將2010年1月~2012年1月本院婦科腹腔鏡手術患者的臨床資料總結如下:
1 資料與方法
1.1 一般資料
選擇在本院住院期間自愿要求作擇期婦科腹腔鏡手術的患者 80 例,ASAⅠ~Ⅱ級,年齡 18~48 歲,體重 40~60 kg,其中輸卵管及卵巢囊腫19例,卵巢腫瘤12例,子宮肌瘤26例,輸卵管異位妊娠18例(出血量 <100 mL),節育器嵌頓5例。術前準備提示無腹腔鏡手術禁忌證。隨機分為CSEA組和GA組,每組40例,兩組患者年齡、體重、孕齡等一般資料比較差異無統計學意義(P>0.05)。
1.2 麻醉方法
80例患者均予術前禁食水8 h,術前0.5 h肌注阿托品0.5 mg和苯巴比妥鈉0.1 g。入室后建立靜脈通道,并予林格氏液靜滴擴容,常規面罩吸氧,監測生命體佂及脈搏血氧飽和度(SpO2)。 CSEA 組患者取側臥位,選擇 L2~3棘突間隙穿刺,回吸有腦脊液時,將10%葡萄糖1 mL+0.75%布比卡因2 mL以0.2 mL/s速度注入蛛網膜下腔,拔出腰穿針,置入硬膜外導管3 cm,平臥位后調整麻醉平面[1]。麻醉平面固定后再擺放頭低足高位,術中根據患者情況及手術需要酌情硬膜外腔分次追加0.75%羅哌卡因10~15 mL。必要時靜推異丙酚0.2~0.7 mg/kg,并微量泵持續輸入異丙酚0.5mg/(kg·h)淺全麻維持。GA 組誘導用異丙酚 2.0 mg/kg,阿曲庫銨 0.5mg/kg,芬太尼 0.2mg,麻醉維持異丙酚 4.0mg/(kg·h)微泵注入,阿曲庫銨5.0 mg,芬太尼0.1 mg間斷注入。兩組患者均采用自動氣腹機充入流量 <10 L/min的CO2,并將CO2氣腹壓力維持在13~14 mm Hg。麻醉呼吸機吸呼比1∶2,潮氣量8~12 mL,呼吸頻率12~14/min,采用飛利浦多參數監護儀連續監測 ECG、SPO2、BP、HR 的變化。
1.3 觀察指標
記錄兩組患者麻醉前(T0)和麻醉后CO2氣腹前(T1)、CO2氣腹后 5 min(T2)、15 min(T3)、30 min(T4)及手術結束后 10 min(T5)的 HR、MAP、RR、SpO2及 PaCO2的變化。
1.4 統計學處理
應用SPSS Statistics 17.0統計軟件進行統計學處理。所有計量資料采用均數±標準差(±s)表示,計數資料用例數n表示。組間均數差異行t檢驗,組內均數差異用方差分析、計數資料用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 麻醉前后兩組患者 HR、MAP、RR、SpO2及 PaCO2的變化
兩組患者術中SpO2均維持在95%以上。CSEA組在T2時HR和RR均增快,MAP下降,與T0及同時間點GA組 HR、RR、MAP 相比差異有統計學意義(P<0.05);T4 時MAP恢復至T0水平;GA組T3時MAP恢復至T0水平,而PaCO2值顯著升高,與T1及同時間點CSEA組PaCO2值相比,差異有統計學意義(P<0.05)。見表1。
表1 麻醉前后兩組患者的 HR、MAP、RR、SpO2及 PaCO2的變化(±s)
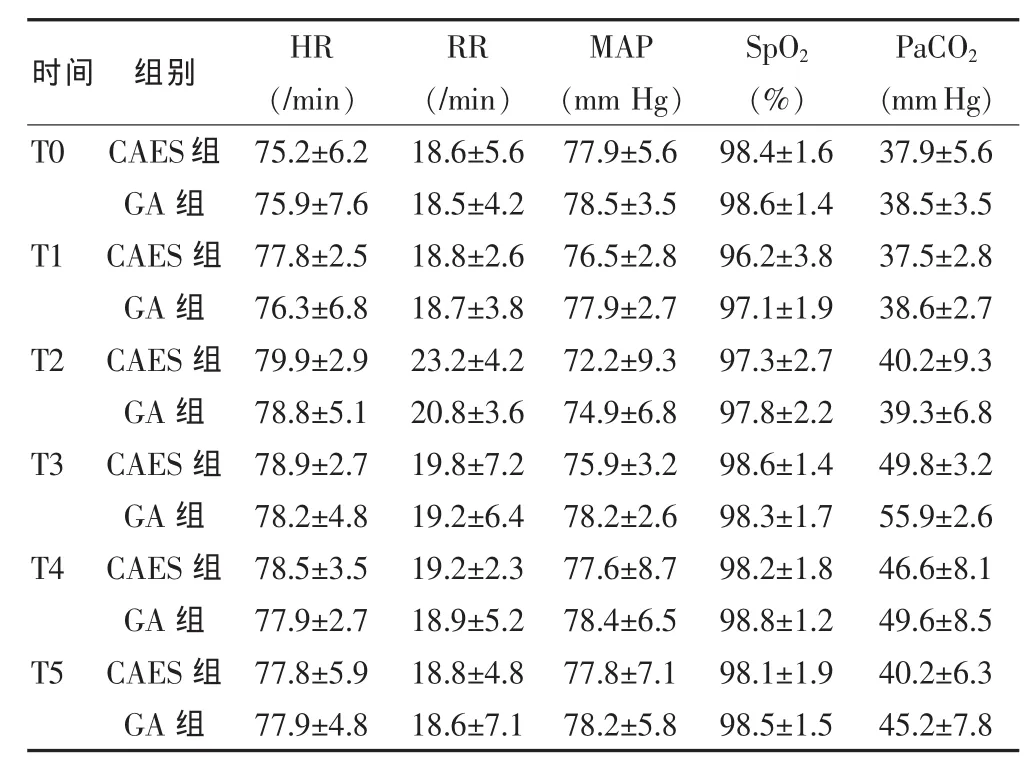
表1 麻醉前后兩組患者的 HR、MAP、RR、SpO2及 PaCO2的變化(±s)
時間 組別 HR(/min)RR(/min)MAP(mm Hg)SpO2(%)PaCO2(mmHg)T0 T1 T2 T3 T4 T5 CAES組GA組CAES組GA組CAES組GA組CAES組GA組CAES組GA組CAES組GA組75.2±6.2 75.9±7.6 77.8±2.5 76.3±6.8 79.9±2.9 78.8±5.1 78.9±2.7 78.2±4.8 78.5±3.5 77.9±2.7 77.8±5.9 77.9±4.8 18.6±5.6 18.5±4.2 18.8±2.6 18.7±3.8 23.2±4.2 20.8±3.6 19.8±7.2 19.2±6.4 19.2±2.3 18.9±5.2 18.8±4.8 18.6±7.1 77.9±5.6 78.5±3.5 76.5±2.8 77.9±2.7 72.2±9.3 74.9±6.8 75.9±3.2 78.2±2.6 77.6±8.7 78.4±6.5 77.8±7.1 78.2±5.8 98.4±1.6 98.6±1.4 96.2±3.8 97.1±1.9 97.3±2.7 97.8±2.2 98.6±1.4 98.3±1.7 98.2±1.8 98.8±1.2 98.1±1.9 98.5±1.5 37.9±5.6 38.5±3.5 37.5±2.8 38.6±2.7 40.2±9.3 39.3±6.8 49.8±3.2 55.9±2.6 46.6±8.1 49.6±8.5 40.2±6.3 45.2±7.8
2.2 不良反應
2例患者由于麻醉上平面未達T8或手術時間過長麻醉平面減退,術中出現肩、臂與背部疼痛甚至躁動,加大異丙酚劑量后好轉,2例患者術后第2天隨訪訴有一側肢體麻木,無特殊治療康復出院。2例出現惡心、嘔吐反應。術畢停止輔助泵注異丙酚,1例出現躁動,靜脈注射芬太尼0.05 mg后癥狀緩解。
3 討論
腹腔鏡于20世紀70年代開始應用于婦科,年輕健康的婦女是婦科腹腔鏡手術中最大的人群,隨著醫學的進步及醫療設備的不斷改善,腹腔鏡手術以其手術創傷小、術后疼痛小、恢復快、腹腔粘連概率少,兼有診斷和治療雙重作用等優點,在診療婦科疾病中發揮著越來越重要的作用。CO2氣腹可提供一個良好手術視野,但腹腔鏡所需的CO2氣腹并持續保持一定的壓力,加上采用頭低足高的體位導致的病理生理改變,使腹腔鏡手術所需麻醉復雜化[2]。
婦科腹腔鏡手術采用頭低足高位,加上CO2氣腹的形成,常引起呼吸與循環系統的抑制。二氧化碳腹壓使患者的通氣受限,易引起二氧化碳蓄積及高碳酸血癥,甚至導致CO2皮下氣腫、氣胸、氣體栓塞等[3]。氣腹后PaCO2即升高,且手術時間越長,CO2進入循環越多,PaCO2升高越明顯。而肺泡通氣量減少同時腹內壓(IAP)反而升高,鮑瑞軍等[4]報道氣腹后腹內壓(IAP)12 mm Hg時,肺順應性下降了27%,頭低位時肺順應性進一步下降17%;最大氣道壓力在氣腹和頭低位時,上升分別為19%和32%,引起肺通氣不足。IAP在12~15 mm Hg時,使氣道峰壓和平臺壓分別提高50%和81%,肺順應性降低47%;當頭低體位時,肺順應性再度下降10%~30%。腰硬聯合麻醉患者由于保持清醒,可自動增加呼吸頻率,加大潮氣量,從而增加機體的CO2排出量,維持體內酸堿平衡,維持正常的PaO2和Pa-CO2[5]。由于呼吸中樞對CO2有調節作用,即使在麻醉下,手術刺激仍能刺激通氣,增加每分通氣量,降低PaCO2,保證患者的安全[6]。
龐德春等[7]報道硬膜外阻滯復合氣管內插管靜脈全身麻醉能顯著降低氣腹引起的應激反應,使術中血流動力學平穩,氣腹后對呼吸循環的干擾最小,麻醉并發癥少,是婦科腹腔鏡手術較為理想的麻醉選擇方式。本研究中80例患者均在氣腹后15 min時PaCO2值顯著升高,但CSEA組與T0及同時間點GA組相比,差異有統計學意義 (P<0.05),氣腹后呼吸亦明顯增快,經面罩吸氧后HR逐漸恢復至正常。但由于腰硬聯合麻醉作用時間有限,以及個體差異,本研究中2例患者由于麻醉上平面未達T8或手術時間過長麻醉平面減退,術中出現肩、臂與背部疼痛甚至躁動,加大異丙酚劑量后好轉,2例患者術后第2天隨訪訴有一側肢體麻木,無特殊治療康復出院。2例出現惡心、嘔吐反應。術畢停止輔助泵注異丙酚,1例出現躁動,靜脈注射芬太尼0.05 mg后癥狀緩解。
另外,徐三榮等[8]報道腰硬聯合麻醉可阻滯交感-腎上腺髓質的沖動,使迷走神經張力相對增高,從而加速腸蠕動,大大降低了肛門排氣時間,加快恢復。
綜上所述,腰硬聯合麻醉復合異丙酚應用于婦科腹腔鏡手術,尤其是時間長、復雜的婦科腹腔鏡手術,是安全可行的。術中麻醉效果確切,鎮痛和鎮靜效果滿意,但腹腔鏡手術需充分認識手術刺激及麻醉對患者造成的不良影響,做好各種并發癥的防范措施,減少并發癥及操作意外損傷的發生。
[1]郭曲練,姚尚龍.臨床麻醉學[M].3版.北京:人民衛生出版社,2011:85-403.
[2]韓才勇,馬寶學.腹腔鏡手術的麻醉方法選擇[J].健康天地:學術版,2010,4(10):1.
[3]張蘇梅.腰硬聯合麻醉復合靜脈全麻在婦科腹腔鏡手術中的臨床觀察[J].中國當代醫藥,2010,17(25):77-78.
[4]鮑瑞軍,王建波.腹腔鏡婦科手術的麻醉及相關問題研究進展[J].中國誤診學雜志,2011,11(1):30-31.
[5]劉麗君,陳海燕,孫曉妍.腰硬聯合麻醉在婦科腹腔鏡手術中的臨床應用[J].中國美容醫學,2010,19(z3):111.
[6]祝家庚,周運蘭.腰硬聯合麻醉在下腹部腹腔鏡手術中的應用體會[J].海南醫學院學報,2009,25(4):74.
[7]龐德春,鄧梅玉,黃小清.不同復合麻醉方式在腹腔鏡婦科手術中應用的臨床觀察[J].微創醫學,2009,4(1):30-32.
[8]徐三榮,林玉霜.腰硬聯合麻醉在婦科腹腔鏡手術中的臨床體會[J].中國健康月刊:臨床交流,2010,29(9):94.

