廣西社區肝癌和鼻咽癌聯合篩查研究
江 健 崔 英 梁新強 劉海洲 鮑志宇 聶 龍 李為之 郭麗萍 羅 鳳 賈 鋒
1.廣西醫科大學研究生學院,廣西南寧 530021;2.廣西醫科大學附屬腫瘤醫院,廣西南寧 530021
肝細胞肝癌(hepatocellular carcinoma,HCC)簡稱肝癌,是我國最常見的惡性腫瘤之一,2004~2005年全國死因回顧抽樣調查158個樣本點的資料表明,中國HCC粗死亡率為26.26/10萬,僅次于肺癌排第二位[1]。HCC的治療效果及預后與發生、發展的不同階段有很大的相關性,早期確診的小肝癌接受治療后5年生存率明顯高于中晚期肝癌[2]。鼻咽癌(nasopharyngeal carcinoma,NPC)是我國南方的第二大腫瘤,余家華等[3]通過建立NPC死亡的資料數據庫,分析得出廣西居民NPC死亡率在全國范圍內處于較高水平,NPC早期患者的總生存期比晚期患者明顯延長,Ⅲ或Ⅳ期的患者5年生存率只有54.5%,而Ⅰ或Ⅱ期患者的五年生存率可以達到95%[4],所以早期診斷HCC、NPC顯得非常重要。隨著社區衛生服務體系的完善,Kee,Kwong-Ming等[5]率先在臺灣地區實施以社區為基礎的HCC篩查。為此筆者對廣西某社區篩查出的HCC高危人群病例進行了4次篩檢,NPC高危人群2次篩檢,現將結果報道如下:
1 資料與方法
1.1 一般資料
考慮篩檢的經濟成本及效益,筆者將HCC高危人群定義為:HCC高發區年齡在20周歲以上且乙肝表面抗原(hepatitis B surface antigen,HBsAg)、乙肝核心抗體(hepatitis B core antibody,HBcAb)均為陽性的無其他嚴重疾病的人群;應用免疫酶法檢測EB病毒(epstein-barr virus,EBV)VCA-IgA陽性者(滴度1∶5以上)定義為NPC高危人群。在篩檢過程中符合以上標準的人群均為研究對象。
1.2 研究方法及數據整理
在社區篩查出一批符合定義的HCC、NPC高危人群,從2010年11月~2012年11月,筆者對HCC高危人群進行每半年一次肝功能、甲胎蛋白(alpha-fetoprotein,AFP)定性和肝臟B超的篩檢共4次,對于AFP陽性而肝臟B超無異常者1周后進行AFP復查,排除其他導致AFP陽性的可能后做腹部CT;而肝臟B超顯示有實質占位的HCC高危人群無論AFP結果如何都直接做進一步的CT檢查。對NPC高危人群每半年一次相關篩檢共2次,應用免疫酶法檢測EB病毒VCA-IgA,持續陽性者再做鼻咽鏡檢查,如果鼻咽鏡顯示異常就取組織做活檢。以第一次參與篩檢的HCC高危人群做為基礎人群,之后每次篩檢將新增的符合HCC高危人群定義的都納入隊列中,所以HCC高危人群隊列是呈動態變化的。
1.3 研究觀察指標
本研究以腫瘤的檢出率為觀察指標,檢出率計算則以在觀察期內腫瘤發病的人數/觀察人年。人年以個人為單位計算,單位為每10萬人年。
1.4 統計學方法
采用SPSS 17.0統計軟件進行分析,計數資料以率表示,采用χ2檢驗分析,以P<0.05為差異有統計學意義。
2 結果
2.1 HCC高危人群
2.1.1 至目前為止進行了四次篩檢,每次參與篩檢的HCC高危人群數分別為952名、487名、1 006名和1 054名。總共篩查了15 449名,建立HCC高危人群隊列1 546例。1 546例HCC高危人群隊列中,從年齡分布來看,將高危人群分為3組,其中<30歲604例,30~59歲858例,>59組84例,30~59歲組所占比例最大。從性別分布來看,男性1 209例,女性337例,男性所占比例明顯超過女性,這與本社區人口性別構成比有關系。
2.1.2 參與第一次篩檢的952例基礎肝癌高危人群中,有155例從未參加過之后的三次篩檢;有797例至少參加了1次,其中182例參與1次,344例參加了2次,而參加第二次篩檢的人中有82.56%參與了第3次;271例按照規范每半年參加了之后的三次篩檢,連續參加了兩次篩檢的人有84.16%參與了第3次;952例基礎人群中總共有681例不同程度的中斷了檢查,中斷比例達71.53%。從中可見,規范化參與篩檢的依從性與篩檢的次數有關,篩檢次數越多依從性越低,從未參加或中斷篩檢所占比例較大,具體原因不明。
2.1.3 參加篩檢的HCC高危對象中共發現HCC患者5例,其中1例是篩檢之前已患HCC者,第一次和第二次篩檢時未檢出新發HCC患者,第三次篩檢時檢出1例HCC,檢出率為89.30/10萬人年;第四次篩檢新發3例HCC患者,檢出率為125.52/10萬人年,隨著復檢次數的增加HCC檢出率呈上升趨勢。觀察期檢出的4例患者均為男性,只有1例早期患者參加規范化篩檢,其余3例都不同程度的中斷了檢查;4例HCC患者中,2例屬于早、中期HCC,占50%,并且得到了根治性手術治療;另外2例已經屬于晚期,由于腫瘤較大,有肝內轉移的影像學證據,最終行HCC介入術。本研究HCC的總檢出率為81.00/10萬人年,規范化參加篩檢的HCC高危人群發病率為159.49/10萬人年,中斷檢查的發病率為69.59/10萬人年,分別是廣西周邊HCC高發區普通人群HCC發病率52.79/10萬人年[6-7]的3.02倍和1.32倍。見表1。
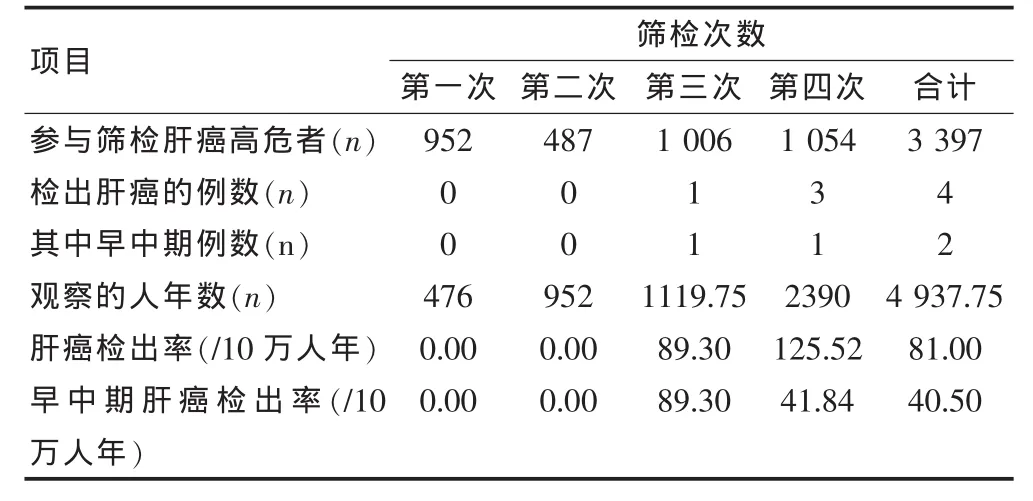
表1 不同篩檢次數各期HCC檢出情況
2.2 NPC高危人群
2.2.1 第三次篩檢時對12 087名社區人員做了NPC篩查,VCA-IgA陽性者649例,陽性率5.37%,其中男性EBV感染率為4.96%,女性EBV感染率為6.55%。篩查人群中女性EBV抗體陽性率比男性高,差異有統計學意義 (χ2=11.392,P=0.001)。具體滴度濃度分布見表2。
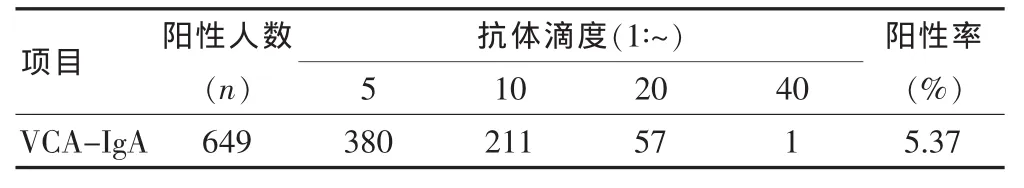
表2 NPC高危人群抗體滴度分布情況
2.2.2 NPC高危人群的第一次復查,應參與復查的NPC高危人群有649例,實際參與復查的人員有579例,參加復查的比例為89.21%。579例參與復查的人群有48例VCA-IgA抗體轉陰,424例抗體滴度不變,56例滴度增強,51例滴度減弱。新發NPC患者1例,總檢出率為89.30/10萬人年。
2.3 同為HCC、NPC的高危人群
2.3.1 本次復檢HBsAg、EBV VCA-IgA雙陽性結果,同時為HCC、NPC高危人群的有72例,其中,男性54例,女性18例,總陽性率0.595%。男性陽性率為0.599%,女性陽性率為0.584%,男女雙陽率差異無統計學意義(P>0.05),因此雙陽性感染率與性別無關。HBsAg、VCA-IgA雙陽性的關系見表 3,經統計分析得出(χ2=6.392,P=0.011 < 0.05),差異有統計學意義,說明已感染一種病毒的患者比沒有感染病毒的人群再感染另外一種病毒的可能性大。
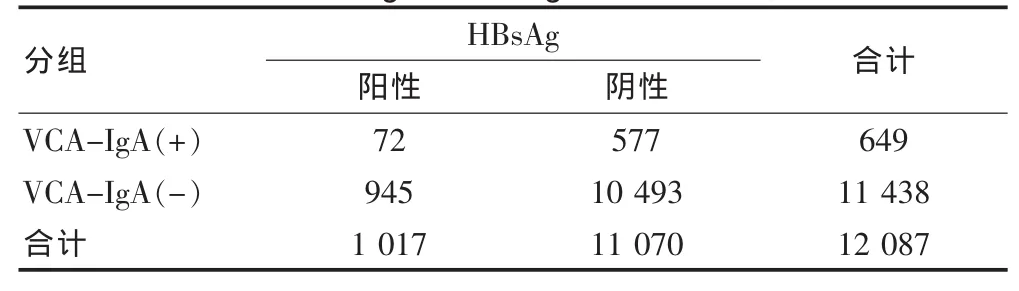
表3 HBsAg與VCA-IgA陽性的關系(n)
2.3.2“兩癌”高危人群的復查結果,檢出的5例HCC患者和1例NPC患者都不是“兩癌”高危人群,所以暫且不能說明“兩癌”高危人群患其中某一種腫瘤的可能性大,這也可能跟研究時間短和研究隊列樣本不夠有關。
3 討論
3.1 篩查人群中乙肝病毒感染情況
HCC的發生是多因素、多基因、多階段作用的結果,至今病因還未完全確認,國內外研究都有證實與乙肝病毒感染密切相關,認為病毒性肝炎是重要的生物致癌因素[7-8]。本調查中本地區人群研究對象的乙肝感染率為9.36%,感染率較高于全國平均水平9.09%[9],但是低于廣西HCC高發區常住成年居民的HBsAg陽性感染率17.83%[10]。其主要原因是本社區包括一個大型重工型企業,有來自各地的職工,而且男職工居多,以致乙肝病毒感染率要低于廣西HCC高發區的陽性率并且隊列中男性比例更大。
3.2 篩查人群中EBV感染情況
本研究篩查人群中VCA-IgA陽性率比以往其他學者在廣西地區檢測的結果6.10%[11]要低,這可能與本社區EBV自身感染率、檢測方法學和合成抗原基因片段存在差異有一定關系。在篩檢人群中EB病毒VCA-IgA陽性率女性高于男性,差異有統計學意義(χ2=11.392,P=0.001),但NPC的發病率男性卻明顯高于女性,這也說明NPC的發生不僅與EBV感染有關,還與基因遺傳易感性、外界環境因素等有關系[12],提示EB病毒與NPC的關系仍有待深入研究。
對于HBV和EBV雙陽性者,之前未見有此類報道,他們的危險性無論是對于其自身還是對于周圍的人都相對更高,至于“兩癌”高危人群是否更易患腫瘤,目前還不得而知。這還需要多研究中心利用更大樣本量的隊列進行更長時間的共同研究,來探索腫瘤高危人群發展成腫瘤的機制及高危人群之間的關聯。
3.3 聯合篩查的優勢
向往等[13]在對子宮頸癌、乳腺癌和生殖道感染的聯合篩查研究中證實,96.9%的婦女認為多項疾病聯合篩查優于單項疾病篩查方案,99.7%愿意參加聯合篩查。基于此,本文在廣西社區進行了HCC和NPC的聯合篩檢并建立腫瘤防治點。對于篩查對象而言,該方案不僅能更全方位的預防疾病還避免了不必要的消耗(如排隊等待時間和誤工時間)和金錢開支(如交通費),從以往的篩檢工作經驗中得知,很多參加篩檢的人群認為抽4~5 mL靜脈血就難以接受,如果“兩癌”的篩檢工作同時進行就可以減少血樣的量,同時結合社區醫院的健康免費體檢,篩檢者能夠更全面的了解自身的健康狀態,所有這些都有助于提高篩檢對象的積極性和依從性。對于篩查承擔機構而言,該方案減少了招募動員篩查對象和實施檢查的時間,節約了醫療耗材和篩檢成本,使符合衛生經濟學的成本-效益原則的篩查方案與醫療保障制度完美結合。此嘗試為現有的經濟條件下探索高效、經濟、適于廣泛普及的腫瘤篩查方法提供了借鑒。
[1]陳建國,張思維,陳萬青.中國2004-2005年全國死因回顧抽樣調查肝癌死亡率分析[J].中華預防醫學雜志,2010,44(5):383-389.
[2]鄭瑩,朱美英,程月華,等.上海市社區肝癌高危人群早發現干預效果的研究[J].腫瘤,2007,27(1):73-77.
[3]余家華,張振權,黃天壬,等.廣西居民鼻咽癌死亡抽樣調查研究[J].廣西預防醫學,2002,8(2):86-89.
[4]Chi KH.,Chang YC,Guo WY,et al.A phase III study of adjuvant chemotherapy in advanced nasopharyngeal carcinoma patients[J].Int J Radiat Oncol Biol Phys,2002,52(5):1238-1244.
[5]Kee KM,Lu SN.Hospital-and community-based screenings for hepatocellular carcinoma in Taiwan[J].Oncology,2011,81(1):36-40.
[6]黃天壬,韋忠亮,汪凱波,等.廣西扶綏縣居民1997~2003年肝癌發病率分析[J].廣西醫學,2006,28(9):1336-1339.
[7]Hanto DW,Curry MP,Sun M,et al.Hepatocellular Carcinoma (HCC)in a Patient With Hepatitis B Virus (HBV) Infection[J].American Journal of Transplantation,2012,12(3):786-788.
[8]陳欽艷,董柏青,楊進業,等.血清乙型肝炎病毒DNA陽性與原發性肝癌危險性關系的前瞻性隊列研究[J].中華肝臟病雜志,2009,17(12):930-934.
[9]梁曉峰,陳園生,王曉軍,等.中國3歲以上人群乙型肝炎血清流行病學研究[J].中華流行病學雜志,2005,26(9):655-658.
[10]張春燕,黃天壬,張振權,等.廣西肝癌高發區成年居民乙型肝炎病毒感染的現況研究[J].廣西醫學,2006,28(12):1857-1859.
[11]蘭桂萍,林輝,廖建,等.2007~2008年廣西蒼梧縣石橋鎮鼻咽癌普查結果初步分析[J].中國腫瘤臨床,2010,37(10):576-578.
[12]M.Adham,A.N.Kurniawan,A.I.Muhtadi,et al.Nasopharyngeal carcinoma in Indonesia: epidemiology,incidence,signs,and symptoms at presentation[J].Chin J Cancer,2012,31(4):185-196.
[13]向往,趙方輝,石菊芳,等.在農村地區開展子宮頸癌、乳腺癌和生殖道感染聯合篩查的可行性[J].中國科學醫學院學報,2009,31(5):616-619.

