益生菌聯合SASP治療潰瘍性結腸炎的臨床分析
張兵
益生菌聯合SASP治療潰瘍性結腸炎的臨床分析
張兵
目的 觀察益生菌聯合柳氮磺胺嘧啶(SASP)對潰瘍性結腸炎的治療作用。方法 第一階段將輕、中度活動期潰瘍性患者90例,分為治療組(46例)和對照組(44例),分別給予益生菌聯合SASP和單獨的SASP治療,治療4周后觀察兩組的緩解率;第二階段將緩解后61例患者隨機分成治療組(31例)和對照組(30例),分別給予益生菌聯合SASP和單獨的SASP治療,治療6月后觀察1、3、6個月潰瘍性結腸炎的復發率、內鏡評分。結果 第一階段患者治療后治療組緩解率高于對照組,兩組比較差異有統計學意義(P<0.05);第二階段兩組治療后潰瘍性結腸炎復發率、內鏡評分比較差異無統計學意義(P>0.05)。結論 益生菌能有效地治療潰瘍性結腸炎,但在緩解期維持治療中,合并使用益生菌和SASP是沒有必要的。
益生菌;SASP;潰瘍性結腸炎
潰瘍性結腸炎(ulcerative colitis,UC)是一種病因尚不十分清楚的直腸和結腸慢性非特異性炎癥性疾病。按病情可分為活動期和緩解期。UC的治療原則是在疾病活動期誘導緩解,在緩解期避免復發[1]。迄今,氨基水楊酸鹽已成為輕、中度UC誘導與維持緩解治療的第一線藥物。動物實驗[2]和臨床證據[3]顯示,腸道菌群在UC發病機制中起重要作用,調節腸道菌群失調的措施是治療UC的新策略。
1 資料與方法
1.1 一般資料 選取2008年6月~2011年5月本院消化內科收治的輕、中度活動性UC患者90例。經過4周治療,其中61例達到臨床緩解,經臨床表現、電子腸鏡及病理確診。UC的診斷符合全國炎癥性腸病診療規范共識意見[4]的建議。
第一階段將輕、中度活動期潰瘍性患者90例,分為治療組(46例)和對照組(44例);第二階段將緩解后61例患者隨機分成治療組(31例)和對照組(30例)。兩組性別、年齡、病變部位等情況具體見表1。
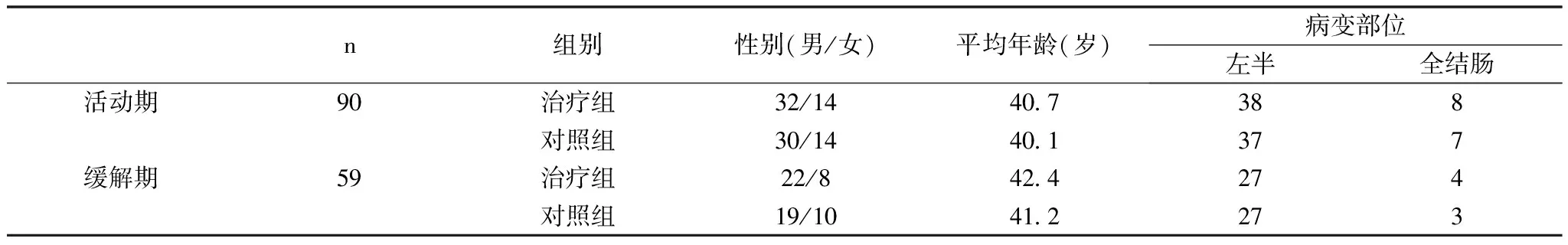
表1 兩組患者的一般資料比較
1.2 方法 第一階段,治療組口服雙歧桿菌四聯活菌(成分嬰兒雙歧桿菌、嗜酸乳桿菌、糞腸球菌、蠟樣芽孢桿菌)1500 mg和SASP藥物,治療組常規服用SASP藥物,治療4周觀察兩組的緩解率。第二階段,治療組繼續口服雙歧桿菌四聯活菌及SASP藥物,治療組口服SASP藥物,治療6月后觀察1、3、6個月潰瘍性結腸炎的復發率。
1.3 療效評價標準 參照中華醫學會消化病學分會 (2007年)制定的《對炎癥性腸病診斷治療規范的共識意見》中的診斷標準進行分析。Southerland疾病活動指數(DAI),也稱Mavo指數,≤2分為癥狀緩解。根據改進的Baron內鏡下UC 活動度分級標準記錄:0級:黏膜正常;Ⅰ級:黏膜充血,血管模糊;Ⅱ級:黏膜有接觸性出血;Ⅲ級:黏膜有自發性出血;Ⅳ級:黏膜可見大小不等的潰瘍。分別記0、1、2、3、4分。
2 結果
2.1 輕、中度活動性潰瘍性結腸炎兩組患者緩解率比較:見表2。

表2 兩組緩解率情況比較
注:兩組比較P<0.05,差異有統計學意義
2.2 輕、中度緩解期潰瘍性結腸炎兩組患者復發率:兩組在治療后1、3、6個月間復發率比較差異無統計學意義(P>0.05),具體見表3。

表3 兩組復發率比較
2.3 兩組患者維持期內鏡下評分情況:兩組在治療后1、3、6個月間內鏡下評分比較差異無統計學意義(P>0.05),具體見表4。
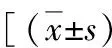
表4 兩組內鏡評分比較分]
3 討論
潰瘍性結腸炎發病原因及機制比較復雜,目前研究表明可能與腸道黏膜的感染和免疫紊亂、個體的遺傳、環境有關系[5]。近來,隨著對發病機制的進一步研究,發現在潰瘍性結腸炎發病中腸道菌群有著重要作用。很多中心研究資料顯示,活動期潰瘍性結腸炎患者腸道內乳酸桿菌和雙歧桿菌明顯減少[6],同時在潰瘍性結腸炎患者中補充益生菌,促使失調的腸道菌群正常化[7],有助于潰瘍性結腸炎患者病情的恢復[8]。Bibiloni等對34例SASP治療效果不佳的輕、中度活動期UC患者給予含有4種乳酸桿菌株、3種雙歧桿菌株和嗜熱鏈球菌的益生菌制劑治療6周,緩解率為53%[9]。本研究結果也表明,在治療4周后,應用益生菌聯合SASP與單獨SASP比較,臨床緩解率差異有統計學意義。
益生菌治療潰瘍性結腸炎主要的機制有:① 益生菌可通過種植與腸道黏膜上皮,競爭結合位點抑制病原菌的生長,另外可直接產生抗菌物質,阻止病原菌的生長和入侵,調節腸道菌群正常化。②益生菌能增強腸上皮細胞間的緊密連接,構成菌膜屏障,提高內源性防御屏障,同時可在消化道產生乳酸等酸性物質,減少腸內pH值,抑制病原菌的生長繁殖。③ 研究發現,益生菌能上調抗炎細胞因子(如IL-10、TGF-β)等的表達,下調促炎細胞因子(TNF-α、IL-1β、INF-γ)等的表達。
在潰瘍性結腸炎患者維持治療中,本研究結果表明,兩組復發率及治療后的內鏡評分比較差異無統計學意義,說明合并使用益生菌并未降低疾病的復發率,確切的原因尚不明確,考慮與SASP影響益生菌與腸黏膜上皮細胞的黏附和聚集有關。
總之,使用SASP合用益生菌作為輕、中度潰瘍性結腸炎活動期的治療具有比單獨應用SASP更好的療效。同時合并使用益生菌和SASP作為潰瘍性結腸炎的維持治療是沒有必要的。本次臨床觀察樣本量較少,還需要進一步行大樣本的臨床長期觀察研究。
[1] Fiocchi C.Inflammation bowel disease.Current concepts of pathogenesis and implications for therapy.Minerva Gas troenterol Dietol,2002,48(3):215.
[2] Fedorak RN,Madsen KL.Probiotics and the management of inflammatory bowel disease.lnflamm Bowel Dis,2004,10(3):286-299.
[3] KRUIS W,FRIC P,POKROTNIEKS J,et al.Maintaining remis-sion of ulcerative colitis with the probiotic Escherichia coli Nissle 1917 is as effective as with standard mesalazine.Gut, 2004,53(11):1617-l623.
[4] 中華醫學會消化病學分會炎癥腸病協作組.對我國炎癥性腸病診斷治療規范的共識意見.中華消化雜志,2007,27(8):545-550.
[5] Hanauer SB.Inflammatory bowel disease: epidemiology, pathogenesis and therapeutic opportunities.Inflamm Bowel Dis,2006,12(5):3-9.
[6] Dotan I,Rachmilewitz D.Probiotics in inflammatory bowel disease: possible mechanisms of action.Curr Opin Gastroenterol,2005,21(4):426-430.
[7] Kuhbacher T,Ott SJ,Helwig U,et al.Bacterial and fungal microbiota in relation to probiotic therapy (VSL#3) in pouchitis.Gut 2006,55(6):833-841.
[8] Borody TJ,Warren EF,Leis S,et al.Treatment of ulcerative colitis using fecal bacteriotherapy.Clin Gastroenterol,2003,37(1):42-47.
[9] Bibiloni R,Fedorak RN,Tannock GW,et al.VSL # 3 probiotic-mixture induces remission in patients with active ulcerative colitis.Am.Gastroenterol,2005,100(7):1539-1546.
473000南陽醫專第一附屬醫院消化內科

