腹腔鏡下治療早期卵巢癌的臨床效果分析
高紅靜 程文俊
1.山東省新汶礦業集團中心醫院婦產科,山東新泰 271219;2.江蘇省人民醫院,江蘇南京 210029
腹腔鏡手術以其創傷小、痛苦輕、對腹腔臟器干擾小、住院時間短、術后恢復快等優點,在婦科手術的應用越來越普及,但對卵巢癌行腹腔鏡下廣泛子宮切除術的遠期療效仍存疑慮與爭議[1]。本研究對腹腔鏡下廣泛子宮切除術治療卵巢癌的患者進行隨訪,現報道如下:
1 資料與方法
1.1 一般資料
收集2002年1月~2012年1月確診為臨床Ⅰa、Ⅰb期卵巢癌并接受手術治療的患者120例,所有患者均充分了解本次研究存在的利弊,并簽署知情同意書,本研究獲得了醫院倫理委員會的批準。120例患者中的60例行腹腔鏡手術(腹腔鏡組),60例行開腹手術(開腹組)。所有患者均經病理確診,并按國際婦產科聯盟(FIGO)2009年制訂的臨床分期標準進行分期。各組患者年齡、臨床分期、組織類型及病理分級等一般資料比較,差異均無統計學意義(P>0.05),具有可比性。見表1。
1.2 方法
術前準備包括陰道沖洗及腸道準備,清潔臍部,術前禁食并清潔灌腸。采用氣管插管靜脈復合麻醉,麻醉后取膀胱截石、頭低臀高位。在臍孔部穿刺,經氣腹針注入CO2氣體建立氣腹,套管針的穿刺位點及方法參照文獻[2]。兩組患者常規進行腹腔沖洗液細胞學檢查。腹腔鏡廣泛全子宮切除術的方法參閱以前文獻報道[3],剖腹子卵巢癌根治術的手術方法按《婦科手術圖解》的術式進行[4]。腹腔鏡組出血量的計算方法:吸引瓶內的液體總量減去沖洗液量;剖腹組出血量計算方法:吸引瓶內的出血量加紗布墊吸入血量(每塊紗布吸收量按30 mL計算)。全部患者術后常規預防性應用廣譜抗生素。

表1 兩組病例臨床資料比較(例)
1.3 觀察指標
所有出院患者進行電話隨訪,隨訪時間4~38個月,平均30個月。包括手術時間、術中出血量、術中并發癥、術后下床活動和肛門排氣時間、術后并發癥、術后恢復自主排尿時間和住院時間等。參照陽志軍等[5]制訂的特異性量表,對患者術后生命質量進行比較。
1.4 統計學方法
采用統計軟件SPSS 13.0對數據進行分析,正態分布計量資料以均數±標準差(±s)表示,兩獨立樣本的計量資料采用t檢驗。計數資料以率表示,采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 腹腔鏡組與開腹組術中情況及術中并發癥比較
腹腔鏡組、開腹組手術時間、術中出血量比較,差異有統計學意義(t=2.17、6.38,P<0.05)。腹腔鏡組、開腹組術中損傷臟器例數比較,差異無統計學意義 (t=1.02,P>0.05)。見表2。其中,腹腔鏡組輸尿管損傷2例,膀胱損傷1例,直腸損傷1例,血管損傷1例,開腹組損傷膀胱1例,血管2例。

表2 腹腔鏡組與開腹組手術情況比較
2.2 腹腔鏡組與開腹組術后恢復情況及術后并發癥情況
腹腔鏡組、開腹組術后肛門排氣時間、72 h下床活動、術后平均住院時間比較,差異均有統計學意義 (t/χ2=10.12、10.27、4.55,P<0.05)。兩組并發癥發生率比較,差異無統計學意義(t=1.23,P>0.05)。見表 3。其中,腹腔鏡組尿潴留6例,發熱9例,淋巴囊腫1例,開腹組尿潴留10例,發熱8例,淋巴囊腫2例,切口二次縫合2例,切口疝1例。
2.3 腹腔鏡組與開腹組患者預后及生命質量情況調查結果
自制特異性量表調查結果:兩組性生活質量、泌尿道癥狀及植物神經功能失調癥狀評分差異無統計學意義(t=0.36、0.51、1.05,P>0.05)。見表 4。
3 討論
卵巢癌是婦產科最常見腫瘤之一,手術治療是主要的方式,手術目的是切除原發病灶及周圍受累組織。經腹廣泛性子宮切除術一直是治療早期卵巢癌的常用手術方式。隨著腹腔鏡在婦產科中的廣泛應用,腹腔鏡下廣泛性子宮切除術,因其具有創傷小、術后康復快及復發低等優點,已逐漸應用于子宮惡性疾病的治療[6]。近年來,腹腔鏡手術治療子宮惡性腫瘤的文獻報道越來越多,但大樣本的臨床研究報道較少[7]。
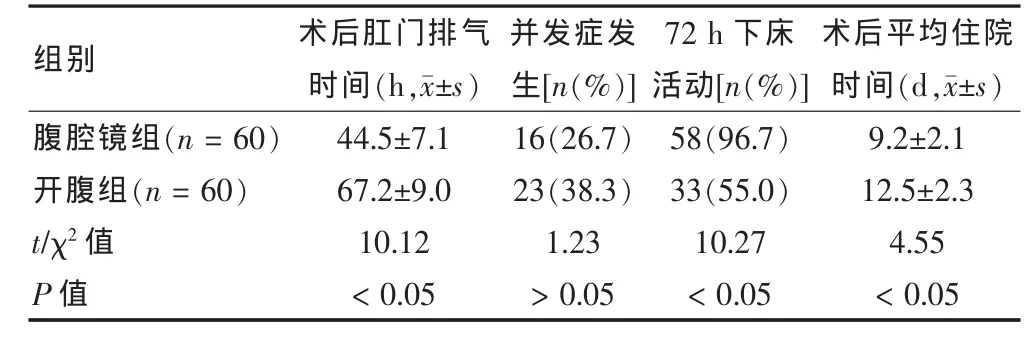
表3 腹腔鏡組與開腹組術后情況比較
表4 兩組患者特異性量表評分(分,±s)

表4 兩組患者特異性量表評分(分,±s)
組別 性生活質量 泌尿道癥狀 植物神經功能失調癥狀腹腔鏡組(n=60)開腹組(n=60)t值 P值10.5±4.111.3±3.90.36>0.053.2±0.43.6±0.70.51>0.059.6±3.411.0±4.51.05>0.05
本研究采用腹腔鏡下廣泛性子宮切除術共治療早期卵巢癌,其腹腔鏡手術時間、出血量與國內外文獻相一致[8],與開腹手術比較,腹腔鏡手術時間、出血量少,表明腹腔鏡手術治療早期卵巢癌是可行的,同時研究發現術中臟器損傷發生率8.3%(5/60),比相關文獻報道低[9]。這表明腹腔鏡下早期卵巢癌廣泛性子官切除術具有受其他臟器干擾小、術后腸功能恢復快、對患者的損傷小、術后疼痛輕、恢復快等優勢。而且隨著手術病例增加和經驗的積累,以及手術者與助手之問的熟練配合,術中并發癥的發生率大大降低,且術中并發癥如膀胱、輸尿管、血管及部分腸管損傷基本在腹腔鏡手術中修補。
改善生存率、提高生存質量是癌癥治療的兩大目標,生存質量目前已經被作為評價婦科惡性腫瘤患者治療進展的重要指標之一。本組病例術后隨訪60例,患者復發率及病死率為7%,近期療效顯著,但由于隨訪時間短,遠期療效有待進一步觀察。術后并發癥中,發生尿潴留、發熱、淋巴囊腫等的發生率與開腹手術相似。研究表明,廣泛子宮切除術多患者的性興趣及陰道潤滑有負面影響[9-12],本研究顯示,與正常人群比較,兩組性生活質量、泌尿道癥狀及植物神經功能失調癥狀差,但兩組之間比較差異無統計學意義。對早期子卵巢癌患者,在廣泛子宮切除術中可保留自主神經來降低膀胱、陰道和直腸功能障礙,但還有待于進一步探討。
綜上所述,腹腔鏡廣泛子宮切除術治療子卵巢癌安全、可行,術中、術后并發癥少,遠期療效肯定,但要求手術者熟練掌握腹腔鏡技術,對于熟練的婦科腫瘤醫師,可以作為子卵巢癌手術治療的選擇方式之一。
[1]張曉磬,萬崇華,盧玉波,等.癌癥患者生命質量測定量表體系之卵巢癌量表QLICP-CE的研制及考評[J].中國腫瘤,2009,18:183-186.
[2]梁志清,李玉艷,陳勇,等.腹腔鏡淋巴結切除治療婦科惡性腫瘤的價值[J].第三軍醫大學學報,2001,23:1463-1465.
[3]李光儀,陳蔚瑜,黃浩.腹腔鏡手術治療子宮惡性腫瘤23例分析[J].實用婦產科雜志,2001,17(2):96-97.
[4]胡立,翁銘慶.婦科手術圖解[M].廣州:廣東科技出版社,1996:404-410.
[5]陽志軍,陳艷麗,姚德生,等.腹腔鏡下廣泛性子宮切除術治療早期子宮頸癌的療效及對患者預后和生命質量的影響[J].中華婦產科雜志,2011,46(11):857-859.
[6]Reade C,Hauspy J,Schmuck ML,et al.Characterizing the learning curve for laparoscopic radical hysterectomy:buddy operating as a technique for accelerating skill acquisition[J].Int J Gynecol Cancer,2011,21:930.
[7]Vrzackova P,Weiss P,Cibula D.Sexual morbidity following radical hysterectomy for ovarian cancer [J].Expert Rev Anticancer Ther,2010,10:1037.
[8]Lee CL,Wu KY,Huang KG,et al.Long-term survival outcomes of laparoscopically assisted radical hysterectomy in treating early stage ovarian cancer[J].Am J Obstet Gynecol,2010,203(2):165:l-7.
[9]Lee EJ,Kang H,Kim DH.A comparative study of laparoscopic radical hysterectomy with radical abdominal hysterectomy for early stage ovarian cancer:a long-term follow-up study [J].Eur J Obstet Gynecol Reprod Biol,2011,156(1):83-86.
[10]Serati M,Salvatore S,Uccella S,et al.Sexual function after radical hysterectomy for early-stage ovarian cancer:is there a difference between laparoscopy and laparotomy? [J].J Sex Med ,2009,6(25):16-25.
[11]劉妮平,趙仁峰.卵巢惡性腫瘤116例臨床分析[J].廣西醫學,2011,33(7):847-849.
[12]Sert MB,Abeler V.Robot-assisted laparoscopic radical hysterectomy:comparison with total laparoscopic hysterectomy and abdominal radical hysterectomy;one surgeon's experience at the Norwegian Radium Hospital[J].Gynecol Oncol,2011,121(3):600-604.

