BiPAP無創通氣聯合痰熱清注射液治療慢性阻塞性肺疾病急性呼吸衰竭療效觀察
賴樹初 陳恩超 許旭東
慢性阻塞性肺病(Chronic obstructive pulmonary disease,COPD)是一種具有氣流受限特征的重要的慢性呼吸系統疾病,患病人數多,病死率高。慢性阻塞性肺病急性發作常引起患者出現Ⅱ型呼吸衰竭、肺性腦病等危重癥,甚至危及患者生命。無創正壓通氣技術應用以來,慢性阻塞性肺病急性發作引起患者出現的Ⅱ型呼吸衰竭得到一定改善,加用痰熱清注射液后呼衰癥狀明顯改善。廣東省普寧市人民醫院急診科2010年1月至2012年12月收治的慢性阻塞性肺病急性發作患者83例,隨機分別采取常規治療方法(A組27例)和常規治療不變的情況下應用BiPAP無創通氣(B組28例)及在B組基礎上聯合痰熱清注射液治療(C組28例),取得明顯效果(P<0.05)。
1 資料與方法
1.1 一般資料 研究對象選擇我院急診2010年1月至2012年12月收治的慢性阻塞性肺病急性發作并發Ⅱ型呼吸衰竭的患者83例,隨機分為三組,常規治療組(A組27例),男22例,女5例,年齡44~82歲,平均(53.2±12.3)歲,COPD病史平均(12.3±3.2)年,慢性肺心病(7.8±2.8)年;應用BiPAP無創通氣治療組(B組28例),男23例,女5例,年齡46~83歲,平均(52.6±11.8)歲,COPD病史平均(12.8±2.9)年,慢性肺心病(7.5±2.9)年;應用BiPAP無創通氣聯合痰熱清注射液治療組(C組28例),男22例,女6例,年齡45~84歲,平均53.1±11.6歲,COPD病史平均(12.6±3.1)年,慢性肺心病(7.4±3.1)年;三組統計學沒有明顯差異(P>0.05)。83例全部符合我國慢性阻塞性肺病急性發作并發Ⅱ型呼吸衰竭診斷標準,符合下列入選標準:①有呼吸困難表現,呼吸頻率>24次/min,呼吸輔助肌參與呼吸運動;②動脈血氣分析異常:二氧化碳分壓(PaCO2)>50 mm Hg,pH<7.35,氧合指數(PaO2∕ FiO2)<300。排除指征:①呼吸停止或需緊急氣管插管;②血流動力學不穩定,收縮壓<90 mm Hg;③嚴重心律不齊;④無法正常進行咳嗽,吞咽或其他氣道保護功能;⑤氣道分泌物過多;⑥煩躁不安或不能合作;⑦因面部外傷,頸部、上呼吸道或食道手術后無法戴面罩者[1];Apache評分較高(≥25)或 Glasgow昏迷評分(≤5)較低的患者[2]。
1.2 治療方法 所有患者均常規使用抗生素控制肺部感染、氨溴索祛痰、茶堿及沙丁胺醇和異丙托溴胺霧化吸入擴張支氣管、控制性氧療、糾正電解質紊亂、營養支持等對癥支持治療。A組常規治療組給予持續低流量吸氧2~3 L/min。B組治療組使用面罩無創通氣,采用BiPAP/T-D30型呼吸機(美國偉康公司生產)。選用鼻∕面罩固定帶,患者取半臥位,頭部抬高45°,通氣模式為壓力支持通氣(PSV)加呼吸末正壓(PEEP)[3]。工作方式為S∕T。BiPAP呼吸機吸氣壓力初設置為8~10 cmH2O(1 cmH2O=0.098kPa),數分鐘后,待患者呼吸與呼吸機同步后逐漸增加壓力,直至患者感覺得不適、面罩與面部有漏氣或最大吸氣壓力達到20 cmH2O;呼氣壓力恒定設為2~4 cmH2O。氧氣通過BiPAP呼吸機連接的鼻∕面罩上的氧管輸入,據末梢脈搏血氧飽和度調節給氧濃度,以達到85% ~90%為標準,設置后備呼吸頻率為16次/min,吸呼比為1∶2~2.5,除日常生活和咳痰外,持續上機;病情穩定后,逐漸下調參數,縮短通氣時間直至完全撤機[4]。C組在B組治療基礎上同時給予痰熱清注射液(上海凱寶藥業有限公司生產)20 ml加入5%葡萄糖注射液250 ml靜脈滴注,1次/d,療程10 d。
1.3 觀察指標 三組治療后癥狀改善情況,通氣前、通氣2 h后及通氣48 h后患者的血氣分析變化和住院病死率。
2 結果
2.1 三組治療前后患者PaO2、PaCO2、pH觀測值比較,顯示C組(即BiPAP無創通氣聯合痰熱清注射液治療組)經治療2 h及48 h后血pH、Pa O2、PaCO2較A組和B組均有明顯改善,差別有統計學意義(P<0.05)。見表1。
表1 PaO2,PaCO2,pH 觀測值比較(±s)
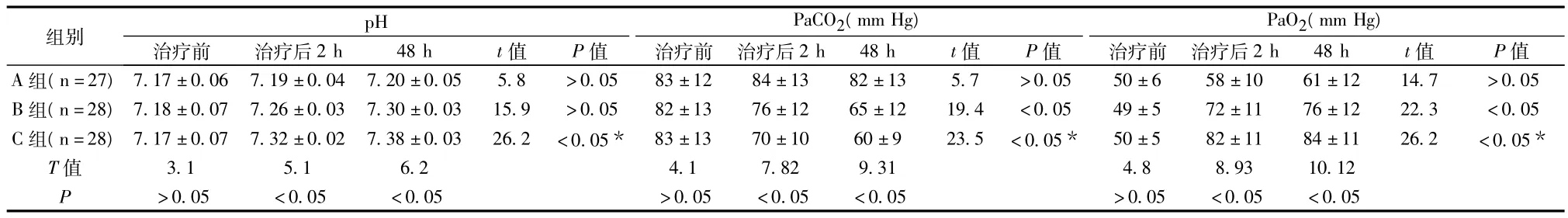
表1 PaO2,PaCO2,pH 觀測值比較(±s)
注:A組(常規治療組)、B組(在常規治療組基礎上加用BiPAP無創通氣)、C組(在B組基礎上聯合痰熱清注射液治療)*為P較A組和B組均<0.05
pH組別PaCO2(mm Hg)PaO2(mm Hg)治療前 治療后2 h 48 h t值 P值 治療前 治療后2 h 48 h t值 P值 治療前 治療后2 h 48 h t值 P值A組(n=27) 7.17±0.06 7.19±0.04 7.20±0.05 5.8 >0.05 83±12 84±13 82±13 5.7 >0.05 50±6 58±10 61±12 14.7 >0.05 B組(n=28) 7.18±0.07 7.26±0.03 7.30±0.03 15.9 >0.05 82±13 76±12 65±12 19.4 <0.05 49±5 72±11 76±12 22.3 <0.05 C組(n=28) 7.17±0.07 7.32±0.02 7.38±0.03 26.2 <0.05* 83±13 70±10 60±9 23.5 <0.05* 50±5 82±11 84±11 26.2 <0.05*T值 3.1 5.1 6.2 4.1 7.82 9.31 4.8 8.93 10.12 P>0.05 <0.05 <0.05 >0.05 <0.05 <0.05 >0.05 <0.05 <0.05
2.2 三組呼吸頻率、心率測定結果比較 結果顯示C組(即BiPAP無創通氣聯合痰熱清注射液治療組)經治療2 h及48 h后呼吸頻率及心率測定較A組和B組均有明顯改善,差異有統計學意義(P<0.05)。見表相比明顯減慢,差異有統計學意義(P<0.05)詳見表2。
表2 呼吸頻率、心率測定結果比較(±s)
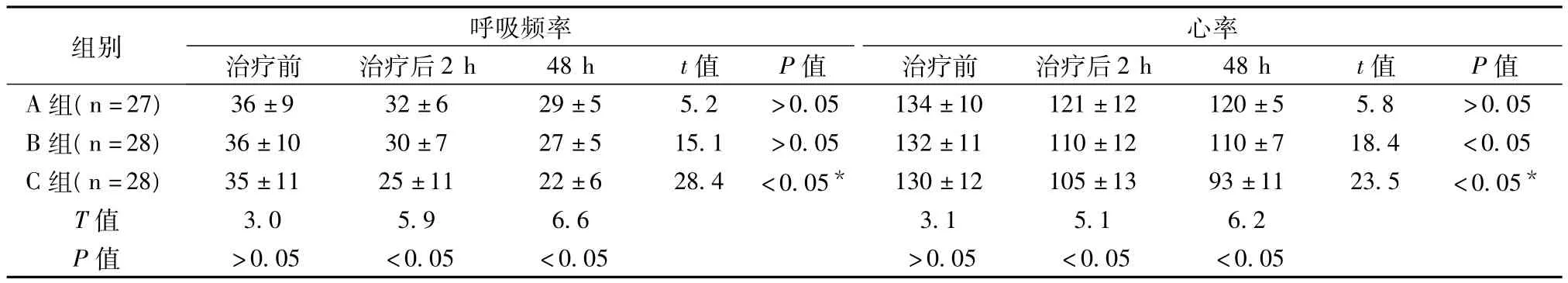
表2 呼吸頻率、心率測定結果比較(±s)
組別心率治療前 治療后2 h 48 h t值 P值 治療前 治療后2 h 48 h t值 P值呼吸頻率A組(n=27) 36±9 32±6 29±5 5.2 >0.05 134±10 121±12 120±5 5.>0.05 <0.05 <0.05 >0.05 <0.05 <0.05 8 >0.05 B組(n=28) 36±10 30±7 27±5 15.1 >0.05 132±11 110±12 110±7 18.4 <0.05 C組(n=28) 35±11 25±11 22±6 28.4 <0.05* 130±12 105±13 93±11 23.5 <0.05*T值 3.0 5.9 6.6 3.1 5.1 6.2 P值
2.3 治療轉歸 常規治療組(A組)有14例失敗,病情加重需氣管插管,其中死亡5例,BiPAP無創通氣組(B組)有9例失敗,病情加重需氣管插管,其中死亡3例,BiPAP無創通氣聯合痰熱清注射液治療組(C組)失敗4例,病情加重需氣管插管,其中死亡2例,C組的治療失敗率均顯著低于A組和B組,差別有統計學意義(P<0.05)。
3 討論
COPD急性加重期患者由于支氣管-肺部感染和氣道阻塞加重,加上酸堿失衡、電解質紊亂及患者本身存在營養不良等情況,使原本已處于疲勞狀態的呼吸肌更加疲勞,出現通氣功能障礙。COPD急性加重期合并呼吸衰竭患者早期應用無創通氣可以降低PaCO2,減輕呼吸困難,從而降低氣管插管和有創機械通氣的使用,縮短住院天數,降低患者的病死率[5]。COPD患者由于氣道阻力的增加普遍存在內源性呼氣末正壓(PEEPi),其急性加重期由于小氣道阻力增加和呼吸急促導致PEEPi增加,從而呼吸做功增加、死腔增加及呼吸肌負荷增大導致呼吸肌疲勞[6]。BiPAP無創通氣通過設定吸氣壓力及呼氣壓力,具有同步性和自動漏氣補償功能,加用適當的外源性PEEP對抗內源性PEEP,減少吸氣負荷,減少呼吸功,破碎氣道肺泡分泌物,改善氣道阻塞,有利于呼吸肌疲勞的恢復[7]。
慢性呼衰急性加重期是臨床常見的危重癥,如何尋找簡便可行的治療方法,成為醫學界一個非常關注的問題。痰熱清注射液的研究為當前呼吸衰竭的救治提供了新的平臺。痰熱清注射液為黃苓、熊膽粉、山羊角、金銀花、連翹組成的中藥制劑,采用先進的提取、精制和配置技術而成,具有抗菌、抗炎、抗病毒、解熱、化痰、止咳作用。藥理實驗研究證明,痰熱清注射液在體外對肺炎鏈球菌、乙型溶血性鏈球菌等有一定抑制作用,可降低金黃色葡萄球菌和流感病毒感染小鼠的死亡率;降低內毒素置熱家兔和酵母置熱大鼠體溫;抑制硝酸士的寧和戊四唑導致小鼠驚厥;增加小鼠氣管酚紅;延長氨水引咳小鼠和二氧化硫引咳小鼠的咳嗽潛伏期;抑制大鼠肉芽腫形成和二甲苯所導致小鼠耳朵腫脹[8]。經研究證實,痰熱清注射液在體外具有較強的抑制多種病原菌作。本組應用痰熱清注射液后患者呼吸頻率及心率開始下降,并持續改善;接受治療48 h后患者PaO2∕FiO2開始升高,48~72 h持續呈明顯上升趨勢,對各種原因引起的慢性呼衰急性加重期,其癥狀改善明顯,臨床有效率高。
總結本組治療經驗,我們認為:COPD急性加重期合并Ⅱ型呼衰患者在常規治療的同時,采用BiPAP無創通氣聯合應用痰熱清注射液能有效地患者動脈血氣,使 PaO2升高,PaCO2下降,PaO2∕FiO2升高,酸中毒得到糾正,呼吸困難明顯減輕,降低死亡率及住院時間,為臨床救治COPD急性加重期患者起到了十分積極的作用。
[1] 周光,無創通氣的臨床應用.中華新醫學理論,2004,22(7):321.
[2] Meduri Gu.Noninvasive positive ventilation in patients with acute respiratory failure.Clin Chest Med,2006,17(3):513-553.
[3] 谷偉,孫麗華,喬巖.非侵入性通氣治療慢性阻塞性肺疾病并發呼吸衰竭的進展.中國呼吸與危重監護雜志,2003,2(4):243-244.
[4] 楊玉梅,王以炳,夏蕾.無創正壓通氣在不氣管插管慢性阻塞性肺疾病并呼吸衰竭患者中療效觀察.四川醫學,2010,11(31):1604-1606.
[5] Brochard L,Mancebo J,Wysoki M,et al.Noninvasive ventilation for acute exacerbations of chronic obstructive pulmonary disease.N Engl J Med,1995,333(13):817-822.
[6] Brochard L,lsabey D,Piquet J,et al.Reversal of acute exacerbations of chronic obstructive lung disease by inspiratory assistance with a face mask.N Engl J Med,1990,323(22):1523-1530.
[7] 曾祥毅,歐相林,王小平,等.雙水平無創正壓通氣治療慢性阻塞性肺疾病急性加重期.中國危重病急救醫學,2004,16(5):306-307.
[8] 韓宏鋒,路西明.痰熱清注射液藥理與臨床.河南科技大學學報(醫學版),2006,24(1):79.

