完全腹腔鏡胰體腫瘤切除術1例報道并文獻復習
王崇高,胡昇庠,蔡永東,江 平,江秋生,劉必銀
(1.南京市第一醫院浦口分院(浦口中心醫院),江蘇 南京,211800;2.南京市第一醫院)
隨著腹腔鏡外科的迅猛發展,腹腔鏡胰腺手術的報道逐漸增多。胰腺解剖位置特殊,周圍血管關系復雜,術野出血往往是腹腔鏡手術的難題。2012年6月我院在完全腹腔鏡下應用LigaSure作為解剖止血工具行胰體部腫瘤切除術1例,現結合文獻報道,探討腹腔鏡胰腺腫瘤手術的安全性與可行性。
1 資料與方法
1.1 臨床資料 患者女,38歲,2012年5月31日因中上腹痛6 h入院。5個月前因急性胰腺炎于外院保守治療。其疼痛特點為持續性上腹鈍痛并向右肩背部放射,伴嘔吐,嘔吐物為胃內容物。查體:T 37.5℃,BP 125/90 mmHg,皮膚鞏膜無黃染,腹平,未見胃腸型及蠕動波,上腹部壓痛,無反跳痛及肌緊張,Murphy征(+),未及包塊,肝脾肋下未及,移動性濁音陰性,腸鳴音正常。血淀粉酶:1 166.0 U/L(0~120 U/L),ALT 15 U/L(5 ~46 U/L),AST:22 U/L(8 ~40 U/L),CEA(-),AFP(-),CA199(-)。 空腹血糖:11.8 mmol/L。行上腹部 MR+磁共振胰膽管成像檢查(magnetic resonance cholangiopancreatography,MRCP),結果提示:(1)胰腺體部囊實性占位,約3 cm×3 cm大;(2)胰腺體尾部增大,形態飽滿,提示胰腺炎;(3)膽囊內分層樣信號改變,提示泥沙樣結石;(4)脂肪肝;(5)左腎囊腫;(6)左側胸腔少量積液。上腹部增強CT提示:(1)胰腺體部囊實性占位;(2)急性胰腺炎。入院診斷:(1)胰體囊實性占位;(2)急性胰腺炎;(3)膽囊泥沙樣結石。通過禁食、抑制胰酶分泌、胰島素控制血糖、腸外營養等治療,腹痛緩解,腹部體征消失,復查血淀粉酶正常,于2012年6月14日行腹腔鏡胰腺體部腫瘤切除、膽囊切除、腹腔引流術。
1.2 手術方法 采用全身麻醉,患者左側抬高30度,頭部抬高30度,兩腿分開,術者立于中間,持鏡者立于患者右側,另一助手立于左側。于臍下、左右腹直肌旁平臍穿刺10 mm Trocar,左鎖骨中線肋緣下穿刺5 mm Trocar。右腹直肌旁為觀察孔,臍下、左腹直肌旁為主操作孔。探查見肝臟質地軟,色澤正常,未見灶狀病變;胃、腸系膜、網膜未見種植灶;切開胃結腸韌帶(圖1),顯露胰腺頸、體、尾部,探查見腫瘤位于胰腺體部下緣,表面被膜光滑,約3 cm×3 cm大;胰腺組織輕度水腫,血供良好。膽囊表面局部與網膜粘連,膽囊壁無明顯水腫,膽總管直徑6 mm,膽囊管直徑3 mm。切開胰腺體部被膜,見腫塊生長起源于胰腺體部下緣實質,有明顯包膜,界清,用LigaSure于腫塊旁10 mm內胰腺組織中,自腫塊兩側由下向上緩慢游離(圖2),游離過程中未見胰管顯露,無意外血管出血。腫塊后方可見左腎靜脈,腫塊右后方見脾靜脈;完整切除腫塊(圖3、圖4)。術中快速病理提示:胰腺良性囊性病變,考慮胰腺假性囊腫,囊內壁未見上皮,囊內含膠凍組織。證實腫塊為良性,檢查胰腺創面無明顯胰液溢出(染血紗布無漂白現象),用醫用膠噴灑創面(圖5),檢查無明顯滲血。分離膽囊周圍粘連的網膜,顯露膽囊三角(圖6),明確三膽管解剖關系后,用2枚Hem-o-lok夾閉膽囊管及血管并離斷,順行完整切除膽囊。再次檢查胰腺體部下緣創面,無出血或胰液溢出,局部置入引流管,填入附近網膜。擴大臍下切口,取出胰腺腫塊及膽囊。
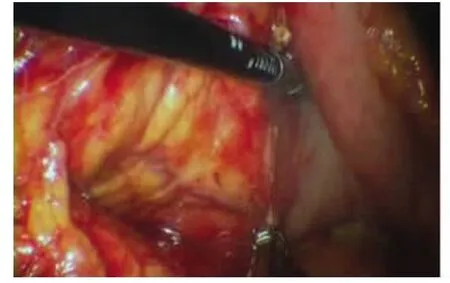
圖1 LigaSure解剖胃結腸韌帶,顯露胰腺
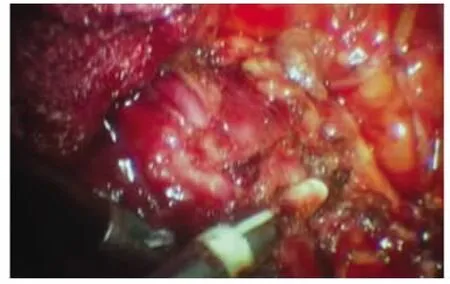
圖2 應用LigaSure分離

圖3 完整切除腫瘤
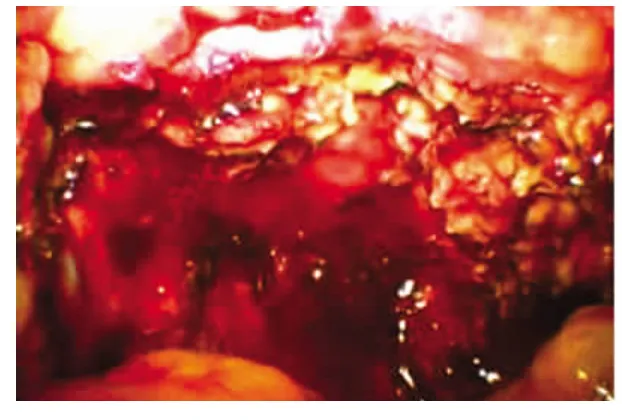
圖4 切除腫瘤后的胰腺創面
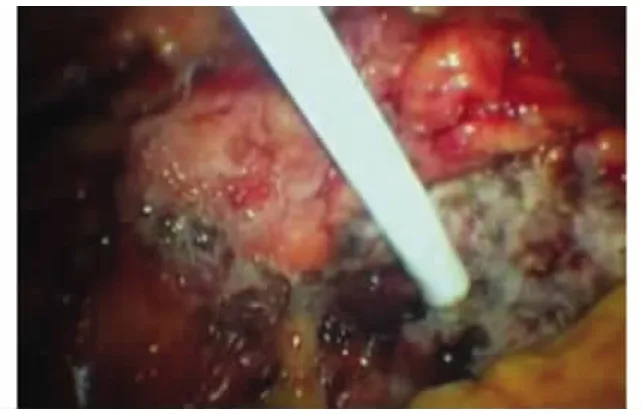
圖5 生物蛋白膠噴灑創面
圖6 LigaSure解剖膽囊三角
2 結果
手術時間150 min,術中出血量約20 ml,術中患者生命體征平穩,術后復查血淀粉酶正常,第2天開始進流質飲食,第3天拔除引流管,患者恢復良好,第6天出院,無并發癥發生。術后病理提示:(1)胰腺假性囊腫;(2)慢性膽囊炎伴膽固醇沉著癥。
3 討論
胰腺屬于腹膜后位器官,與脾血管、腸系膜血管及重要臟器毗鄰,手術難度較大,同時胰腺血供豐富,術中出血給腹腔鏡下精細分離、操作造成很大困難,同時術后胰漏發生率較高[1]。
3.1 術中應用LigaSure的優缺點 (1)有效止血、視野清晰。文獻報道[2-3],超聲刀在腹腔鏡胰腺腫瘤切除術中具有分離組織快、視野清晰、對周圍組織損傷小等優點,但稍大的血管切斷時不能徹底止血,可導致被迫中轉開腹,手術失敗。LigaSure血管閉合系統是應用實時反饋及智能主機技術,輸出高頻電能結合血管鉗口壓力使管壁熔合形成透明帶,產生永久性管腔閉合,可閉合直徑7 mm內的動、靜脈團,無需切開或剝離,無組織粘連焦痂,大大減少了胰腺手術中的出血,術野清晰。(2)可進行精細解剖。胰腺因特殊解剖特點,分支血管豐富,出血點較多,LigaSure止血方便,無需使用鈦夾、鎖扣夾等,操作方便,出血較少,可明顯節省術者精力。同時術野清晰,進行精細解剖分離,縮短了手術時間,降低了胰漏發生率[4-6]。(3)目前臨床使用局限、需大宗病例總結。近年,腹腔鏡胰腺手術多局限于晚期胰腺癌分期、囊腫引流等較簡單的手術,完全腹腔鏡胰腺腫瘤切除術相對較少。隨著操作技術的日益嫻熟及器械的逐漸改進,相關報道逐漸增多。劉榮等[7]應用LigaSure行保留脾臟的胰腺遠端切除術,手術時間120~360 min,平均 245 min,出血量 100~450 ml,平均 180 ml,術后住院 6~13 d,平均 7.8 d。
3.2 術中注意事項 此例患者胰腺體部腫塊與脾靜脈、左腎靜脈關系密切,手術存在一定難度,術中切除、分離腫塊均使用LigaSure,術野清晰,煙霧少,出血量僅30 ml;術后無胰漏發生,屬于較成功的手術病例。我們體會:(1)術中避免損傷脾靜脈是手術的關鍵,如發生脾靜脈損傷,則需中轉開腹行聯合脾切除術。分離腫塊過程中,多使用LigaSure銳性切割分離,避免過多地鈍性分離;分離至脾靜脈處,盡量于血管鞘外分離,LigaSure在切割過程中不產生熱量,無需擔心熱損傷血管造成遲發性出血。分離胰腺組織時,分離鉗稍提起胰腺包膜,沿腫塊旁10 mm內胰腺組織,自腫塊兩側由下向上緩慢電凝,聽到主機提示凝血成功時移開鉗,剪開透明膠凝帶;術中鉗夾或移動鉗出血時,可松開,重新鉗夾電凝出血點,至不出血。胰腺上緣及脾血管多有交通支,分離切割時避免大塊分離切割,可提高電凝效果,減少出血。(2)胰腺手術的常見術后并發癥為胰漏。文獻報道[8-10],腹腔鏡胰腺腫瘤切除術后胰漏發生率為11% ~16%,與開腹手術(5% ~23%)相近。術前影像學檢查提示腫塊與胰管關系不大,術中切除腫塊時未損傷胰管。處理胰腺創面時先用血染紗布擦拭創面檢查有無“漂白”現象,如血染紗布有白色液體著色,表明有胰漏存在。切除腫塊后,創面噴灑生物蛋白膠,形成保護膜,具有物理性封堵作用。筆者既往行腹腔鏡消化道穿孔修補術、腹腔鏡膽囊切除術中于穿孔及膽囊床部位噴射生物蛋白膠,效果較好。同時,通暢引流對預防胰漏具有較好作用,手術結束前,腫塊床內放置引流管,術后引流量<10 ml時拔除引流管。術后常規使用生長抑素,6 mg/24 h,維持48 h,復查血淀粉酶,如在正常范圍內則停藥。(3)文獻報道[1,3,10],直徑 <6 cm 的胰腺囊性腫瘤多為良性,對于胰體尾腫瘤的治療原則,如考慮良性腫瘤,可行LigaSure腫瘤剜除術;如為惡性,需行聯合脾臟的胰體尾切除術。如行腫瘤剜除術,術前需行MRCP等影像學檢查,了解腫塊與主胰管的關系[11-12]。本例患者術前行磁共振檢查,提示腫塊約3 cm×3 cm大,主胰管走行完整,與腫塊無明顯關系。根據上述特點,行單純腫塊切除術,術后病理亦提示為胰腺囊性良性病變。
綜上所述,腹腔鏡下應用LigaSure行胰體腫瘤切除術具有術野清晰、可精細解剖、術中出血少等優點,LigaSure可作為優先選擇的解剖分離工具,其使用方法尚待大宗病例的進一步總結[13]。術前正確判斷腫塊性質及周圍毗鄰關系,并結合熟練的腹腔鏡操作技能及圍手術期正確處理,腹腔鏡下應用LigaSure行胰體腫瘤切除術安全、可行。
[1]Kim SC,Park KT,Hwang JW,et al.Comparative analysis of clinical outcomes for laparoscopic distal pancreatic resection and open distal pancreatic resection at a single institution[J].Surg Endosc,2008,22(10):2261-2268.
[2]Nakamura Y,Uchida E,Aimoto T,et al.Clinical outcome of laparoscopic distal pancreatectomy[J].J Hepatobiliary Pancreat Surg,2009,16(1):35-41.
[3]Aly MY,Tsutsumi K,Nakamura M,et al.Comparative study of laparoscopic and open distal pancreatectomy[J].J Laparoendosc Adv Surg Tech A,2010,20(5):435-440.
[4]賀強,郎韌,韓東冬,等.腹腔鏡胰腺假性囊腫內引流及胰腺遠端切除的初步體會[J].肝膽外科雜志,2010,18(2):103-106.
[5]盧榜裕,陸文奇,蔡小勇,等.腹腔鏡胰十二指腸切除治療十二指腸乳頭癌一例報告[J].中國微創外科雜志,2003,3(3):197-199.
[6]丁向民,談景旺,錢建軍,等.腹腔鏡下保留脾臟的胰體尾切除術臨床應用:附5例報告[J].外科理論與實踐,2012,17(1):54-58.
[7]劉榮,趙國棟,胡明根,等.腹腔鏡胰體尾切除臨床應用附23例報告[J].軍醫進修學院學報,2011,32(2):103-105.
[8]吳碩東,范瑩,孔靜,等.經臍單一部位腹腔鏡胰體尾切除術的初步體會[J].中國微創外科雜志,2012,12(4):303-305.
[9]王偉軍,胡志前,周輝,等.手助腹腔鏡應用LigaSure行胰體尾切除術的臨床體會[J].肝膽胰外科雜志,2008,20(2):107-109.
[10]李強,全竹富,劉磊,等.改良腹腔鏡胰體尾切除術12例報告[J].腹腔鏡外科雜志,2012,17(3):192-195.
[11]Nakamura M,Nagayoshi Y,Kono H,et al.Lateral approach for laparoscopic splenic vessel-preserving distal pancreatectomy[J].Surgery,2011,150(2):326-331.
[12]Song KB,Kim SC,Park JB,et al.Single-center experience of laparoscopic left pancreatic resection in 359 consecutive patients:changing the surgical paradigm of left pancreatic resection[J].Surg Endosc,2011,25(10):3364-3372.
[13]Asbun HJ,Stauffer JA.Laparoscopic approach to distal and subtotal pancreatectomy:a clockwise technique[J].Surg Endosc,2011,25(8):2643-2649.

