烏司他丁聯合參附注射液對急性呼吸窘迫綜合征患者臨床觀察
林雪梅
(浙江省江山市人民醫院,浙江 江山 324100)
急性呼吸窘迫綜合征(ARDS)是指由于嚴重感染、休克等肺部或肺外原因引起的以肺泡毛細血管損傷為主要表現的臨床綜合征,為急性肺損傷(ALI)嚴重階段。近年來,急性肺損傷/急性呼吸窘迫綜合征(ALI/ARDS)的診治技術雖然取得了很大進步,但對臨床醫師而言,ALI/ARDS的救治仍然是一個挑戰。因為ARDS病死率仍然居高不下,其導致急性呼吸衰竭和多器官功能衰竭的機制尚不完全清楚,治療策略也仍需完善。筆者近年應用烏司他丁聯合參附注射液輔助治療ARDS,收到較好療效。現報告如下。
1 資料與方法
1.1 臨床資料 選擇2009年6月至2011年6月本院ICU收治的ARDS患者58例(所有患者診斷均符合1994年北美呼吸病-歐洲危重病學會專家聯席評審會議發表的ALI/ARDS診斷共識),其中男性31例,女性 27 例;年齡 46~83 歲,平均(66.57±20.17)歲;多發傷患者11例,重癥肺炎患者8例,急性胰腺炎患者2例,腸梗阻及腹腔感染患者6例,燒傷患者1例。隨機分為治療組和對照組各29例,兩組資料差異無統計學意義(P>0.05)。
1.2 治療方法 兩組患者均行原發病治療、器官營養支持及機械通氣等綜合治療。治療組同時給予烏司他丁20萬U入液靜滴,每8小時1次;參附注射液100 mL入液靜滴,每日1次。療程7 d。所有患者于治療前及治療后第8日行外周靜脈血T淋巴細胞亞群CD3+、CD4+、CD8+、NK 細胞百分率及超敏 C-反應蛋白(CRP)檢測。
1.3 觀察指標 治療前和治療后的CRP、T淋巴細胞亞群 CD3+、CD4+、CD8+和 NK 細胞百分率;治療前和治療后APACHEⅡ及Marshall評分;機械通氣時間、ICU住院時間和ICU病死率。
1.4 統計學處理 應用SPSS13.0統計軟件。計量資料以(±s)表示,采用χ2檢驗、t檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組機械通氣時間及ICU病死率比較 對照組死亡14例,ICU病死率48.28%;治療組死亡8例,ICU病死率為28.57%。由于樣本限制未作統計學分析。在存活患者中,治療組ICU住院時間(14.36±4.12)d、機械通氣時間(9.08±3.40)d,對照組則為(18.52±4.91)d和(12.86±4.25)d, 兩組差異均有統計學意義(P<0.05)。
2.2 兩組治療前后Marshall評分、APACHEⅡ評分及CRP比較 見表1。兩組APACHEⅡ評分、Marshall評分和CRP水平治療后均降低(P<0.05或0.01),治療組降低更明顯(P<0.05或0.01)。
表1 兩組治療前后Marshall評分、APACHEⅡ評分及CRP 的變化(±s)
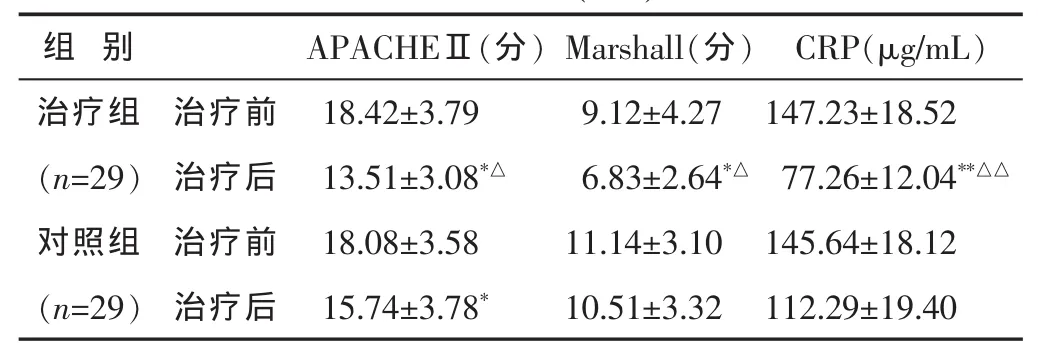
表1 兩組治療前后Marshall評分、APACHEⅡ評分及CRP 的變化(±s)
與本組治療前比較,*P<0.05,**P<0.01;與對照組治療后比較,△P<0.05,△△P<0.01。下同。
組 別APACHEⅡ(分)Marshall(分)CRP(μg/mL)治療組 治療前 147.23±18.52(n=29) 治療后 77.26±12.04**△△對照組 治療前 145.64±18.12 18.42±3.79 9.12±4.27 13.51±3.08*△ 6.83±2.64*△18.08±3.58 11.14±3.10(n=29) 治療后 112.29±19.40 15.74±3.78* 10.51±3.32
2.3 兩組治療前后NK細胞百分率及T淋巴細胞亞群比較 見表2。治療后對照組NK細胞百分率及T淋巴細胞亞群 CD3+、CD4+、CD4+/CD8+無明顯變化(P >0.05),治療組患者 CD3+、CD4+、CD4+/CD8+較治療前顯著增高(P<0.05),且與對照組治療后比較差異有統計學意義(P<0.05)。
表2 兩組治療前后NK細胞百分率及T淋巴細胞表型的變化(±s)
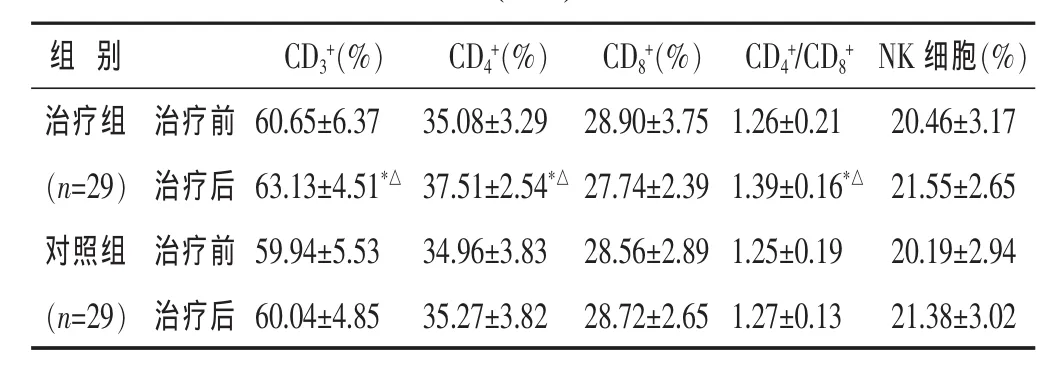
表2 兩組治療前后NK細胞百分率及T淋巴細胞表型的變化(±s)
組 別CD3+(%) CD4+(%) CD8+(%) CD4+/CD8+NK細胞(%)治療組 治療前20.46±3.17(n=29)治療后 21.55±2.65對照組 治療前 20.19±2.94 60.65±6.37 35.08±3.29 28.90±3.75 1.26±0.21 63.13±4.51*△ 37.51±2.54*△ 27.74±2.39 1.39±0.16*△59.94±5.53 34.96±3.83 28.56±2.89 1.25±0.19(n=29)治療后21.38±3.02 60.04±4.85 35.27±3.82 28.72±2.65 1.27±0.13
3 討論
ARDS是臨床常見危重癥,病死率高,近年來抗感染治療、營養支持技術、器官功能支持及機械通氣等技術雖然取得了較大進步,但ARDS患者死亡率仍居高不下。ARDS的病因各異,其共同的發病機理是肺泡-毛細血管的急性損傷。目前肺損傷的機制雖然未完全明了,但其為系統性炎癥反應綜合征一部分的認識已得到確認。目前認為,感染、創傷等原發疾病導致的全身炎癥反應是導致ARDS的根本病因,也最終影響ALI/ARDS預后和轉歸。因此,在原發病治療的基礎上,應用免疫調理治療策略,調整機體全身炎癥反應平衡,改善免疫功能,可望改善ARDS患者的預后。所以有效調控炎癥反應不但是治療ALI的重要手段,還是阻斷病情向 ARDS、MODS 發展的關鍵[1]。
烏司他丁是從新鮮人尿中提取的一種能抑制多種蛋白水解酶活力的糖蛋白,由143個氮基酸組成,具有很廣的抗酶譜,是一種內源性的抑制性抗炎物質,能夠抑制超氧化物過量產生,起到清除氧自由基作用,同時能夠阻滯體內炎癥介質釋放及提高機體的免疫功能,從而起到對臟器良好的保護作用。有文獻提示烏司他丁能夠緩解重癥膿毒癥患者的多種臨床癥狀,以達到降低病死率的目的[2]。據報告,烏司他丁能夠明顯抑制TNF-ɑ、NF-KB等炎癥因子的表達,從而起到減輕炎癥反應的作用[3]。參附注射液組方源自參附湯,功效為回陽救逆、扶陽固脫。參附注射液能降低促炎因子TNF-α、IL-6的水平,同時提高抗炎介質IL-10的水平,因此具有調節促炎介質和抗炎介質平衡的作用[4]。CRP為機體局部及全身炎癥反應的標志物,是臨床上常用的感染監測指標之一,CRP水平的高低可反應體內的炎癥程度。本觀察提示,治療組在烏司他丁聯合參附注射液治療后CRP明顯降低,效果優于對照組,提示烏司他丁聯合參附注射液治療可降低ARDS患者的炎癥反應程度。
T細胞對體液免疫和細胞免疫強度、類型均有重要的調節作用,T細胞亞群是人體內免疫系統最重要的細胞群,其免疫調節作用由CD8+細胞和CD4+細胞完成,其中CD8+細胞具有抑制抗體的合成、分泌及T細胞的增殖的作用,而CD4+細胞起到協調B細胞分化產生抗體作用,兩者的協調作用維持人體正常的免疫功能狀態。臨床上對T淋巴細胞亞群的監測有助于了解機體免疫狀況。有研究表明ALI/ARDS患者外周血CD3+、CD4+、CD8+及CD4+/CD8+比值較正常明顯降低[5],而經烏司他丁治療后均有明顯升高,提示烏司他丁治療ALI/ARDS患者可以改善T淋巴細胞亞群的分布,調節患者的免疫功能狀態,從而改善ALI/ARDS患者的預后作用。在本觀察中,治療前兩組患者NK細胞百分率、CD3+、CD4+及CD4+/CD8+均低于正常,對照組治療后無顯著變化,而治療組在烏司他丁聯合參附注射液治療后明顯增加,與對照組比較差異明顯,提示烏司他丁聯合參附注射液治療能夠調節ARDS患者T淋巴細胞亞群的分布,起到提高患者免疫功能的作用。
APACHEⅡ和Marshall評分都是監測危重病患者病情變化及評估預后的重要指標,分值越高,提示病情越重,預后越差。在本觀察中,兩組患者治療后APACHEⅡ評分和Marshall評分均較治療前均有降低,而經烏司他丁聯合參附注射液治療的患者APACHEⅡ和Marshall評分降低更為明顯;在所有存活患者中,治療組患者的ICU住院時間、機械通氣時間較照組短,提示烏司他丁聯合參附注射液可以改善ARDS患者的病情,改善器官功能。由于樣本數量的限制未作統計學處理。
綜上所述,應用烏司他丁聯合參附注射液治療ARDS患者可調節患者的免疫功能、減輕炎癥反應程度,從而起到縮短機械通氣時間及ICU住院時間。
[1]錢桂生.急性肺損傷和急性呼吸窘迫綜合征研究現狀與進展[J].解放軍醫學雜志,2009,34(4):371.
[2]邵義明,張良清,鄧烈華,等.烏司他丁對全身炎癥反應綜合征的治療作用[J].中國危重病急救醫學,2005,17(4):228-230.
[3]劉青,張思森,張延軍,等.烏司他丁對急性肺損傷患者血清 TNF-α、NF-KB 的影響[J].醫藥論壇雜志,2011,32(20):150-151.
[4]張寧,邱澤亮,葉一萍,等.參附注射液對嚴重膿毒癥患者炎癥細胞因子和預后的影響[J].中華中醫藥學刊,2011,29(3):525-527.
[5]苑建房.烏司他丁對急性肺損傷患者T淋巴細胞免疫功能的影響[J].河北醫藥,2012,34(9):1313-1314.

