超聲引導粗針活檢在觸診陰性乳腺腫瘤診斷中的臨床意義
姚秀蕾 肇 毅 姚志勇 王 水▲
1.南京醫科大學附屬明基醫院超聲診斷科,江蘇南京 210024;2.南京醫科大學第一附屬醫院普外科,江蘇南京 210029
影像技術的不斷進步使得直徑<2 cm的乳腺癌的發現率不斷提高,但由于腫塊小,通常在B超顯示下缺乏明顯的腫瘤特征,尤其是位于乳頭、乳暈區及比較豐滿的乳腺后方腫塊,臨床較難觸及,易于忽視或誤診,是女性健康的潛在威脅,如何早期發現及準確診斷,是進一步改善早期乳腺癌患者預后的關鍵[1-3]。在此,筆者選擇2008年1月~2010年12月間因健康體檢、乳腺脹痛不適或乳頭溢液來我院就診,臨床觸診未發現腫塊,B超下疑似乳腺癌的患者中,采用B型超聲確定腫塊部位后,在超聲引導下行粗針穿刺活檢技術(ultrasound guide core-needle biopsy,USCNB),鑒別腫塊的良惡性后,與術后治療和隨訪結果做一比較,回顧性分析對直徑<2 cm的疑似乳腺癌的腫塊行USCNB以明確診斷的實用價值。現將結果報道如下:
1 資料與方法
1.1 一般資料
選擇2008年1月1日~2010年12月31日間在南京醫科大學附屬明基醫院及附屬江蘇省人民醫院住院的,因超聲檢查懷疑惡性,但缺乏病理學依據的疑似Ⅰ期乳腺癌患者216例,共245個病灶行USCNB和手術切除活檢。患者年齡28~74歲,平均46.73歲,其中有乳腺癌家族史23例;腫塊單發者173例,并發良性腫塊者38例;為多發惡性腫塊者5例;惡性腫塊位于左乳120例,右乳96例;其中外上象限76例,外下象限49例,內下象限35例,內上象限31例,乳暈區22例,多發腫塊位于不同象限者3例。
1.2 儀器與材料
Toshiba Xario SSA-660A彩超儀(探頭頻率 7.5~14 MHz),美國Bard公司產Magnum活檢槍,16G Tru Cut活檢針。無菌紗布、0.5%碘伏溶液及10%甲醛溶液。
1.3 USCNB操作方法
患者仰臥位,充分暴露乳房,碘伏溶液常規消毒皮膚、鋪巾,無菌手套包裹探頭,超聲檢查發現病灶并定位,1%利多卡因行局部浸潤麻醉,腫塊經超聲定位,橫切面上,明確穿刺針在腫塊內,在助手推壓下穿刺3~5針,平均3.23針,操作結束后壓迫瘤區10 min。將切下的組織切開后,部分送快速病理,部分放入10%甲醛溶液中固定待常規病理檢查。見圖1。
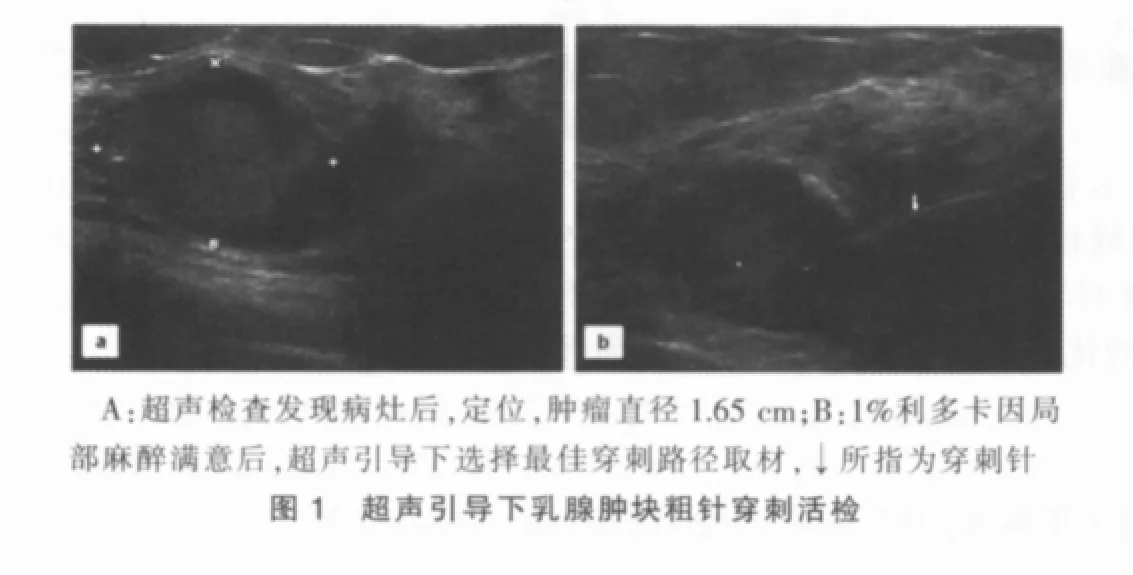
1.4 觀察指標
本研究根據腫塊大小設立不同的觀察組,其中腫塊直徑< 0.5 cm 者 37例,0.5~1.0 cm 者 58例,1.1~1.5 cm 者 56例,1.6~2.0 cm者94例。比較USCNB對不同大小病灶的取材成功率、病理診斷和手術后標本的病理診斷符合率,診斷準確率和腫塊大小的關系。
1.5 統計學方法
采用統計軟件SPSS 17.0對實驗數據進行分析,平均資料數據以均數±標準差(±s)表示,計數資料以率表示,采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 超聲圖像表現結果
216例患者共取得245個病灶,直徑0.4~2.0 cm,平均1.35 cm,其中腫塊形態欠規整者83例,邊界不清者57例,腫塊內呈實性低回聲者62例,混合性回聲者18例,中高回聲者40例,縱橫比>1者21例,內見微鈣化者22例,內見血流顯示者128例。
2.2 USCNB與手術切除活檢病理結果比較
245個病灶中經USCNB取材成功206例,共231個病灶,成功率為94.3%(231/245),USCNB病理診斷浸潤性導管癌132例,其中6例手術切除活檢病理診斷為浸潤性導管癌合并浸潤性小葉癌;另有3例合并其他病變,其中合并粘液癌1例,囊性增生2例;USCNB病理診斷為浸潤性小葉癌41例,術后常規發現并發其他病變的2例;經USCNB病理診斷為乳腺癌11例,手術后病理確診為浸潤性導管癌10例,另1例為小葉原位癌。1例USCNB診斷乳腺癌合并炎性病變,術后診斷為髓樣癌;1例經USCNB證實為彌漫性大B細胞淋巴瘤;6例USCNB病理診斷為纖維腺瘤樣增生及3例為囊性增生病例中,手術后病理各有1例為纖維腺瘤及乳腺導管擴張合并炎癥;7例因取材不滿意僅對細胞成分進行了描述性診斷,術后病理確診為浸潤性導管癌4例,浸潤性小葉癌2例,黏液癌1例;4例導管上皮內瘤變患者術后病理診斷為導管原位癌2例,導管內癌合并微浸潤2例。誤診及未明確診斷共11例,均發生在直徑<0.5 cm的腫瘤患者,與直徑>0.5 cm腫塊組比較,診斷準確率差異有統計學意義(P<0.05),但所有USCNB病例與外科術后常規病理比較,在診斷的準確率方面,差異無統計學意義(P>0.05)。見表1。
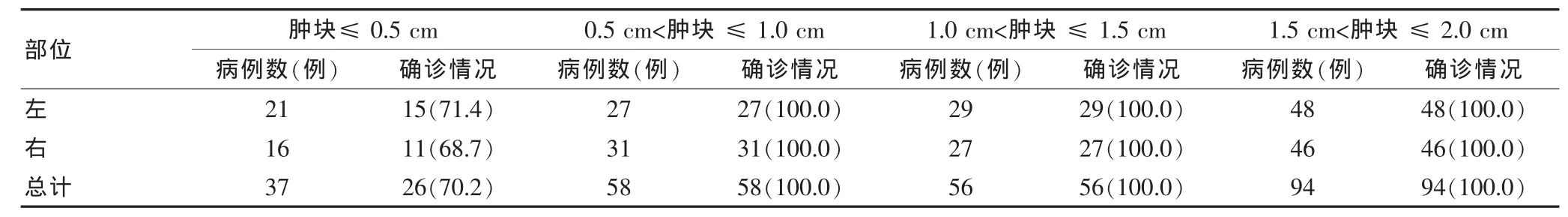
表1 腫塊直徑對穿刺腫塊確診率的影響[n(%)]
2.3 USCNB對不可觸及的乳腺腫瘤診斷的敏感性及特異性
216例患者中215例接受手術治療,切除惡性者乳腺部分包括針道,術后病理檢查均無針道播散(0/197)。結果中有7例描述性診斷、11例定性診斷,其余病例均得到明確的組織病理學診斷。USCNB與手術切除病理結果一致的病例為91.7%(188/206),在惡性病變中,USCNB診斷準確率為94.4%(186/197),與柳劍英等[2]報道的結果相近。以手術切除病理結果為標準,USCNB可疑惡性為陽性標準,USCNB的敏感性為 87.0%(188/216),特異性為 91.2%(197/216)。因USCNB出現誤診4例,無長期延誤治療者;因穿刺確診后,手術時間平均為(1.82±0.17)h,與未能確診的病例平均手術時間(2.37±0.33)h相比,明顯縮短(P<0.05);因穿刺確診改變手術方式及麻醉方式的有24例,患者總受益率為95.3%(206/216)。
3 討論
對于疑似惡性的乳腺腫塊,術前定位的方法很多,然而,有22%~30%惡性病灶僅能通過超聲發現[4]。因此,超聲檢查作為乳腺疾病的常規檢查手段,其臨床應用有著不可替代的優越性,尤其是近年來超聲光散射成像技術、超聲造影、彩色多普勒血流顯像等技術的應用[5],使得直徑<1 cm的腫塊在檢查時多可發現及鑒別,但大多數情況下定性診斷仍有困難,USCNB可以直接獲取病變組織標本,得到確定的病理診斷[6],為確定麻醉及手術方式及后繼治療方案提供依據,有助于手術過程中準確地找到病灶并切除,縮短手術中等待時間[1,6-9],而且操作難度不大,費用相對低廉[7-9],又能避免乳腺良性病變手術活檢對女性形體的損害[1,7-10],滿足女性尤其是年輕女性對形體美的追求。
盡管USCNB的應用較手術切除活檢有上述諸多優勢,但多種因素影響這種活檢方式的結果判定。其中最值得臨床上關注的是USCNB用于乳腺癌的診斷有一定的低估率[1-2,11-13],Shin 等[12]總結的低估率在 13%~30%。有學者認為,USCNB組織學低估與腫塊大小及病理類型有關[1-2,11-13],Plantade等[13]對2 233例乳腺腫塊的活檢研究顯示,病變的組織學低估率與患者年齡和腫塊大小相關,當年齡<50歲及腫塊直徑>1 cm時,組織學低估率增高。本研究中的病灶最小直徑為4 mm,在超聲引導下能清晰顯示腫塊,取材可獲得充足的病理學診斷,但存在著需較多的穿刺次數和取材不能明確診斷的可能性;在筆者的研究中卻發現直徑>0.5 cm的腫塊較少出現組織學低估。本研究中,4例出現組織學低估的腫塊直徑均<0.5 cm,USCNB結果為導管上皮內瘤變,術后病理結果上升為導管原位癌及導管內癌合并微浸潤。 在其他一些研究中也有相近的結果[1-2,11,14]:上皮內瘤變,原位癌和早期浸潤癌的CNB診斷正確率較低。這與Plantade等[13]認為直徑>1 cm腫塊的低估率升高不符,筆者認為其組織學低估與腫塊直徑小、活檢針不易捕捉有關,而東方女性的乳腺密度高,體積小,對操作者影響小,腫塊大有利于操作。
也有研究表明,活檢的次數影響病理組織學結果[3,6,8]。Tamaki等[6]認為穿刺4次取得的標本和手術取得的標本,其病理組織學檢查結果能夠100%吻合。Bolivar等[3]報道USCNB行 1~4針的陽性診斷率分別為 73.5%、88.0%、94.0%和97.5%,建議每例病灶不得少于3針。本研究中每例病灶在不同方向取材3~5針,成功率達95.0%以上,均得到肯定的病理診斷。筆者的經驗是腫塊經超聲定位時,在橫切面上要明確穿刺針在腫塊內中心位置,尤其是直徑小的腫塊行第1針活檢時。如取材完整,3針所取標本即能獲得充足的病理學診斷。
考慮到USCNB存在一定的組織學低估率及上皮易位、假陰性率[7,15-16]等情況,在本組研究中,還是注意穿刺部位應在考慮手術切除的范圍內以避免針道種植轉移的危險。對USCNB未能確診及診斷為非典型增生或原位癌的病例,進一步作手術活檢。術后對良性病例進行短期的密切隨訪,筆者要求患者2年內門診隨訪復查,把握患者的疾病進展及轉歸,確保無誤診誤治患者。只有結合患者病情,操作者充分把握USCNB的優越性和不足之處,積極學習本學科的先進技術,注意不同檢查手段的優勢互補,才能使USCNB在超聲可顯示的乳腺隱匿性病灶的診療中充分發揮優勢,進一步提高乳腺疾病超聲診斷水平。
[1]Liu GY,Chen CM,Hu Z,et al.Stereotactic biopsy for non-palpable breast lesions:evaluation and choice of minimal invasive and excisional biopsy [J].Zhonghua Wai Ke Za Zhi,2006,44(19):1322-1324.
[2]柳劍英,張武,鄭杰,等.乳腺腫物超聲引導粗針活檢組織學診斷準確性探討[J].中國超聲醫學雜志,2004,20(10):737-741.
[3]Bolivar AV,Alonso BP,Garcia EO,et al.Ultrasound-guided core needle biopsy of non-palpable breast lesions:a prospective analysis in 204 cases[J].Acta Radiol,2005,46(7):690-695.
[4]Chiou SY,Chou YH,Chiou HJ,et al.Sonographic features of nonpalpable breast cancer:a study based on ultrasound-guided wire-localized surgical biopsies [J].Ultrasound Med Biol,2006,32(9):1299-1306.
[5]崔可飛,秦石成,賀曉.超聲螢火蟲成像技術顯示乳腺微小鈣化灶的價值[J].中國臨床醫學影像雜志,2011,22(2):89-91.
[6]Tamaki K,Sasano H,Ishida T,et al.Comparison of core needle biopsy(CNB)and surgical specimens for accurate preoperative evaluation of ER,PgR and HER2 status of breast cancer patients [J].Cancer Sci,2010,101(9):2074-2079.
[7]Usami S,Noriya T,Kasajima A,et al.Pathological aspects of core needle biopsy for non-palpable breast lesions [J].Breast Cancer,2005,12(4):272-278.
[8]Gruber R,Bernt R,Helbich TH.Cost-effectiveness of percutaneous core needle breast biopsy(CNBB)versus open surgical biopsy(OSB)of nonpalpable breast lesions:metaanalysis and cost evaluation for German-speaking countries[J].Rofo,2008,180(2):134-142.
[9]李小蘭.B超引導粗針穿刺乳腺腫塊活檢60例報告[J].中國醫藥導報,2010,7(6):82-83.
[10]Chala L,Endo E,Kim S,et al.Gray-scale sonography of solid breast masses:diagnosis of probably benign masses and reduction of the number of biopsies[J].J Clin Ultrasound,2007,35(1):9-19.
[11]Dillon MF,Maguire AA,McDermott EW,et al.Needle core biopsy characteristics identify patients at risk of compromised margins in breast conservation surgery[J].Mod Pathol,2008,21(1):39-45.
[12]Shin S,Schneider HB,Cole JR,et al.Follow-up recommendations for benign breast biopsies[J].Breast J,2006,12(5):413-417.
[13]Plantade R,Gerard F,Harnmou JC.Management of non-malignant papillary lesions diagnosed on percutaneous biopsy [J].J Radiol,2006,87(3):299-305.
[14]Leikola J,Heikkil P,Pamilo M,et al.Predicting invasion in patients with DCIS in the preoperative percutaneous biopsy [J].Acta oncologica,2007,46(6):798-802.
[15]Nagi C,Bleiweiss I,Jaffer S.Epithelial displacement in breast lesions:apapillary phenomenon [J].Arch Pathol Lab Med,2005,129(11):1465-1469.
[16]沈婷婷,彭麗春,孫培.超聲引導下穿刺活檢對乳腺癌診斷的價值[J].上海醫學影像,2009,18(2):167-168.

