妊娠晚期孕婦抑郁情況及影響因素*
利 民,周彩峰,周志南,謝俊房
鄭州大學(xué)第三附屬醫(yī)院護(hù)理部 鄭州 450052
隨著現(xiàn)代醫(yī)學(xué)模式由生物-醫(yī)學(xué)模式轉(zhuǎn)變?yōu)樯?心理-社會(huì)-醫(yī)學(xué)模式,人們開(kāi)始關(guān)注社會(huì)心理方面對(duì)健康的影響。世界衛(wèi)生組織預(yù)測(cè)到2020年抑郁將成為人類(lèi)致殘的第二大疾病。而大多數(shù)女性要經(jīng)歷妊娠期,妊娠是一種應(yīng)激性生活事件,可引起孕婦心理應(yīng)激反應(yīng),抑郁是妊娠期常見(jiàn)的心理反應(yīng)。現(xiàn)在國(guó)內(nèi)外的文獻(xiàn)多關(guān)注于產(chǎn)后抑郁,研究[1-2]表明產(chǎn)前抑郁對(duì)產(chǎn)后抑郁具有指示性。另有文獻(xiàn)[3]表明睡眠障礙是抑郁癥發(fā)病早期最常見(jiàn)的臨床癥狀之一。周俊英等[4]的研究表明伴有抑郁癥狀的孕婦主、客觀睡眠質(zhì)量均差,這將對(duì)新生兒睡眠有不利影響。而且國(guó)外的文獻(xiàn)[5-7]顯示產(chǎn)婦在不良的心理狀態(tài)下可導(dǎo)致產(chǎn)科并發(fā)癥、不良的圍產(chǎn)結(jié)局,對(duì)嬰幼兒發(fā)育產(chǎn)生不良影響。該研究通過(guò)對(duì)妊娠晚期抑郁情況的調(diào)查,分析妊娠期抑郁的相關(guān)因素,為及時(shí)對(duì)孕婦實(shí)施干預(yù)提供依據(jù)。
1 對(duì)象與方法
1.1調(diào)查對(duì)象2012年7月至8月,調(diào)查在鄭州大學(xué)第三附屬醫(yī)院就診的孕28~39周的婦女,排除妊娠合并癥、并發(fā)癥及既往有內(nèi)科或精神病史者,共235人參與,回收有效問(wèn)卷222份,有效回收率94.5%。222例孕婦年齡19~41(27.9±4.2)歲;文化程度:初中及以下55人(24.8%),高中及大專(zhuān)100人(45.0%),本科及以上67人(30.2%)。
1.2調(diào)查方法以愛(ài)丁堡產(chǎn)后抑郁量表(Edinburgh postnatal depression,EPDS)為評(píng)價(jià)指標(biāo),輔以社會(huì)支持評(píng)定量表(social support rating scale,SSRS)和自行設(shè)計(jì)的一般情況問(wèn)卷進(jìn)行調(diào)查。EPDS共10個(gè)條目,總分30分,總分≥13分提示患者有不同程度抑郁,為篩查陽(yáng)性。SSRS包括客觀支持、主觀支持和支持利用度3個(gè)維度,SSRS得分<20分為較低支持,20~30分為中等支持,>30分為高度支持[8]。一般情況問(wèn)卷為自行設(shè)計(jì)問(wèn)卷,主要包括孕婦的孕周、年齡、文化程度、流產(chǎn)史、不孕史等。由研究人員及1名經(jīng)過(guò)培訓(xùn)的研究助手在孕婦產(chǎn)前檢查時(shí)與孕婦交談,征得孕婦及家屬同意后,由孕婦本人自行填寫(xiě)。
1.3統(tǒng)計(jì)學(xué)處理采用SPSS 17.0 進(jìn)行分析,應(yīng)用logistic回歸模型分析產(chǎn)前抑郁的影響因素,檢驗(yàn)水準(zhǔn)α=0.05。
2 結(jié)果
2.1孕婦產(chǎn)前抑郁情況222例孕婦中66例EPDS總分≥13分,產(chǎn)前抑郁心境檢出率為29.7%。
2.2不同社會(huì)支持對(duì)產(chǎn)前抑郁的影響調(diào)查中沒(méi)有孕婦的社會(huì)支持<20分;中等社會(huì)支持的孕婦10人,有抑郁癥狀7人(70.0%);高度社會(huì)支持的孕婦212人,有抑郁癥狀59人(27.8%)。
2.3產(chǎn)前抑郁影響因素的logistic回歸分析將產(chǎn)婦的年齡、文化程度、產(chǎn)次、有無(wú)不孕史、有無(wú)流產(chǎn)史、家庭月收入、是否擔(dān)心自己分娩安全、是否擔(dān)心胎兒分娩安全、是否擔(dān)心胎兒健康、是否害怕分娩疼痛、是否擔(dān)心嬰兒喂養(yǎng)、社會(huì)支持、是否上孕婦學(xué)校、性別期望、夫妻關(guān)系、婆媳關(guān)系、公婆是否支持、有無(wú)工作18個(gè)因素進(jìn)行逐步logistic回歸分析,賦值表見(jiàn)表1,分析結(jié)果見(jiàn)表2。中等社會(huì)支持、有不孕史、性別期望高為危險(xiǎn)因素,婆媳關(guān)系好、上過(guò)孕婦學(xué)校、家庭月收入高為保護(hù)性因素。

表1 因素賦值表
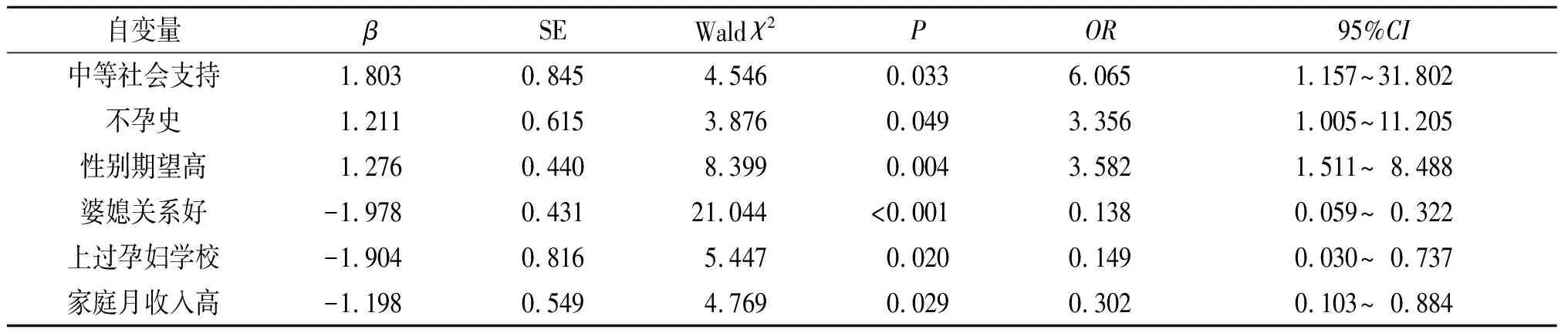
表2 妊娠晚期孕婦抑郁影響因素的logistic回歸分析結(jié)果
3 討論
近年來(lái),圍產(chǎn)期精神障礙受到醫(yī)學(xué)界的重視,從流行病學(xué)調(diào)查到診斷與治療的研究日趨增多。但目前對(duì)孕產(chǎn)婦抑郁狀態(tài)的研究大多是關(guān)于產(chǎn)后抑郁的。有文獻(xiàn)[9]報(bào)道,產(chǎn)前抑郁心境的發(fā)生率并不比產(chǎn)后低。付文君等[10]調(diào)查發(fā)現(xiàn)河南地區(qū)孕婦產(chǎn)后抑郁的檢出率為8.81%。由于研究設(shè)計(jì)、研究時(shí)間、研究工具與標(biāo)準(zhǔn)、篩查量表、樣本大小、文化背景等的差異,學(xué)者關(guān)于產(chǎn)前抑郁發(fā)生率的報(bào)告不盡相同。Ryan等[11]通過(guò)循證醫(yī)學(xué)的方法對(duì)1989年至2004年有關(guān)產(chǎn)前抑郁的文獻(xiàn)進(jìn)行研究發(fā)現(xiàn),EPDS是篩查產(chǎn)前抑郁的有效量表,篩查出的產(chǎn)前抑郁發(fā)生率為20%。該研究中產(chǎn)前抑郁心境檢出率為29.7%,與國(guó)內(nèi)黃健等[12]對(duì)妊娠晚期孕婦的抑郁心境的檢出率為28%相符。
Logistic回歸分析顯示中等社會(huì)支持、有不孕史、性別期望高為危險(xiǎn)因素。良好的社會(huì)支持利于孕婦的心理健康,藍(lán)海英等[13]認(rèn)為充分的社會(huì)支持可有助于孕婦獲得知識(shí)、提高自信、減緩壓力。社會(huì)支持對(duì)孕婦的身心健康有保護(hù)作用,一定程度上提高了孕婦對(duì)妊娠應(yīng)激事件的應(yīng)對(duì)能力,從而維護(hù)了孕婦的身心健康,減少了抑郁的發(fā)生。在中國(guó)生育被視為人生中頭等大事,傳統(tǒng)觀念和社會(huì)習(xí)俗給不孕婦女造成巨大的心理壓力,曾有不孕史的孕婦在妊娠過(guò)程中會(huì)更加擔(dān)心腹中胎兒的安全和健康,一部分通過(guò)輔助生殖技術(shù)的孕婦也可能背負(fù)著經(jīng)濟(jì)方面的壓力,多重壓力下發(fā)生抑郁的可能性也較高。由于我國(guó)的社會(huì)風(fēng)俗和計(jì)劃生育政策,很多家庭對(duì)孩子性別期望很高,這無(wú)形中使孕婦在妊娠過(guò)程中可能承受著巨大的心理壓力,使她們過(guò)多焦慮而易于產(chǎn)生抑郁。
婆媳關(guān)系好、上過(guò)孕婦學(xué)校、家庭月收入高為保護(hù)性因素。國(guó)內(nèi)胡娟等[14]的研究顯示,長(zhǎng)輩關(guān)系與產(chǎn)前抑郁的發(fā)生相關(guān),與長(zhǎng)輩關(guān)系好的孕婦產(chǎn)前抑郁發(fā)生率低。在中國(guó)大多由婆婆照顧孕婦,因此婆媳關(guān)系成為影響孕婦情緒的重要因素。婆婆可以通過(guò)自己經(jīng)歷幫助孕婦了解一些妊娠中的反應(yīng),教孕婦一些知識(shí),指導(dǎo)孕婦如何對(duì)待妊娠中出現(xiàn)的問(wèn)題,緩解焦慮情緒。上過(guò)孕婦學(xué)校的孕婦通過(guò)學(xué)習(xí)可以獲取更多的知識(shí),也可通過(guò)與其他孕婦的交流獲得更多的社會(huì)支持,正確對(duì)待分娩這一自然的生理過(guò)程,對(duì)改善妊娠期心理應(yīng)激有一定幫助,不易產(chǎn)生抑郁等負(fù)性情緒。家庭收入是社會(huì)支持中的客觀支持,在我國(guó)生育孩子對(duì)于家庭而言也是比較大的經(jīng)濟(jì)支出,家庭收入高可以幫助孕婦減輕很多生活負(fù)擔(dān)。因此,建議廣大醫(yī)護(hù)人員重視孕婦的產(chǎn)前抑郁傾向,開(kāi)展孕期相關(guān)知識(shí)的培訓(xùn),并鼓勵(lì)丈夫及家屬多關(guān)心孕婦,給予更多的社會(huì)支持,使孕婦正確對(duì)待分娩這一自然的生理過(guò)程,減少產(chǎn)前抑郁的發(fā)生。
[1]廖妮虹,陳艷,陳秀甜,等.產(chǎn)前抑郁與產(chǎn)后抑郁相關(guān)性研究[J].吉林醫(yī)學(xué),2012,33(4):713
[2]Coelho HF,Murray L,Royal-Lawson M,et al.Antenatal anxiety disorder as a predictor of postnatal depression:a longitudinal study[J].J Affect Disord,2011,129(1/3):348
[3]張朝輝,張亞林,穆俊林,等.抑郁癥患者睡眠多導(dǎo)圖分析[J].鄭州大學(xué)學(xué)報(bào):醫(yī)學(xué)版,2009,44(4):778
[4]周俊英,陶媛,李力,等.伴有抑郁癥狀孕婦睡眠質(zhì)量分析[J].第三軍醫(yī)大學(xué)學(xué)報(bào),2010,32(5):471
[5]Brandon AR,Trivedi MH,Hynan LS,et al.Prenatal depression in women hospitalized for obstetric risk[J].J Clin Psychiatry,2008,69(4):635
[6]Diego MA,F(xiàn)ield T,Hernandez-Reif M,et al.Prenatal depression restricts fetal growth[J].Early Hum Dev,2009,85(1):65
[7]Deave T,Heron J,Evans J,et al.The impact of maternal depression in pregnancy on early child development[J].BJOG,2008,115(8):1043
[8]汪向東,王希林,馬弘.心理衛(wèi)生評(píng)定量表手冊(cè)[M].北京:中國(guó)心理衛(wèi)生雜志社,1999:127
[9]胡娟,王玉瓊.成都市孕產(chǎn)婦產(chǎn)前抑郁與產(chǎn)后抑郁關(guān)系的研究[J].中華護(hù)理雜志,2009,44(11):984
[10]付文君,周彩峰,張媛園,等.中日產(chǎn)婦產(chǎn)后抑郁情況調(diào)查及影響因素分析[J].中國(guó)實(shí)用護(hù)理雜志,2011,27(25A):50
[11]Ryan D,Milis I,Misri N.Depression during pregnancy[J].Can Fam Physician,2005,51:1087
[12]黃健,朱付凡,劉破資,等.長(zhǎng)沙地區(qū)正常初產(chǎn)婦妊娠晚期抑郁心境的相關(guān)心理社會(huì)因素與剖宮產(chǎn)分娩方式的初步研究[J].中國(guó)臨床心理學(xué)雜志,2006,14(5):504
[13]藍(lán)海英,沈有高,洪濱.孕中晚期抑郁水平及影響因素的調(diào)查[J].中國(guó)婦幼保健,2008,23(11):1562
[14]胡娟,王玉瓊.產(chǎn)前產(chǎn)后抑郁的相關(guān)危險(xiǎn)因素研究[J].護(hù)理研究,2010,24(3C):765

