頑固性心力衰竭64 例治療體會
司小東
(古交市中心醫院,山西 古交 030200)
心力衰竭是心臟病發展的終末階段,臨床表現為心腔擴大,心肌收縮力減弱,心功能進行性下降,生活質量逐漸惡化。其患病率和死亡率呈增長趨勢,特別是心功能Ⅲ~Ⅳ級的頑固性心力衰竭患者,愈后極差。目前已知治療心力衰竭必須先去除潴留的體液,然后給予常規洋地黃、轉換酶抑制劑等進行治療,在心功能好轉的基礎上即心功能分級為Ⅲ級以下時給予β 受體阻滯劑治療。大量臨床試驗研究已證明β 受體阻滯劑不僅能改善心功能,而且能防止心室擴大,逆轉心室重構,改變心力衰竭的病程和預后。但β 受體阻滯劑在治療頑固性心力衰竭的同時也明顯降低血壓及減慢心率,加重心力衰竭,故必須在常規治療后心功能好轉的基礎上使用。古交市中心醫院心內科在常規應用洋地黃、呋塞米、轉換酶抑制劑治療心力衰竭無效,且加大呋塞米劑量也無效時,將呋塞米改為托拉塞米進行利尿治療,待心功能改善后加用小劑量β 受體阻滯劑維持治療,較果較好,現報道如下。
1 臨床資料
1.1 一般資料
本組共64 例,平均年齡41 ~85 歲。觀察組32例,男性20 例,女性12 例;冠心病9 例,高血壓及心臟病11 例,肺源性心臟病6 例,風濕性心臟病5 例,擴張性心臟病1 例,其中合并不同程度的腎功能不全者6例。對照組32 例,男性22 例,女性10 例;冠心病10例,高血壓及心臟病13 例,肺源性心臟病3 例,風濕性心臟病5 例,擴張性心臟病1 例,其中合并不同程度的腎功能不全者5 例。所有患者均有顯著的浮腫和端坐呼吸表現。根據美國紐約心臟病學會心功能分級,患者心功能均為Ⅲ~Ⅳ級。
1.2 治療方法
所有患者在治療原發病的基礎上,常規使用血管緊張素轉化酶抑制、去乙酰毛花苷、呋塞米、安體舒通、硝酸甘油、硝普鈉等藥物治療仍不能平臥,且全身浮腫,尿量<20 mL/h時,對照組繼續加大呋塞米劑量至40 ~80 mg/d;觀察組則改呋塞米為托拉塞米20 mg靜脈推注,2 次/d,心功能改善達到Ⅲ級以下時加用β 受體阻滯劑6.25 mg,3 次/d,口服。觀察新給藥方案2 ~3 周后的心率、呼吸困難程度、尿量、全身浮腫情況、血氧飽和度情況,監測體重、血壓、電解質和腎功能。
1.3 療效判定
顯效:心悸、氣促等癥狀顯著緩解,水腫消退,各項檢查明顯改善,心功能改善Ⅱ級以上;有效:心悸、氣促等癥狀緩解,水腫部分消退,各項檢查有所改善,心功能改善Ⅰ級以上;無效:臨床癥狀、體征及各項檢查無明顯好轉或心功能無明顯改善。
1.4 統計學方法
組間率的比較采用χ2檢驗,P <0.05為差異有統計學意義。
2 結果
治療后患者的心率、呼吸頻率及血氧飽和度均有明顯改善,觀察組總有效率為87.5%,明顯高于對照組71.9%,差異有統計學意義(P <0.05)。見表1。
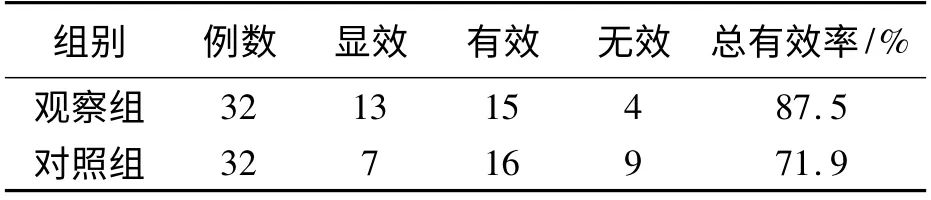
表1 64 例患者治療前后的各項觀察指標比較 例
3 結論
頑固性心力衰竭是指癥狀持續且對各種治療反差的充血性心力衰竭[1]。是臨床ICU 常見疾病。患者預后差,迄今為止無十分有效的治療方法。目前已知慢性心力衰竭已從過去的短期血流動力學/藥理學治療轉變為長期的、修復性的策略,治療目標不僅僅是改善癥狀、提高生活質量,更重要的是針對心肌重構的機制,防止和延緩心肌重構的發展,從而降低心力衰竭的病死率和住院率[2]。頑固性心力衰竭的治療首先是去除或緩解基本病因,有體液潴留證據或原先有過體液潴留者,均應給予可以控制體液潴留的呋塞米治療。目前認為,合理使用呋塞米等利尿劑是有效治療心力衰竭的基礎。但隨著心力衰竭的進展,腸管水腫或小腸低灌注,藥物吸收延遲,加之由于腎血流和腎功能低灌注,藥物運轉受限,因而當心力衰竭惡化,尤其在出現頑固性心力衰竭時,常需加大呋塞米劑量。但最終出現給予大劑量的呋塞米也無療效,此現象稱為呋塞米抵抗。此時可改為使用托拉塞米治療。托拉塞米通過在髓袢升支粗段抑制K+、Na+、Cl-的重吸收,還可以通過抑制遠曲小管漿中醛固酮與受體結合,促進保鉀排鈉的效應,起到雙重的利尿作用,來減輕心臟的前負荷,同時還抑制前列腺素分解酶活性,增加血漿中前列腺素(PGE3)和前列腺(PGI3)濃度,拮抗血栓素(TXA2)和血栓素(TXB2)的縮血管作用,并有輕微的抗醛固酮作用,抑制醛固酮分泌,拮抗醛固酮受體,減少鉀丟失,預防心肌重塑,比呋塞米更有利于心力衰竭患者心功能的糾正。但托拉塞米不能用作單一治療,應與ACEI 和β 受體阻滯劑聯合并維持應用,待心功能改善后,即心功能分級為Ⅲ級以下時,加用小劑量的β 受體阻滯劑。β 受體阻滯劑治療慢性心力衰竭時可使[3]:a)上調心肌的β 受體密度,恢復β 受體對正性肌力藥物的敏感性,改善心功能;b)減少兒茶酚胺介導的心肌重構,保護心功能;c)抑制交感神經活性,降低心率,減少心肌氧耗,改善心肌灌注和心肌缺血;d)降低潛在性致命心律失常的發生;e)改善心肌的能量代謝和糾正基因表達異常,從而顯著提高患者的生存質量并減少死亡率。但β 受體阻滯劑治療慢性心力衰竭時應注意起始劑量必須非常小,如β 受體阻滯劑6.25 mg,2 次/d。如果患者能耐受,可每隔2 ~4周增加劑量,達到目標劑量后繼續治療。尋找一個最大耐受量。在劑量遞增期間應注意患者重要生命體征和癥狀的變化。另外由于開始使用β 受體阻滯劑可以導致體液潴留,故應注意留意患者的體重并及時增加利尿劑劑量。β 受體阻滯劑的起效時間較長,可能需要2 ~3 月才能看到臨床療效。長期治療后,即使癥狀沒有改善,也可降低主要臨床事件的危險性。應當避免突然中斷β 受體阻滯劑的治療,否則將導致臨床癥狀的惡化。但如果出現低灌注或是需要靜脈使用正性肌力藥,最好減量或停止使用β 受體阻滯劑,直至臨床癥狀穩定。在本研究中頑固性心力衰竭患者在去除或緩解基本病因的基礎上,使用常規的洋地黃、呋塞米、轉換酶抑制劑治療心力衰竭治療效果不滿意時,改用托拉塞米先去除心力衰竭患者的體液潴留,等心功能改善后即心功能分級為Ⅲ級以下時,加用小劑量β受體阻滯劑長期治療。2 ~3 周后患者的心率、呼吸頻率及血氧飽和度均有明顯改善,呼吸困難明顯好轉,全身水腫顯著消退,尿量比治療前顯著增加,顯著降低了心衰患者的住院時間和死亡率,提高了患者的生存質量,且不良反應小。
綜上所述,在常規治療頑固性心力衰竭療效差時,改呋塞米為托拉塞米治療,待心功能改善后加用小劑量β 受體阻滯劑維持治療,可改善患者的臨床癥狀和預后。
[1] 劉立足. β-受體阻滯劑治療充血性心力衰竭[J]. 中醫藥學刊,2003,21(4):46.
[2] 祝善俊.心力衰竭基礎與臨床[M].北京:人民軍醫出版社,2001.
[3] 王魯雁,婁濱城. β-受體阻滯劑在充血性心力衰竭中的應用[J].心血管學進展,1999,20(4):200-202

