急診患者留觀病房滯留時間影響因素及分析
□楊偉英Yang Wei-ying 施歡歡Shi Huan-huan* 陳建萍Chen Jian-ping 孫美萍Sun Mei-ping
急診擁擠現象(emergency department crowding)指急診患者的需求(即等待急診臨床決策,如分診、候診、留觀、治療、安置等)超過了急診科的處理能力,已被列為急診醫學將來面臨的五大問題之首[1]。急診留觀病房是急診科的重要組成部分,其留觀對象主要是收治不能立即確診但離院后病情可能變化、病情需要住院但無床位,以及接受治療但病情未能穩定等急診患者[2]。浙江省質量控制中心檢查標準及三級甲等醫院綜合性醫院檢查標準中規定,急診留觀病房患者需在72小時內離院、轉院或收留住院,但目前國內急診留觀滯留時間遠未達到該標準,滯留現象日趨嚴重[3]。這給急診科搶救工作帶來了很大的壓力和風險隱患。如何使急診留觀滯留時間盡可能小于72小時已成為全世界關注的焦點。因此,筆者回顧性調查某綜合性醫院急診搶救室的患者滯留信息,以期能夠找到影響滯留時間大于72小時的影響因素,為醫院管理者有針對性的制定相應政策提供依據。
資料與方法
1.一般資料。研究對象為2013年1月1日-12月31日在一家地市級綜合性三級甲等醫院(浙江省臺州醫院)就診且具有完整病史記載的急診留觀患者3116例。急診留觀或搶救患者的標準為:(1)各種原因導致的具有威脅生命指征的需要立即搶救的患者;(2)根據病情需要住院,但無床位且一時不能轉院,需繼續留觀者;(3)不能立即確診,且離院后病情有可能突然變化者;(4)某些病癥如高熱、哮喘、腹痛、高血壓等經治療病情尚未穩定者;(5)其他特殊情況需要留觀者,但除外傳染病。
2.研究方法。回顧性分析患者的臨床資料,根據臨床經驗結合國外相關文獻研究的影響因素,納入的主要研究因素包括:性別、年齡、戶籍、職業、留觀方式、診斷數、病情是否涉及多個科室、收留觀時間段、就診月份、節假日就診、收治科室。對部分研究因素的定義如下:(1)留觀方式分為樓下留觀和門診留觀,樓下留觀是指患者直接來急診科就診收入留觀病房,門診留觀是患者首次就診在門診,由門診轉入急診科收入留觀病房;就診時間段根據護理排班而進行分類。(2)病情涉及多個科室是指患者此次就診的多個主要診斷均需要救治,且涉及多個科室。(3)收留觀時間段根據護理排班進行分類。(4)節假日就診根據國家法定假日規定,將放假時間大于3天的定義為節假日就診,其它定義為非節假日就診。(5)收治科室根據各個科室收治所占比重而進行賦值,其它科室因收診人數不足l%而予以合并分析。各研究因素及具體賦值見表1。

表1 主要研究因素及賦值
3.統計學方法。計量資料進行正態性檢驗,非正態分布者以中位數和四分位數[M(Qr)]表示,對滯留時間進行單因素方差分析,并采用二分類Logistic回歸方法分析各因素對急診滯留時間影響的大小。統計學處理采用SPSS17.0統計軟件。以P<0.05為差異具有統計學意義。
結果
1.總體分析。2013年1月1日-12月31日收入急診留觀病房患者3116例,男性1844例(59.2%),女性1272例(40.8%);年齡3~100歲,平均年齡58.5±18.3歲;3116例急診留觀病房患者滯留時間0-1084小時,中位時間59小時,四分位數24~92小時;滯留時間≤72小時的有2116例(67.9%),滯留時間>72小時的有1000例(32.1%)。
2.影響滯留時間的單因素分析。表2顯示各種可能影響急診留觀患者滯留時間的因素,由此可知最主要的影響因素是年齡、病情是否涉及多個科室、診斷數、收治科室,其他因素依次為性別、就診月份、留觀方式、收留觀時間段,而患者的戶籍、職業、節假日就診不是影響患者滯留時間的因素。
3.影響滯留時間的二分類Logistic多因素分析。表3顯示影響患者急診留觀室滯留時間的多因素分析結果,從中可知最主要的因素有收治科室、年齡、就診月份、留觀時間段和性別。
討論
本研究結果顯示,2013年1月-12月該家綜合性醫院急診留觀病房3116例患者留觀中位時間為59小時,其中滯留時間>72小時的有1000例,占32.1%。有報道在美國急診室24%的患者存在滯留現象[4],說明該家醫院急診留觀患者滯留時間狀況不樂觀。
通過單因素方差分析和Logistic回歸分析,發現影響急診患者滯留留觀病房的主要危險因素是收治科室、年齡、就診月份。本研究發現,住院收治科室是影響患者滯留的主要危險因素之一。以收住急診科病房患者為參照對象,心內科患者和神經內科患者最容易滯留于留觀病房,兩者滯留時間>72小時的危險性分別是急診留觀病房患者的2.079倍和1.407倍。葉立剛等[5]指出不同科室的床位使用率越高時收治科室是影響患者滯留急診室的因素之一。該院心內科和神經內科在當地聲譽較好,患者人群基數較大,且均為病情恢復時間較長的慢性疾病,床位使用相當緊張。Fatovich[6]等也認為急診室過度擁擠和滯留問題的根本原因是醫院能否提供足夠的住院床位。而事實上國內一定程度上存在專科不愿意收治急診患者而以“無床位”為托辭的現象,需要引起注意。張茂等[7]認為通過增加公共病區的床位,或者打破全院床位的專科劃分而統籌收治可能是解決急診室過度擁擠的思路之一。通過成立院前床位調配中心,及時了解到全院病房床位空置情況,打破病房專科劃分的現狀,進行全院床位調配,增加床位使用的靈活度,減少患者在急診留觀病房的等待時間。其次制定切實可行的臨床路徑,使急診患者的醫療護理更加合理化,團隊有效運作,從而減少急診患者的滯留時間。
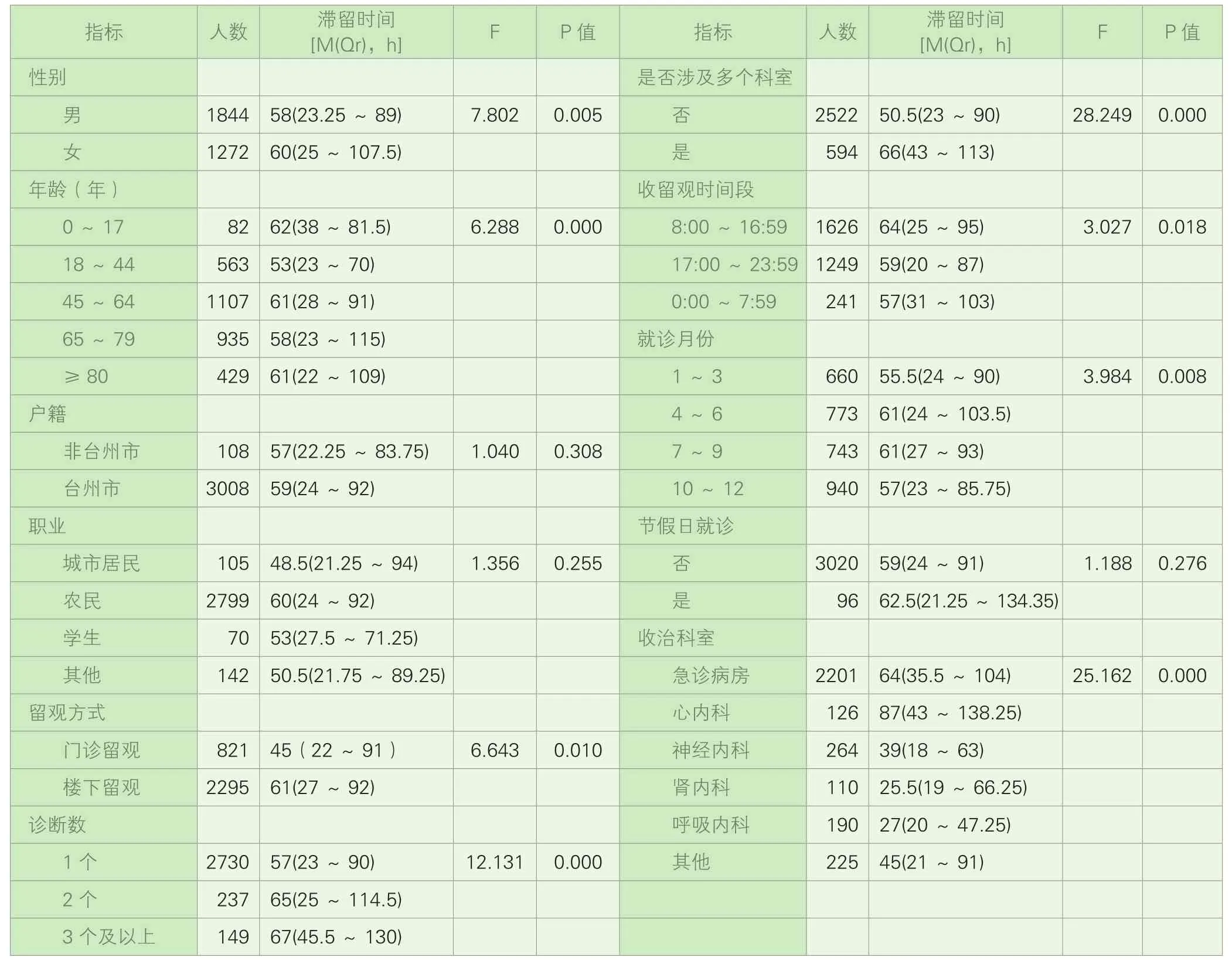
表2 3116例急診留觀患者滯留時間的單因素分析
研究結果顯示,以≥80歲患者為參考對象,其他各年齡段患者的滯留危險性均小于年齡≥80歲患者。由于目前大部分科室專科性很強,而老年患者可能同時存在多種疾患,牽涉到多個科室,且病情重、病情恢復慢、住院時間長,因此沒有科室愿意接受,高齡患者容易在急診留觀病房滯留。此外,不同月份對滯留時間的影響可能和各個季節段疾病好發種類不同有關。
本研究還提示,留觀時間段和性別對急診留觀病房患者滯留時間也有影響。8:00~ 16:59時間段較 17:00~ 23:59和0:00~7:59時間段更容易發生患者滯留時間>72小時。這可能與就醫習慣有關,疾病不重時患者不會半夜來院就診,而夜間收住院患者病情就比較急危重,相應專科病房也會重視,優先考慮收治該類病人住院;性別影響滯留時間可能與不同性別的患者病種比例不一致有關。
不足之處:首先,本研究局限于地方一家醫院進行的回顧性研究,研究結果并不能反映國內其他醫院的狀況;其次,限于數據庫局限性,還不能將所有可能的影響因素納入研究,如患者的會診次數,影像學檢查等;再者,本研究只考慮了影響滯留時間的客觀因素,患者及家屬的個人意愿等主觀因素未進行分析,有待于今后進一步深入探討。但本研究的樣本量較大,基本涵蓋了影響滯留的主要因素,并采用了二分類Logistic回歸分析滯留時間的影響因素,優于其他單純的因素分析方法。
1 IOM.IOM report:the future of emergency care in the United States health system[J].Acad Emerg Med,2006,13(10):1081-1085
2 郭子恒.醫院管理學[M].北京:人民衛生出版社,2000:118
3 于學忠,徐騰達.急診系統會崩潰嗎?[J].中華急診醫學雜志,2011,20(10):1013
4 Lucas R,Farley H,Twanmoh J,et al. Emergency department patient flow:the influence of hospital census variables on emergency department length of stay[J].Acad Emerg Med,2009,16(7):597-602
5 葉立剛,張茂,何小軍,等.6246例急診住院危重患者搶救室滯留的Cox回歸分析[J].中華急診醫學雜志,2011,20(10):1037-1041
6 Fatovich DM,Hughes G,Mccarthy SM. Access block:it's all about available beds[J].Med J Aust,2009,190(7):362-363
7 張茂,葉立剛,周光居,等.急診搶救室危重患者分流的特征和影響因素[J].中華急診醫學雜志,2011,20(10):1032-1036

