老年腦血管疾病患者腸內營養的應用研究
張 博,肖適崎
0 引言
腸內營養支持是進行一切治療的物質前提與基礎,是綜合治療中的一個非常重要的組成部分[1-2],是經胃腸道提供代謝需要的營養物質及其他各種營養素的營養支持方式,目前腸內營養(Enteral nutrition,EN)與腸外營養相比,費用低,并發癥少,有利于維持腸道機械屏障、化學屏障、生物屏障和免疫功能屏障[3-4]等,而受到臨床重視,尤其是在老年患者中的應用廣泛。
腦血管疾病臨床癥狀表現多,伴有昏迷、偏癱等患者常處于臥床狀態[5],預后較差。腦組織病變區域血管意外出現后,患者(特別是重癥昏迷患者[6])仍有較高的死亡率。此時的死因往往不是腦水腫、腦疝等顱內原發病,而是感染、電解質紊亂、代謝紊亂等并發癥[7]。臨床經驗顯示,營養不良是導致多并發癥原因之一[8]。重癥患者不能或不宜經口進食,營養素攝入有限,并且,機體處于應激消耗狀態。本研究分析不同腸內營養支持對老年重癥腦血管病身體機能恢復的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2013年1月至2014年6月我院干診、VIP病房收治的80例老年腦血管疾病患者的臨床資料進行研究,按隨機數字表法分為研究組與對照組,各40例。研究組:男24例,女16例,年齡68~89歲,平均(79.30±7.32)歲,腦梗死32例,腦出血8例;對照組:男21例,女19例,年齡72~90歲,平均(79.98±7.32)歲,腦梗死34例,腦出血6例。兩組患者在年齡、性別、病程、病因方面比較差異無統計學意義(P>0.05),具有可比性。
1.2 入選標準 ①依據臨床表現、CT、磁共振等檢查明確診斷為腦血管病,包括腦梗死、腦出血。②入院無營養不良及嚴重肝腎功能障礙。③既往無腦血管病史。④無原發疾病的低蛋白血癥。⑤格拉斯哥昏迷評分(GCS)≥8分(除外鎮靜)。⑥無腦死亡。
1.3 方法 除針對患者原發病的治療外,遵醫囑給予留置胃管,進行腸內營養支持。
對照組患者采用胃管內注入腸內營養乳能全力。能全力為整蛋白纖維型腸內營養制劑,含有水、麥芽糊精、酪蛋白、植物油、膳食纖維、礦物質和微量元素等人體必需的營養要素。適用于消化道功能完整的患者,如意識障礙、吞咽障礙、厭食或機械性胃腸道功能紊亂者。能全力的用量及頻次遵醫囑按照患者體重和營養狀況計算,首次用量100 mL,查看胃內殘留情況,如無殘留可增至需要量。
研究組采用自制勻漿膳食,由醫務人員根據患者病情特點及能量需求,參考營養學文獻制訂規范的食譜[7-10],勻漿膳食食譜內食材涵蓋:谷類及薯類,包括米飯、饅頭;動物及蛋白性食物,包括魚肉蛋奶禽等;豆類及其制品;蔬菜水果類。例如食譜一:饅頭、菠菜、白菜、瘦肉、胡蘿卜、肉湯;食譜二:饅頭、芹菜、西蘭花、排骨、雞蛋、排骨湯;食譜三:米飯、蕓豆、茄子、魚肉、黃豆、魚湯。將食物煮熟后加入高湯,用打磨機將食物磨成稀糊狀,通過胃管注入胃內。每日早、中、晚三餐鼻飼腸內營養配方制劑,睡前鼻飼腸內營養乳能全力。早、中、晚餐熱量占全天熱量的30%、睡前加餐熱量占全天熱量的10%。
1.4 觀察及評價指標 比較腸內營養常見并發癥(腹瀉、腹脹);比較治療后4周,兩組患者血液營養學指標(膽固醇、三酰甘油、白蛋白、血紅蛋白);比較兩組患者人體測量營養學指標(體質指數、上臂圍、上臂肌圍、三頭肌皮褶厚度);比較兩組患者住院期間餐費支出。
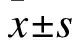
2 結果
2.1 兩組并發癥的比較 研究組在鼻飼5 d內出現腹瀉次數明顯低于對照組,差異有統計學意義(P<0.05);研究組在鼻飼1個月內出現腹脹次數明顯低于對照組,差異有統計學意義(P<0.05);兩組患者在5 d~1個月內出現腹瀉例數比較差異無統計學意義(P>0.05),見表1。
2.2 兩組營養學指標的比較 兩組患者入院時相關指標比較差異均無統計學意義(P>0.05);治療后4周,兩組患者膽固醇、三酰甘油、白蛋白比較差異無統計學意義(P>0.05);治療后4周,研究組血紅蛋白顯著高于對照組,差異有統計學意義(P<0.05),見表2。
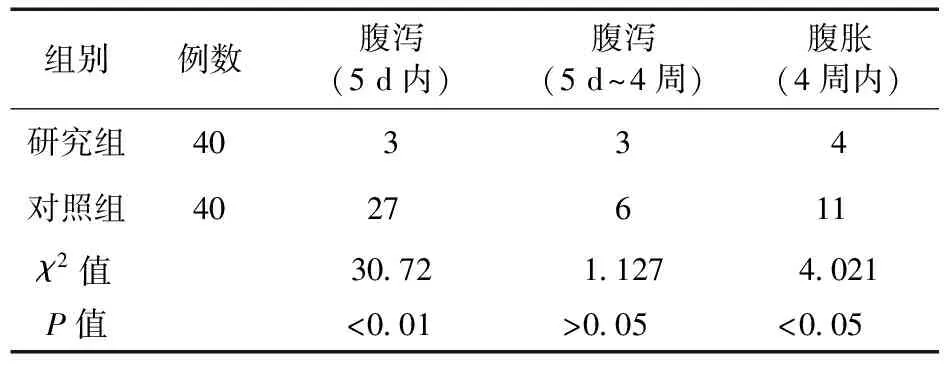
表1 兩組患者常見并發癥比較(例)
2.3 兩組患者人體測量營養學指標的比較 兩組患者入院時相關指標比較差異均無統計學意義(P>0.05);治療4周后,兩組患者上臂肌圍差異無統計學意義(P>0.05)治療4周后,研究組患者體質指數、上臂圍、三頭肌皮褶厚度高于對照組,兩組比較差異有統計學意義(P<0.05),見表3。
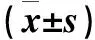
表2 兩組患者血液營養學指標的比較
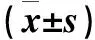
表3 兩組患者人體測量營養學指標的比較
2.4 兩組患者住院期間餐費比較 研究組的費用支出明顯低于對照組,差異有統計學意義(P<0.05),見表4。

表4 兩組患者住院4周餐費比較(元)
3 討論
隨著醫學的不斷進步與發展,營養支持不再是單純的營養提供、氮平衡維持,更重要的是促進細胞代謝,積極參與組織恢復與生理功能調控,改善有機體自身免疫能力,有效預防免疫功能下降[11]。臨床實踐證實,采取營養支持療法可為患者補充充足的熱量和蛋白質,改善負氮平衡,維護機體細胞代謝功能,調節免疫系統的功能,恢復機體的生理功能,修復受損的組織器官[12]。營養支持可分為腸內營養支持和腸外營養支持,而在為患者進行腸外營養支持治療時,可能會損壞其腸粘膜屏障,使其發生全身炎癥反應[13-15]。
在腸內營養支持中,腹瀉是重要的并發癥,在綜合性醫院的發生率為25%[16]。有調查顯示,重癥監護病房(ICU)腸內營養腹瀉發生率為42%~51%[17-18]。
腹瀉的原因很多,一般包括以下幾個方面:①輸注腸內營養液量和速度:腸內營養液輸注量越大、速度越快,并發腹瀉的可能性越大[19]。患者病情相對危重,其血流動力學改變導致腸道低灌注狀態,大量快速輸入腸內營養液后,營養液大量進入腸腔,吸收大量細胞外液,再加上營養液溫度低,刺激腸道蠕動增加而產生腹瀉[20]。②腸內營養配方營養液滲透壓過高。一般標準配方營養液的滲透壓為等滲(279~330 mOsM),超過400 mOsM的高滲液可引起滲透性腹瀉。③能全力導致腹瀉的原因:留置鼻飼患者均需經歷進食差、機體攝入不足、胃腸粘膜萎縮、吸收不良[21],留置胃管后給予能全力,腸道短時間內接受高營養制劑,刺激萎縮腸粘膜,增加腸道負擔,同時能全力的纖維部分為復合纖維,具有水化作用,可以稀釋大腸內容物,并且刺激直腸粘膜產生便意,直接增加大便體積,又因膳食纖維產生的酵解產物為短鏈脂肪酸以及產生的氣體,可以促進腸道菌群生長,間接增加大便的體積。另外,膳食纖維能促進腸道的蠕動,可以縮短糞便通過大腸的時間,從而加速排便,因此,易導致腹瀉[22]。
勻漿食物是可以根據病情隨時調整營養成分的糊狀濃流體食物,易于被胃腸道消化吸收,不易出現腹瀉腹脹,同時避免了許多患者飲食結構的單一,利于營養狀況的提升及營養均衡,是長期鼻飼患者理想的飲食,目前在臨床應用極為廣泛,其價格低廉,制作過程簡單,在醫院及家庭中均可以配置。
本研究選取80例患者進行腸內營養治療,不同之處在于對照組給予能全力進行營養支持,而研究組給予自制勻漿膳食配合能全力進行營養支持,治療結果顯示,研究組出現腹瀉、腹脹等并發癥例數及餐費明顯低于對照組,治療4周后,研究組血紅蛋白、體質指數、上臂圍、三頭肌皮褶厚度高于對照組(P<0.05)。由此可見,自制勻漿膳食能夠根據患者具體情況進行有效調整,避免了飲食結構的單一,利于營養狀況的提升[23],在睡前增加能全力腸內營養乳均衡膳食,提供足夠的能量和營養素。此外,其使用方便、原料豐富、價格低廉,利于長期使用,可保持良好的營養狀態,安全、有效、營養、經濟、實用。
參考文獻:
[1] 黃東健,劉運生,王智堅,等.嚴重腦損傷后早期腸內營養支持的合理應用[J].腸外與腸內營養,2012,1(2):124-125.
[2] 古葆春,邢銳,文強,等.危重病人早期腸內營養的臨床應用分析 [J].腸外與腸內營養,2011,12(1):49-50.
[3] 李元新,黎介壽.腸內營養支持的進展 [J].江蘇臨床醫學雜志,2002,6(2):90-95.
[4] 趙永華,楊開敏,賈秀艷,等.早期應用含膳食纖維的腸內營養與全腸外營養對重型顱腦損傷患者腸黏膜屏障的影響比較[J].實用醫學雜志,2013,29(21):3508-3510.
[5] 孫昊,吳昊,欒春業,等.缺血性腦卒中相關危險因素的病例對照研究[J].實用臨床醫藥雜志,2010,14(1):32-35.
[6] Mehndiratta MM,Singhal AB,Chaturvedi S,et al.Meeting the challenges of stroke in India[J].Neurology,2013,80(24):2246-2247.
[7] Fonseca AC,Pinho EMT,Ferro JM.Cotard delusion after stroke [J].Eurj Neurol,2013,20(7):e98-e99.
[8] 李琴福.腸內營養支持對老年重癥腦血管病患者的臨床療效評估[J].中國老年學雜志,2014,31(1):206-207.
[9] 蔡東聯,史琳娜.臨床營養學[M].北京:人民軍醫出版社,2004:195-226.
[10]王翠玲.營養與膳食[M].第2版.上海:上海科學出版社,2010:79-138.
[11]潘利平,孫艷,徐繼來.腸內腸外混合營養支持在危重病中的應用[J].中國醫師雜志,2012,7(13):158-159.
[12]呂建國.早期免疫腸內營養支持治療對重癥胰腺炎患者腸屏障和免疫功能及營養狀態的影響[J].當代醫藥論叢,2014,12(1):98-99.
[13]馬云飛,陳忠勇.腸內營養支持途徑與并發癥[J].實用醫學雜志,2013,29(14):2400-2402.
[14]Cao Y,Xu Y,Lu T,et al.Meta-analysis of enteral nutrition versus total parenteral nutrition in patients with severe acute pancreatitis[J].Ann Nutr Metab,2008,53(3-4):268-275.
[15]Mora J,Casas M,Cardona D,et al.Effect of enteral versus parenteral nutrition on inflammatory markers in severe acute pancreatitis[J].Pancreas,2007,35(3):292.
[16]蔡威.臨床腸外與腸內營養[M].第3版.上海:復旦大學出版社,2007:242-243.
[17]李秀川.腸內營養腹瀉相關因素的調查分析與護理干預[J].臨床護理雜志,2008,7(4):5-7.
[18]彭雅琴,陳英,呂蓮.ICU患者腸內營養腹瀉的原因分析及護理[J].華北煤炭醫學院學報,2011,13(3):396-397.
[19]李倩,孫德強,韓丁,等.重型顱腦損傷患者腸內營養相關性腹瀉調查分析[J].中國醫藥,2013,8(10):1405-1406.
[20]李彥平,吳愛須,張麗莉.胃腸道術后早期腸內營養相關問題分析及措施[J].腸外與腸內營養,2004,11(1):42-43.
[21]王秀蘭.臨床藥物治療學[M].第8版.北京:人民衛生出版社,2007:25-26.
[22]周旋,卞曉潔,葛衛紅.腸內營養致腹瀉的原因與處理[J].醫藥導報,2012,31(10):1372-1373.
[23]邵劍,顧巧華,張磊.個體化腸內營養對危重腦卒中患者營養狀況的影響[J].實用醫學雜志,2012,28(4):681-682.

