中老年腰腿痛患者腰椎終板Modic改變與腰椎不穩的相關性研究
丁向東, 殷震宇, 王素春
(江蘇省張家港市中醫院 骨科, 江蘇 張家港, 215600)
腰腿痛與腰椎退變密切相關,各種退變性的腰椎改變相互作用會導致腰腿痛的產生。椎間盤退變與腰腿痛關系密切,脊柱退變患者核磁共振成像(MRI)檢查中常見的終板和終板下骨的信號改變即為Modic改變。近年來,關于Modic改變發病機制及其與腰腿痛的關系研究引起了廣泛關注[1-3], 但對于中老年腰椎終板Modic改變與腰椎不穩之間關系的研究較少。本研究主要探討了中老年腰腿痛患者腰椎終板Modic改變的分布情況及其與腰椎不穩的相關性。
1 資料與方法
1.1 一般資料
選擇2010年3月—2013年9月共195例在江蘇省張家港市中醫院骨科因腰痛和(或)坐骨神經痛入院行腰椎MRI檢查的患者作為研究對象。其中男102例,女93例;年齡50~75歲,平均(58.5±3.5)歲。納入標準: ① 年齡≥45歲; ② 因腰部中線區域或旁正中區域鈍痛,伴或不伴下肢放射性疼痛行腰椎MRI檢查的患者。排除標準: ① 有創傷、炎癥、腫瘤、畸形等病理改變的患者; ② 有腰椎手術史、先天性脊柱側凸的患者。
1.2 方法
MRI檢查:所有患者均行1.5 T MRI(SIEMENS MAGNETOM Symphony)檢查。采用自旋回波序列進行T1加權像(重復時間482 ms; 回波時間10 ms); 采用快速自旋回波序列進行T2加權像(重復時間1650 ms; 回波時間97 ms)。掃描層厚4 mm, 矩陣512×256。
1.3 判斷標準
1.3.1 Modic改變分型標準: Ⅰ型,組織學表現為纖維血管組織替代, T1加權像提示低信號, T2加權像提示高信號; Ⅱ型,存在脂肪抑制像, T1加權像提示高信號, T2加權像提示等信號或輕度高信號; Ⅲ型,組織學表現為終板及終板下硬化骨替代, T1加權像提示低信號,T2加權像提示低信號。
1.3.2 椎間盤退變病理分型診斷標準:膨出,纖維環完整,均勻膨出,環狀凸起。突出,纖維環局限性突出明顯,有外層纖維環束縛。脫出,髓核穿過完全破裂的纖維環,位于后縱韌帶下方。
1.3.3 椎間盤退變分級:根據T2加權像上髓核信號將椎間盤退變的患者分為: ① 正常; ② 輕度退變(T2加權像髓核呈中等信號); ③ 重度退變(T2加權像髓核呈低/無信號)。
1.3.4 腰椎穩定性的判斷: X線檢測腰椎曲度進而判斷腰椎穩定性。采用Cobb角法檢測腰椎曲度, Cobb角≥40°為正常; Cobb角<40°為異常。采用Frymoyer標準診斷腰椎是否穩定,腰椎過伸過屈位X線顯示椎間位移不超過3 mm或角度變化不超過15°為穩定,不符合該標準為不穩定。
2 結 果
2.1 Modic改變的分布情況
195例患者中(975個腰椎間盤),共45例患者的67個椎間盤臨近終板發生Modic改變,中老年腰腿痛患者中Modic改變分型為Ⅱ型的患者所占比率最高(18.97%), 其次為Ⅰ型(3.59%)、Ⅲ型(0.51%)。發生Modic改變的腰椎間盤位置為L5~S1的患者所占比率最高(3.38%), 其次為L4/5(2.15%)、L3/4(0.72%)、L2/3(0.62%)。
2.2 Modic改變與腰椎間盤退變關系分析
腰椎間盤退變病理分型為脫出的Modic改變發生率最高(80.00%), 其次為突出(45.24%)、膨出(26.25%), 即退變程度越高,Modic改變發生率越高。腰椎間盤退變分級為重度的Modic改變發生率高達93.75%, 而輕度退變的腰椎間盤Modic改變的發生率僅為33.77%。可見腰椎間盤退變程度越嚴重, Modic改變發生率越高。
2.3 Modic改變與腰椎不穩之間的關系
195例患者中101例患者腰椎診斷結果為不穩定, 94例患者符合腰椎穩定的診斷標準。后者中,腰椎曲度異常患者50例,存在Modic改變9例(18.00%); 腰椎曲度正常患者44例,存在Modic改變1例(2.27%), 二者比較差異有統計學意義(P<0.05)。
另由表1可見,在腰椎穩定患者中僅10.64%(10/94)的患者腰椎間盤發生Modic改變,而在腰椎不穩定患者中34.65%(35/101)的患者存在腰椎間盤Modic改變,兩者差異顯著(P<0.01)。腰椎不穩定患者ModicⅠ型、Ⅱ型、Ⅲ型發生率分別為14.29%、85.71%、0.00%, 三者比較差異有統計學意義(P<0.05)。
3 討 論
研究[4]表明,腰腿痛患者中Modic改變的發生率明顯高于正常人群,且隨著年齡的增加,腰椎終板Modic改變的發生率也逐漸增高。可見中老年腰腿痛患者為腰椎終板Modic改變的高發人群。本研究將中老年患者納為研究對象,研究顯示中老年腰腿痛患者腰椎終板Modic改變的發生率為23.08%, 明顯高于正常人群腰椎終板Modic改變的發生率[5]。
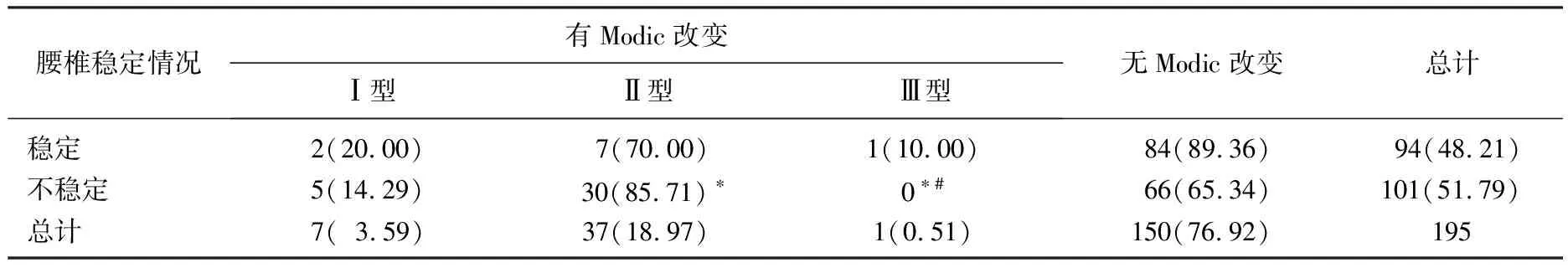
表1 Modic改變與腰椎不穩之間的關系[n(%)]
與Ⅰ型比較, *P<0.05; 與Ⅱ型比較, #P<0.05。
Modic改變的發生機制尚不完全清楚,一般認為與椎間盤退變密切相關,而其發生、發展與化學因素、力學因素等有關[6]。本研究納入的患者為中老年患者,病程較長,程度較重,多以穩定型表現為主,因此多為ModicⅡ型改變。本研究結果還表明,在腰椎間盤的L5~S1、L4/5節段,Modic改變的發生率較高,分析可能是由于以上節段承受壓力較大、退變程度較重有關。Modic等[7]對474例腰痛患者的研究發現,在所有退變的腰椎間盤中約有20%發生Modic改變,且MRI檢查中出現終板、終板下骨質改變者也有不同程度的椎間盤突變,說明Modic改變與腰椎間盤退變密切相關。本研究分析了不同腰椎間盤退變病理分型、退變程度患者的Modic改變發生率,結果表明,腰椎間盤退變病理分型為脫出的Modic改變發生率最高,其次為突出、膨出,即退變程度越高,Modic改變發生率越高。腰椎間盤退變分級為重度的Modic改變發生率明顯高于輕度。可見腰椎間盤退變程度越嚴重,Modic改變發生率越高。
引起Modic改變的生物力學機制還受腰椎是否穩定的影響,腰椎不穩定可導致腰椎活動性加大,椎間盤-終板-椎體界面之間扭力增大,從而加速椎間盤退變、終板微骨折,成為誘發腰椎終板Modic改變的主要因素[8-9]。在本研究中,腰椎不穩定的中老年腰腿痛患者,其腰椎終板Modic改變的發生率(34.65%)明顯高于腰椎穩定的患者(10.64%)。
正常的腰椎曲度對維持人體平衡發揮重要作用,能夠增加腰椎抵抗縱向壓縮負荷的能力,緩沖震蕩。當腰椎生理曲度變直(腰椎曲度變小),重心前移,椎體-終板-椎間盤間剪切力減小,失狀位壓力負荷增大,可以導致終板變形,誘發Modic改變[10-11]。腰椎曲度變小還可導致椎體整體對緩沖震蕩的能力下降,令椎間盤發生異常移位,進一步加重Modic改變。本研究還進一步研究了Modic改變與腰椎曲度之間的關系,結果顯示,腰椎穩定者中腰椎曲度異常患者Modic發生率(18.00%)明顯高于腰椎曲度正常患者(2.27%)。
[1] de Roos A, Kressel H, Spritzer C, et al. MR imaging of marrow changes adjacent to end plates in degenerative lumbar disk disease[J]. AJR Am J Roentgenol, 1987, 149(3): 531.
[2] Dora C, Schmid M R, Elfering A, et al. Lumbar disk herniation: do MR imaging findings predict recurrence after surgical diskectomy[J]. Radiology, 2005, 235(2): 562.
[3] Oztekin O, Calli C, Kitis O, et al. Reliability of diffusion weighted MR imaging in differentiating degenerative and infectious end plate changes[J]. Radiol Oncol, 2010, 44(2): 97.
[4] 馬錚, 丁文元, 申勇, 等. Modic改變與椎間盤高度及椎體骨質增生的關系[J]. 中華外科雜志, 2013, 51(7): 610.
[5] 謝冬曉, 丁文元, 申勇, 等. 中老年腰腿痛患者腰椎終板Modic改變的分布情況及其與腰椎不穩的關系[J]. 中國脊柱脊髓雜志, 2012, 22(12): 1090.
[6] Chung C B, Vande Berg B C, Tavernier T, et al. End plate marrow changes in the asymptomatic lumbosacral spine: frequency, distribution and correlation with age and degenerative changes[J]. Skeletal Radiol, 2004, 33(7): 399.
[7] Modic M T. Modic type1 and type2 changes[J]. J Neurosurg Spine, 2007, 6(2): 150.
[8] Cao P, Chen Z, Zheng Y, et al. Comparison of simple discectomy and instrumented posterior lumbar interbody fusion for treatment of lumbar disc herniation combined with Modic endplate changes[J]. Chin Med J (Engl), 2014, 127(15): 2789.
[9] 張銳, 陰寶盛, 楊群, 等. Modic改變在腰腿痛患者中的分布特點及分析[J]. 大連醫科大學學報, 2012, 34(2): 161.
[10] Schistad E I, Espeland A, Rygh L J, et al. The association between Modic changes and pain during 1-year follow-up in patients with lumbar radicular pain[J]. Skeletal Radiol, 2014, 43(9): 1271.
[11] 趙鳳東, 丁獻軍, 林偉, 等. Modic改變在腰腿痛病例中的分布及相關因素分析[J]. 中華骨科雜志, 2007, 27(3): 172.

