關節鏡術后肩膝關節的康復訓練
一帆
采訪嘉賓
何耀華,醫學博士,上海交通大學附屬第六人民醫院骨科主任醫師,教授,博士生導師。現任中國醫師協會骨科分會肩肘外科學組委員,中華醫學會骨科分會肩肘關節外科協作組委員,上海醫學會運動醫學學組委員,《中華肩肘外科》雜志編委,《中國骨與關節外科》雜志編委,《中華臨床醫師》雜志特邀編委。
自1998 年7 月起一直在上海市第六人民醫院骨科工作,2001年和2005 年先后在德國、韓國學習。2008 年于美國Hospital for Special Surgery進修半年。在國內外已發表學術論文40 余篇并參編多部骨科方面專著;參加完成多項醫院新技術項目和上海市科委技術項目,國家自然基金面上項目3 項;2014年獲得上海醫學科技進步獎二等獎。
擅長肩、膝關節運動損傷的診治,尤其對肩關節疾病的診治如肩袖損傷、肩峰撞擊征、肩關節脫位、盂唇損傷以及肩周炎(凍結肩)等具有豐富的臨床醫學經驗。現肩關節鏡手術量在全國已名列前茅,尤擅長巨大肩袖損傷、肩關節多向不穩以及肩關節脫位拖尾后造成骨頭缺損等復雜肩關節疾病的診治,且具有獨特的診療方案。
專家門診時間:周二全天、周四上午
《科學生活》:有些做過關節鏡手術的患者有這樣的體會,就是手術后癥狀不但沒有減輕,還可能會加重,這是怎么回事呢?
何醫生:關節鏡手術雖然是一種微創和高效的手術,但并非任何時候都可以立竿見影。關節鏡手術也并非是一種可以一勞永逸的手術。不同患者對關節鏡手術有不同的反應,有些患者癥狀可以立即得到緩解,有些患者癥狀反而加重,這中間涉及許多因素,只有對這些因素有充分的了解,才有可能預測關節鏡手術的效果,順利指導患者進行康復。關節鏡手術后病情的演變一般分三個階段:反應性滑膜炎期,關節周無菌性炎癥消退期,功能康復期。不同階段有相應不同的康復治療方法。
反應性滑膜炎期
《科學生活》:關節鏡手術是如何操作的,為什么術后關節的不良反應會很大?
何醫生:關節鏡手術盡管是微創手術,但膝關節滑膜對該手術的反應仍有可能較為劇烈。正常的膝關節腔內始終處于負壓狀態,關節鏡手術時為了擴張關節囊必須使用100~150mm水柱、甚至更高的灌注壓進行灌注。關節內壓力的巨大變化,會造成滑膜交感神經反應紊亂,當正壓狀態結束后常會反應性引起滑膜充血水腫,亦即反應性滑膜炎。在臨床上就表現為膝關節疼痛不緩解或者加重,膝關節積液,伸屈活動受限。反應性滑膜炎嚴重程度與手術創傷的嚴重程度無關,一個創傷極小的關節鏡下沖洗就可能引起嚴重的反應。反應性滑膜炎與性別和年齡有關。男性患者反應性滑膜炎持續時間很短,一般于術后兩周消失,部分患者甚至無滑膜反應;女性患者則反應時間比較長。年輕的女性(低于35歲)和年老的女性(大于55歲),一般有6周的反應期;而45~55歲年齡段女性反應期最長,常需要3個月滑膜反應才能完全消退,個別患者可能需要半年時間;患有更年期綜合征的患者,滑膜反應甚至要持續到更年期結束后才能消退。
《科學生活》:在反應性滑膜炎時期,有哪些治療方法可以緩解疼痛?
何醫生:要避免或者減少反應性滑膜炎的發生,首先要注重病例的選擇。對于45~55歲年齡段的女性,要通過臨床和各種輔助檢查,明確患者膝關節疼痛癥狀產生的真正原因。對于有明顯精神因素的患者,應當推遲關節鏡檢查和手術的時間,除非患者對該手術產生的反應表示充分的理解。其次,在術前要讓患者對該反應有充分的了解,醫師也應當避免對關節鏡手術效果進行過于夸大的宣傳,這樣隨著患者期望值的降低和精神因素的解除,反應性滑膜炎持續時間反而會明顯縮短。
在反應性滑膜炎時期,治療手段主要包括功能操練和藥物治療兩個方面。
第一,循序漸進的膝關節功能操練。術后第一周,主要進行直腿抬高訓練:仰臥位,膝關節伸直,抬高下肢至30° 45°,維持10秒鐘后放下,反復進行。直腿抬高訓練早晚各一次,每次30~60分鐘。開始為空腿訓練,在大腿肌力有所恢復后可以在踝部綁縛重物進行,直至能在踝部綁5kg重物。術后第一周,在疼痛允許的情況下可以進行負重活動,但在負重時應當盡量減少膝關節的伸屈活動。術后第二、三周,在直腿抬高和負重練習的基礎上進行膝關節伸屈活動度訓練,膝關節伸屈活動應當在疼痛允許的范圍內進行,隨著滑膜炎癥的消退,活動度自然會逐漸增加。切忌忍痛強行伸屈膝關節,否則會引起滑膜在關節內的擠壓,加重滑膜充血水腫,甚至造成滑膜損傷。伸屈活動的鍛煉時間為每日兩次,每次30分鐘。術后4周開始,直腿抬高、伸屈活動和負重活動練習的時間可根據病情恢復情況逐漸延長,但訓練時間的總和不宜超過4小時。
第二,藥物應用。非甾體類消炎鎮痛藥對緩解滑膜炎癥反應有效,宜使用芬必得類長效緩釋藥物。消炎痛、阿司匹林效果也可以。反應性滑膜炎對膝關節內激素注射反應也很敏感。一般在術后6周時注射一次,在術后12周再注射一次。隨后每隔3個月注射一次。一般患者只需一次注射。甲基強的松龍、地塞米松均可使用,但推薦使用確炎舒松A之類的混懸劑,因為混懸劑吸收慢,在局部作用時間長,全身性副作用很小。使用方法為2%利多卡因10mL,加確炎舒松A1mL,關節腔內注射。關節腔內激素注射首先應當注意無菌操作,以防膝關節感染,其次要確保注入關節腔內,否則效果大減,最后,不能在術后過早使用,否則易引起關節內感染。關節內透明質酸鈉注射也有助于緩解疼痛癥狀。
關節周無菌性炎癥消退期
《科學生活》:關節鏡在治療半月板損傷時,術后會出現哪些反應?
何醫生:半月板上有本體感受神經纖維,但是沒有痛覺神經纖維,半月板損傷后疼痛的產生來自損傷的半月板周圍滑膜、關節囊和囊周組織的無菌性炎癥反應,該反應由受損的半月板在關節內嵌夾或者非正常活動引起。當受損的半月板通過關節鏡手術被去除或者修補后,引起無菌性炎癥反應的因素即被去除,但是因為無菌性反應并未消失,患者的痛覺也不會馬上消失,只有在這種無菌性炎癥大部分消退后,患者才能夠體會到關節鏡手術的效果。endprint
該炎癥消退所需的時間與術前發病時間的長短關系較大,而與關節內損傷程度關系較小。術前發病時間越長,術后癥狀消失的時間越長。同樣,關節軟骨上亦無痛覺神經纖維,關節軟骨退變所產生的癥狀也是由于其他繼發反應引起,在進行關節清理后其癥狀的消失也需要一段時間。
《科學生活》:個別患者關節鏡術后的無菌性炎癥期消退很緩慢,其原因何在?
何醫生:與反應性滑膜炎一樣,關節周無菌性炎癥的消退與性別和年齡也有明顯的關系。男性炎癥消退最快,一般為2~4周,而在更年期女性炎癥消退最慢,所需時間往往難以確定。
有個別患者關節鏡手術無效,或者無菌性炎癥不能完全緩解,主要有以下幾方面原因:①術前病程過長。對于術前病程過長的患者,應當使其對術后恢復時間有心理準備。②關節鏡手術不徹底。在關節鏡手術中,進行徹底的檢查和治療可以保證手術療效。③合并損傷和病變不能得到治療。比如,合并膝關節內翻的內側半月板損傷,在半月板損傷得到治療后,由于膝關節內側間隙骨關節炎得不到治療,疼痛癥狀常得不到緩解,如果再加以外翻截骨手術治療,常可以使癥狀明顯緩解。④交感反應性骨萎縮。該病發作與否,手術醫師無法控制。但是在術前通過對患者的檢查常可以預測該病發作的可能性。該病的發作幾率約1%~2%,對于那些精神緊張、對痛覺極其敏感、患有更年期綜合征的患者,應當謹慎做包括關節鏡手術在內的任何膝關節手術。
《科學生活》:在關節周無菌性炎癥消退期,相應的治療方法有哪些?
何醫生:本階段的治療手段仍然包括功能鍛煉和藥物治療兩個方面。
第一,功能操練。本階段,患膝的活動度已經恢復,只是在伸膝和屈膝時仍有輕微疼痛,在負重行走時仍能感覺到和術前類似的疼痛,但程度稍輕。本階段的功能操練主要為股四頭肌功能鍛煉,時間和方法同反應性滑膜炎期。
第二,理療。壓痛點部位的熱敷、微波治療,局部按摩都有助于炎癥的消退和癥狀的緩解。
第三,藥物治療。①口服非甾體類消炎鎮痛藥對緩解關節周無菌性炎癥同樣有效,疼痛部位熱敷后使用扶他林乳膠劑之類外敷藥也有一定的效果。②關節周無菌性炎癥對膝關節內激素注射反應不太敏感,關節囊外壓痛點部位注射效果反而好。一般每周注射一次,4次為一個療程。用藥量為關節內注射的1/2。一般來講,激素注射超過兩個療程后就不再有效果。③如果負重時疼痛較劇,一般為軟骨退變等原因引起,關節內透明質酸鈉注射有助于緩解癥狀。
功能恢復期
《科學生活》:在功能恢復期還需要做哪些功能訓練?
何醫生:經過前兩個階段,盡管膝關節活動度已經基本恢復,膝關節的疼痛癥狀已經緩解,但并不意味著膝關節功能就已經恢復。因為膝關節的相關肌力、膝關節的本體感受功能、膝關節的反應性和膝關節的活動度一樣是膝關節發揮完整功能所必須的。本階段應注重膝關節本體感受功能和膝關節反應性的訓練。
膝關節本體感受功能訓練:半蹲練習、慢跑活動、騎固定自行車都可以增強本體感受功能。
膝關節的反應性訓練:側向活動訓練、踩平衡板可以增強膝關節的反應性。
《科學生活》:肩關節鏡術后的康復訓練非常重要,您在這方面有獨到的康復治療的方法,借此機會,請您為患者朋友們詳細介紹一下肩關節鏡術后的康復方法,以便患者朋友們參考。
何醫生:肩關節鏡的術后康復應在醫生指導下進行訓練,若鍛煉過程中疼痛加劇,需終止鍛煉并到門診復查。患者采用以下哪種康復形式需個體化指導。患者應遵守訓練醫師指導的運動類型及運動量,以下的運動以“右肩”為例。
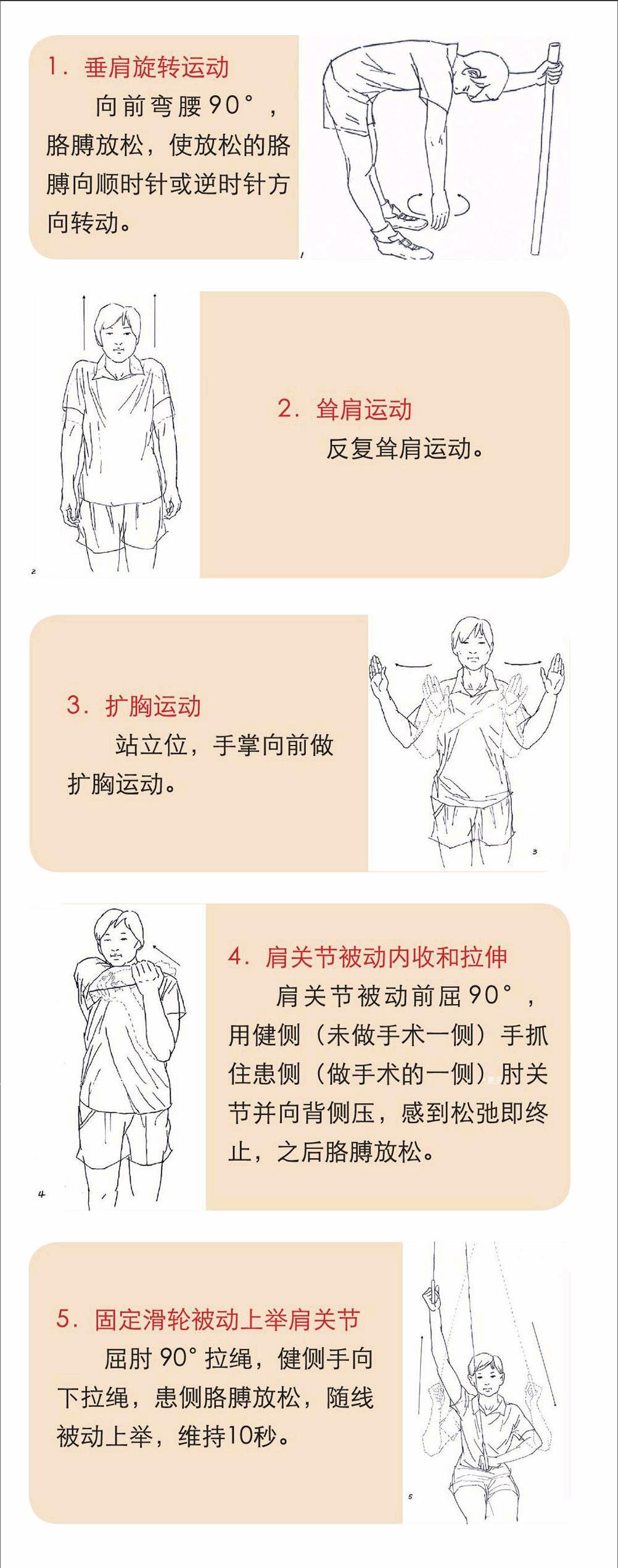
1.垂肩旋轉運動
向前彎腰90°,胳膊放松,使放松的胳膊向順時針或逆時針方向轉動。
2.聳肩運動
反復聳肩運動。
3.擴胸運動
站立位,手掌向前做擴胸運動。
4.肩關節被動內收和拉伸
肩關節被動前屈90°,用健側(未做手術一側)手抓住患側(做手術的一側)肘關節并向背側壓,感到松弛即終止,之后胳膊放松。
5.固定滑輪被動上舉肩關節
屈肘90°拉繩,健側手向下拉繩,患側胳膊放松,隨線被動上舉,維持10秒。
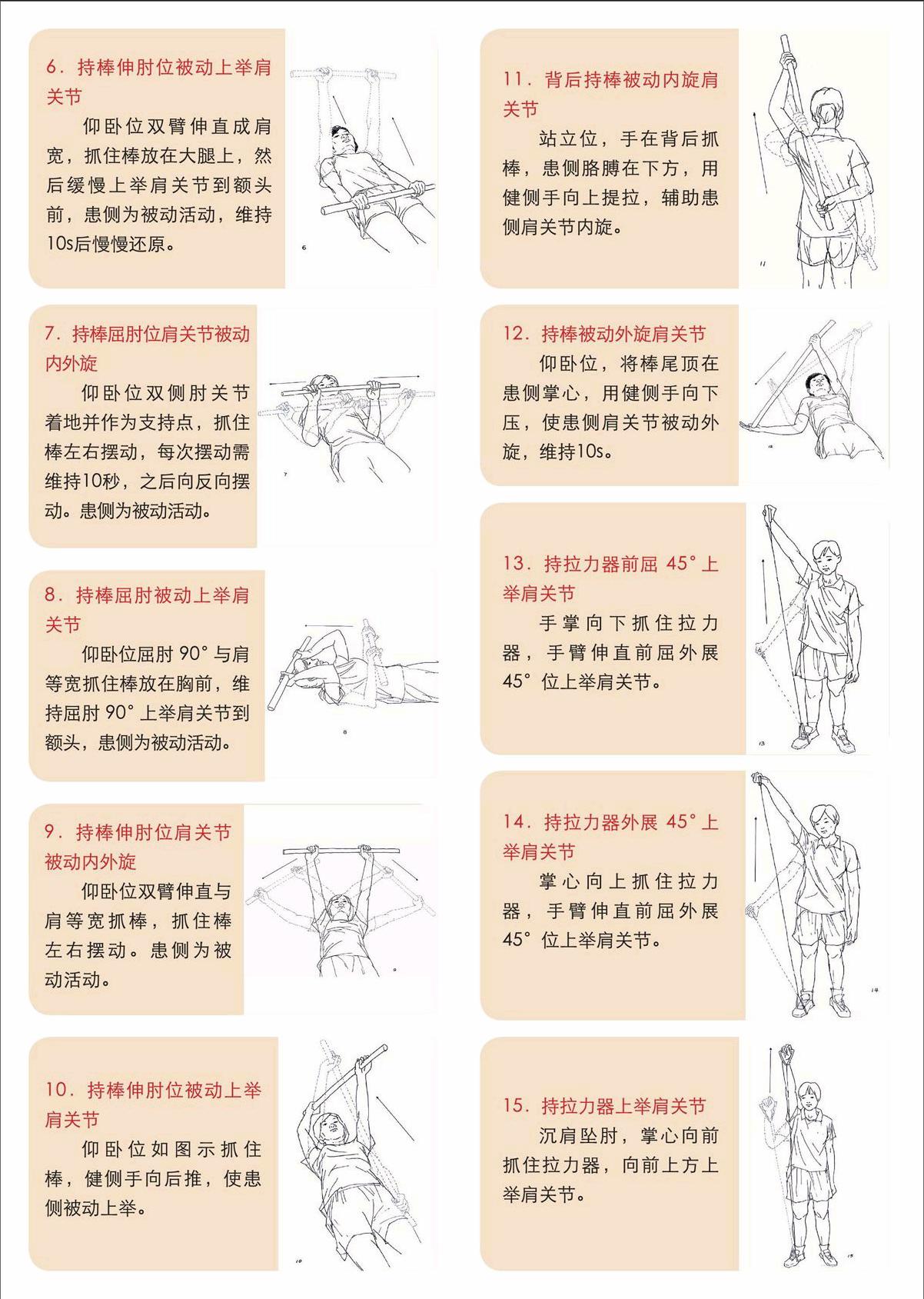
6.持棒伸肘位被動上舉肩關節
仰臥位雙臂伸直成肩寬,抓住棒放在大腿上,然后緩慢上舉肩關節到額頭前,患側為被動活動,維持10s后慢慢還原。
7.持棒屈肘位肩關節被動內外旋
仰臥位雙側肘關節著地并作為支持點,抓住棒左右擺動,每次擺動需維持10秒,之后向反向擺動。患側為被動活動。
8.持棒屈肘被動上舉肩關節
仰臥位屈肘90°與肩等寬抓住棒放在胸前,維持屈肘90°上舉肩關節到額頭,患側為被動活動。
9.持棒伸肘位肩關節被動內外旋
仰臥位雙臂伸直與肩等寬抓棒,抓住棒左右擺動。患側為被動活動。
10.持棒伸肘位被動上舉肩關節
仰臥位如圖示抓住棒,健側手向后推,使患側被動上舉。
11.背后持棒被動內旋肩關節
站立位,手在背后抓棒,患側胳膊在下方,用健側手向上提拉,輔助患側肩關節內旋。
12.持棒被動外旋肩關節
仰臥位,將棒尾頂在患側掌心,用健側手向下壓,使患側肩關節被動外旋,維持10s。
13.持拉力器前屈45°上舉肩關節
手掌向下抓住拉力器,手臂伸直前屈外展45°位上舉肩關節。
14.持拉力器外展45°上舉肩關節
掌心向上抓住拉力器,手臂伸直前屈外展45°位上舉肩關節。
15.持拉力器上舉肩關節
沉肩墜肘,掌心向前抓住拉力器,向前上方上舉肩關節。
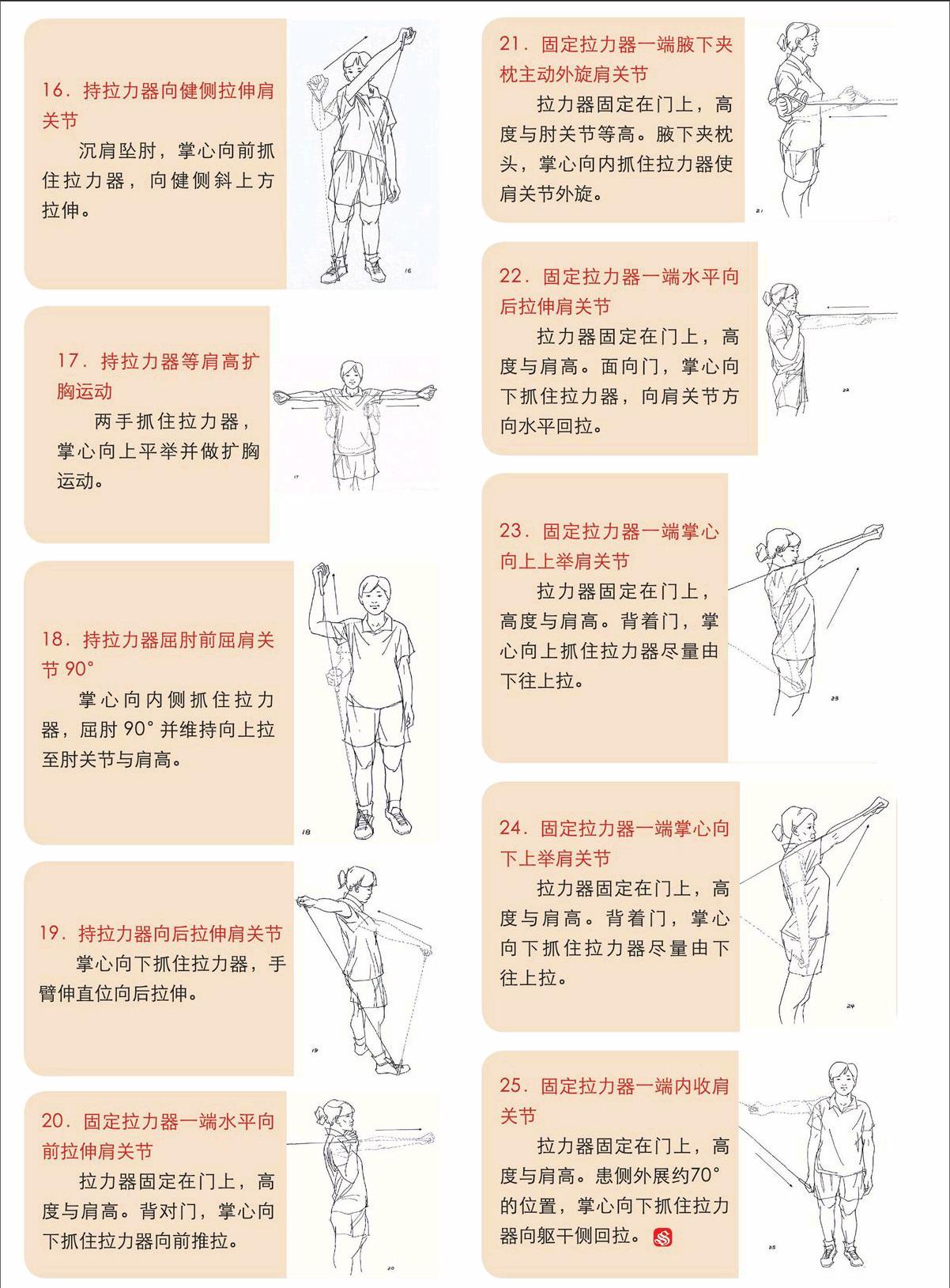
16.持拉力器向健側拉伸肩關節
沉肩墜肘,掌心向前抓住拉力器,向健側斜上方拉伸。
17.持拉力器等肩高擴胸運動
兩手抓住拉力器,掌心向上平舉并做擴胸運動。
18.持拉力器屈肘前屈肩關節90°
掌心向內側抓住拉力器,屈肘90°并維持向上拉至肘關節與肩高。
19.持拉力器向后拉伸肩關節
掌心向下抓住拉力器,手臂伸直位向后拉伸。
20.固定拉力器一端水平向前拉伸肩關節
拉力器固定在門上,高度與肩高。背對門,掌心向下抓住拉力器向前推拉。
21.固定拉力器一端腋下夾枕主動外旋肩關節
拉力器固定在門上,高度與肘關節等高。腋下夾枕頭,掌心向內抓住拉力器使肩關節外旋。
22.固定拉力器一端水平向后拉伸肩關節
拉力器固定在門上,高度與肩高。面向門,掌心向下抓住拉力器,向肩關節方向水平回拉。
23.固定拉力器一端掌心向上上舉肩關節
拉力器固定在門上,高度與肩高。背著門,掌心向上抓住拉力器盡量由下往上拉。
24.固定拉力器一端掌心向下上舉肩關節
拉力器固定在門上,高度與肩高。背著門,掌心向下抓住拉力器盡量由下往上拉。
25.固定拉力器一端內收肩關節
拉力器固定在門上,高度與肩高。患側外展約70°的位置,掌心向下抓住拉力器向軀干側回拉。
編輯/青鳥endprint

