前庭導水管擴大合并內耳畸形的影像學分析
邢慶娜,張小安,趙 鑫,姚曉賓
(1.鄭州大學第三附屬醫院放射科,河南 鄭州 450052;2.河南省腫瘤醫院檢驗科,河南 鄭州 450008)
前庭導水管擴大(EVA)最早由Carolo Mondini在1791年解剖一個先天性耳聾的孩子顳骨時發現。前庭導水管是在顳骨巖部內骨性通道,容納了淋巴管和淋巴囊以及靜脈前庭導水管。EVA可能是由于胚胎發育過程中淋巴管和淋巴囊異常的擴大和擴張所致。EVA已經被認為是最常見的內耳畸形,伴有感音神經性聽力損失。EVA往往合并其他內耳畸形,如與耳蝸發育不良存在一定的關聯,這可能是造成聽力損失的真正原因。隨著醫學影像學的發展,能夠更容易地識別以前還沒有被確定的其他內耳異常。本研究聯合應用MSCT和MRI技術探討EVA患者合并內耳畸形的影像學特征。
1 材料和方法
回顧性分析鄭州大學第三附屬醫院2010—2012年以橫斷位前庭導水管中點直徑≥1.5 mm或導水管外口寬度≥2.0 mm為標準診斷為EVA的患者30例。研究記錄了患者年齡、性別、聽力損失、相關的體格檢查和影像學檢查結果。30例患者,男18例,女12例,年齡6月~4.2歲,平均1.8歲,所有患者均行MSCT及MRI檢查。聽力測定參考患者當時的聽力測試結果。
MSCT為GE Light Speed 16排螺旋CT,成像為橫斷位0.625 mm層厚及層間隔,電壓120 kV、電流260 mA,骨算法重建,窗寬3 000,窗位700,冠狀位為由橫斷位成像重建而得,層厚及層間隔1.0 mm,視野為9.6 cm。MSCT圖像分析EVA標準是測量中部骨性水管直徑≥1.5 mm或外口寬度≥2.0 mm。MRI為GE Signa 1.5T的磁共振掃描儀,使用八通道相控陣頭線圈。軸位和冠狀位T2加權圖像、T1加權像及3DFieast成像,其中3DFieast成像的TR 5.5,TE 1.7/Fr,FOV 18×18, 窗寬 1 000 左右,窗位500 左右,矩陣 256×256。
MRI圖像的后期處理在ADW 4.2的工作站上進行包括容積重現、最大強度投影、多平面重建等三維重建成像,同時分別測量內淋巴囊的長徑(沿小腦半球表面)、寬徑最大值(垂直于長徑),在斜矢狀位上觀察內耳道神經的發育情況。EVA MRI圖像的診斷標準為在3DFieast成像的三維重建上測量高信號的內淋巴囊及淋巴管的內徑,大小參考MSCT的診斷標準。以上所有數據均測量3次取其平均值。
2 結果
2.1 EVA合并內耳畸形
結合CT和MRI成像,可見30例(60耳)的研究中,56(93.3%)耳有 EVA,26(86.7%)例顯示為雙側EVA。其中EVA的診斷CT與MRI的診斷符合率為100%,在合并內耳畸形上,45(80.4%)耳有一個或更多的內耳異常,30例患者中至少有24例合并一側內耳畸形(80.0%),不合并其他畸形的單純EVA中在56耳中只有11耳。而耳蝸發育不良(圖1~4)及前庭輕度擴張并耳蝸發育不良是最常見的合并畸形。本研究中30(53.6%)耳有耳蝸發育不良,9(16.1%)耳有前庭耳蝸發育不良。另外發病率相對較低的畸形還有耳蝸前庭共同腔畸形(圖5,6)、水平半規管囊狀擴張(圖7,8)及內聽道狹窄畸形并前庭蝸神經發育不良(圖9,10)等,具體的統計結果見表1。
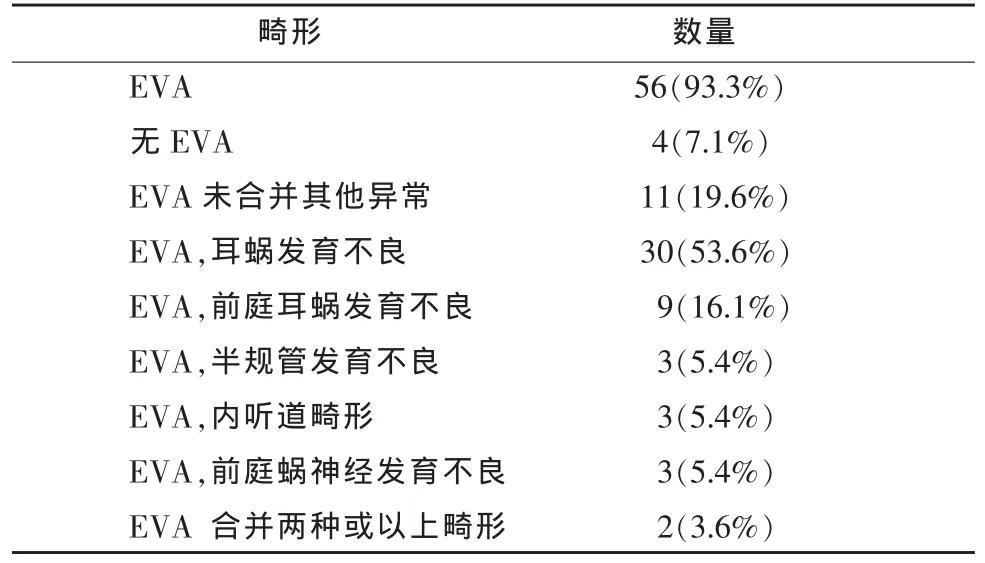
表1 影像學顯示EVA合并的耳蝸畸形(n=60耳)
2.2 EVA的CT和MRI的表現
前庭導水管的擴大在CT橫斷位上可見水平半規管或總骨腳出現層面巖錐后緣呈錐形或喇叭樣的骨質結構缺損,邊緣清晰銳利,其內口指向前庭且多與總腳相通(圖11,12)。而MRI上,MR水成像技術可更直觀的顯示內耳膜迷路的細微結構及內耳前庭蝸神經的發育情況,而周圍骨性結構呈低信號而顯示不清,從而提高內聽道內腦脊液和膜迷路內淋巴液信號強度,突出內聽道及膜迷路的影像,更加清晰顯示擴大的內淋巴管和內淋巴囊內的液體信號。尤其是在斜矢狀位上可見擴大的內淋巴囊-內淋巴管-前庭總腳相連,呈鳥嘴樣改變(圖13),在相應的斜矢狀位的CT重建圖像上亦可見相應鳥嘴樣的骨質結構改變(圖14)。
2.3 患者聽力損失特征
8例(26.7%)出生時就有聽力損失(為新生兒聽力篩查未通過或直接診斷為無聽力)。15例(50.0%)屬于出生后聽力損失。4例(13.3%)聽力損失與創傷相關。16例(53.3%)有漸進性聽力損失。3例(10.0%)出生后為突發性耳聾。1例(3.3%)剛開始一只耳聾,后發展至另一只耳朵。2例(6.7%)經歷了突然聽力損失。9例(30%)有耳鳴。3例(10.0%)講話口吃。9例(30.0%)有陣發性眩暈。
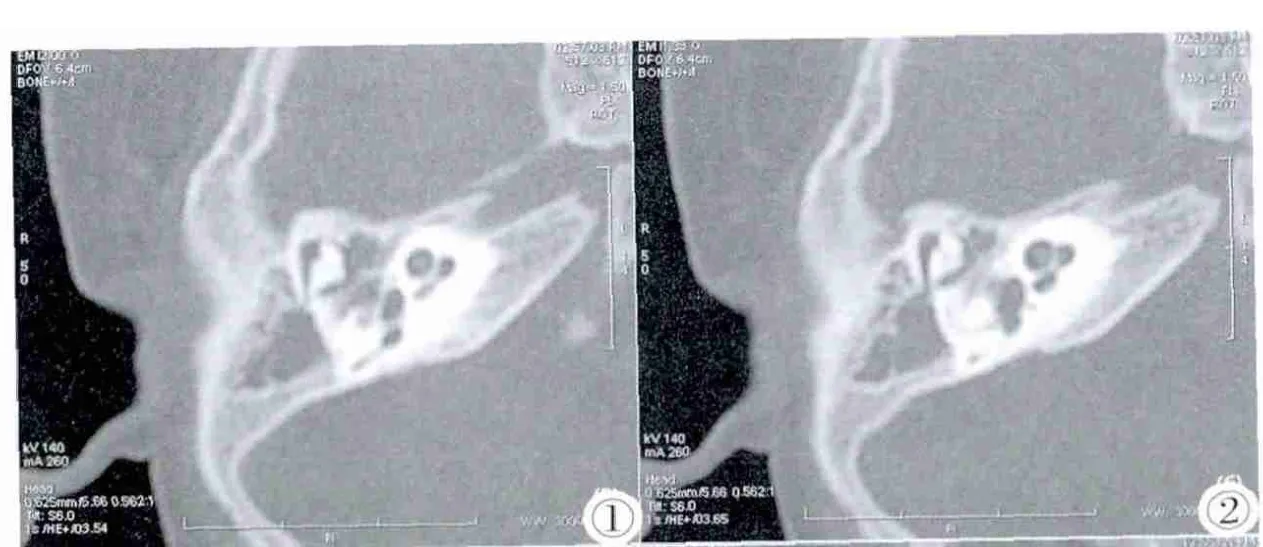
圖1,2 EVA合并耳蝸發育不良的連續層面的右耳CT圖像,可見耳蝸頂中周融合,底周未見明確異常。Figure 1,2. EVA patient with cochlear hypoplasia of the right ear on successive levels of CT image,fusion of the top and middle round of the cochlea,no clear abnormality of the bottom round.
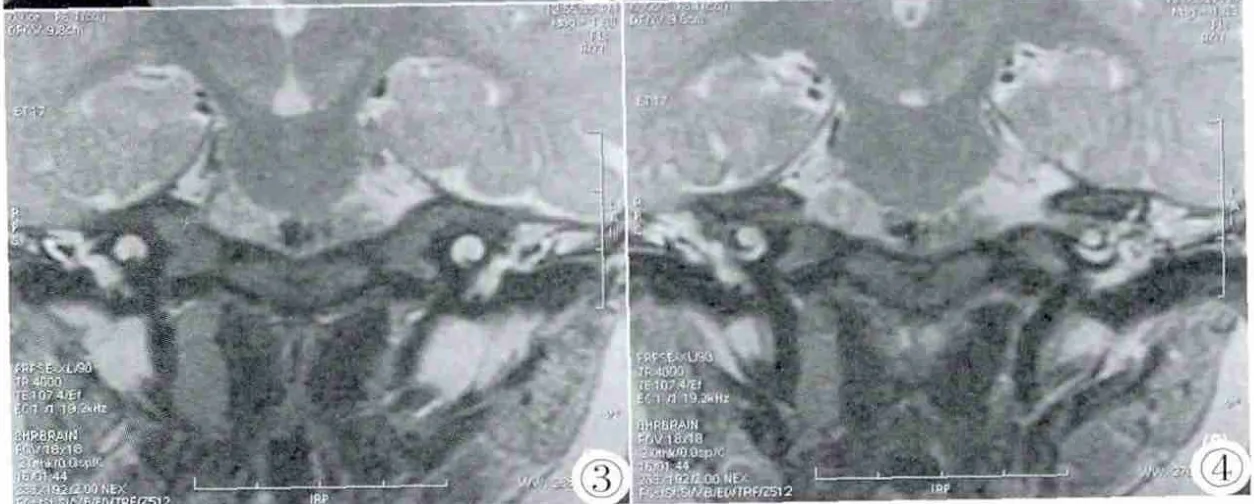
圖3,4 與圖1,2同一患者,MRI重T2連續層面圖像,可見耳蝸頂中周膜迷路融合,底周膜迷路未見異常。Figure 3,4. The same patient as Figure 1 and Figure 2,MRI heavy T2consecutive slice images,in fusion of membranous labyrinth of the cochlea and no abnormality of the bottom peripheral membranous labyrinth.
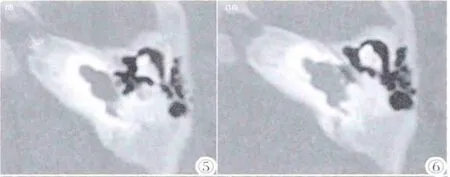
圖5,6 為一共同腔畸形的患者的CT連續層面圖像,可見耳蝸、前庭融合成一囊腔,失去正常的耳蝸及前庭結構。Figure 5,6. A common cavity malformation of the patient’s CT continuous slice images,showing the cochlea,vestibule fused into one cavity,loss of normal cochlear and vestibular structures.
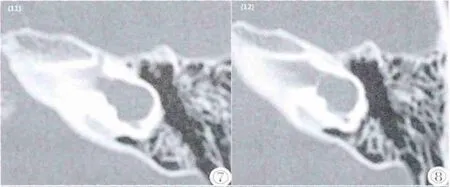
圖7,8 為一共同腔畸形耳合并水平半規管成囊狀擴張的CT連續層面圖像,耳蝸前庭融合成一囊腔,同時相應的水平半規管亦成囊狀擴張。Figure 7,8. A common cavity malformation combined with horizontalsemicircularcanaland cystic dilatation,cochlea and vestibular fused into a cavity,while the corresponding horizontal semicircular canal is also a cystic dilatation.
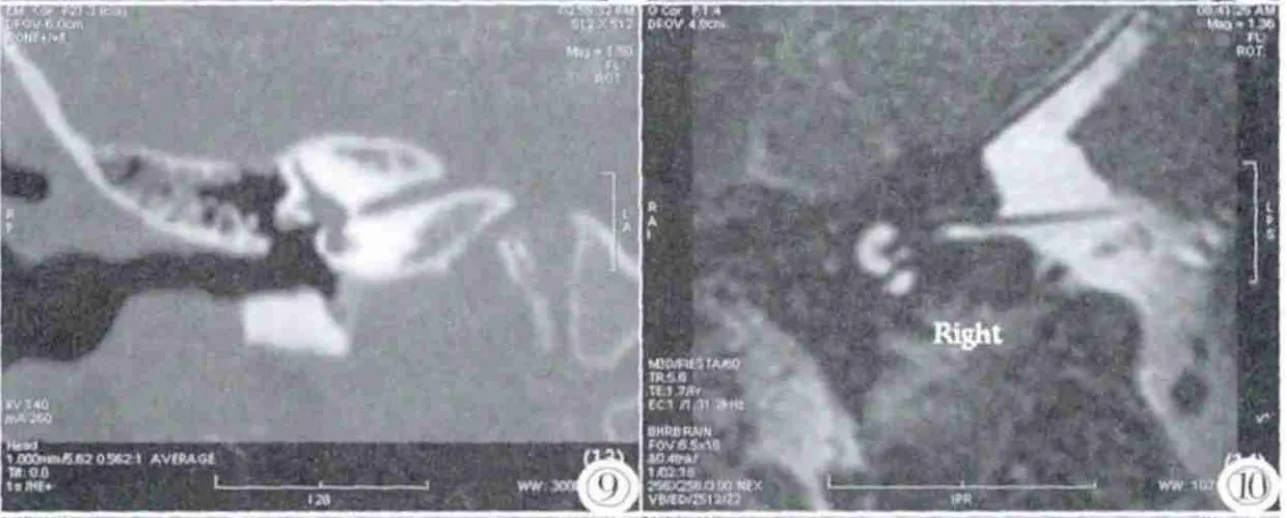
圖9,10 EVA合并內聽道狹窄患者的CT和MRI重建圖像,可見骨性內聽道明顯狹窄,同時MRI重建圖像可見其前庭蝸神經顯示纖細,發育不良。Figure 9,10. Enlarged vestibular aqueduct combined with internal auditory canal stenosisofpatient’sbony internalauditory canal stenosis,while MRI image reconstruction shows that their vestibular cochlear nerve slender and stunted.

圖11,12 可見顳骨巖部的三角形骨質缺損及擴大的前庭水管與總腳相通。Figure 11,12. Shows triangular bony defect of petrosal bone and enlarged vestibular aqueduct communicates with crus commune.
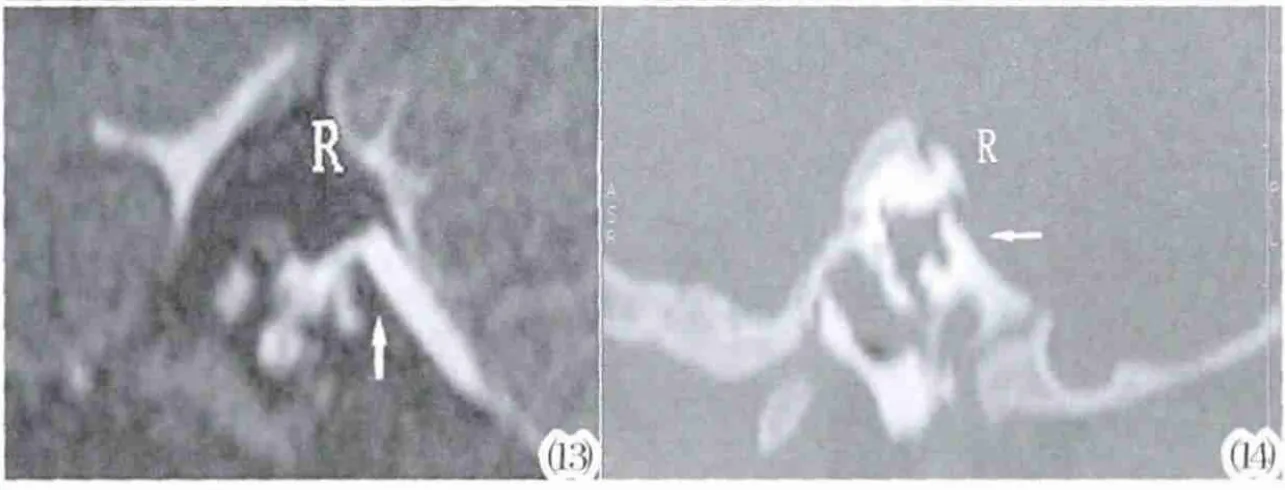
圖13,14 與圖11,12同一患者,CT和MRI水成像的斜矢狀位重建圖像,呈鳥嘴樣改變。Figure 13,14. The same patient as Figure 11 and Figure 12,CT and MRI imagings of oblique sagittal reconstruction images showed beak-like changes.
3 討論
眾所周知,EVA是公認的在兒童期發病的患者中最常見的感音神經性耳聾的影像學病因,并通常與其他內耳畸形共存[1-3]。最近,使用MRI和CT成像研究的與EVA相關的其他內耳畸形的發病率已有報道,從41%至88%不等[4]。Atkin等[5]報道78.4%的EVA患者合并一個或多個內耳畸形。在本研究中我們發現EVA患者合并其他內耳異常為80.4%,這一比例是更接近于報道較高的一端。EVA合并內耳異常較高發病率可能歸因于醫學影像學檢測技術的發展和CT、MRI技術的聯合應用。
本研究中,合并耳蝸發育不良30耳,所占比例最高,耳蝸發育不良多表現在CT上骨性耳蝸頂中周融合,底周正常或輕度擴大,在MRI上可見耳蝸的膜迷路呈頂中周融合,底周正常或輕度擴大,而前庭耳蝸發育不良表現為耳蝸發育不良的同時合并前庭的擴大,或完全迷路發育不全畸形、前庭和耳蝸共同腔畸形、分割不全(IP)(IPⅠ型即囊性耳蝸前庭畸形,IPⅡ型即Mondini畸形)。而合并的半規管畸形多為水平半規管的骨性管道和膜迷路顯示短粗,同時多合并前庭的擴大[6]。內聽道的畸形多為內聽道的狹窄,同時多合并前庭蝸神經管狹窄、前庭蝸神經的發育不良,在CT上可以明確的觀察到蝸神經骨性管道的狹窄[7],而MRI上可直接顯示發育不良的前庭蝸神經。本研究中主要發現內聽道狹窄的病例,未發現內聽道擴張病例,而內聽道正常者,前庭蝸神經的發育不良者僅1耳。對于內聽道的狹窄,CT觀察更直接,MRI上可以間接提示。合并多種畸形同時發生的病例亦不多見。從本研究結果可見最常見的合并內耳畸形為耳蝸發育不良。
內耳畸形曾被認為無法進行人工耳蝸植入手術,但是隨著手術方法的改進和人工耳蝸裝置的發展,很多報道已經證明內耳畸形的患者同樣可有較好的植入效果,但是手術方法和電極類型的選擇應根據不同的畸形類型而異[8-9]。這就要求放射科醫生對內耳畸形有準確全面的認識,對畸形類型做出細致的分類,從而協助耳科醫生預測手術中可能發生的情況并制訂手術計劃。
雖然EVA的病因學仍存在爭論,但我們的研究結果表明EVA是感音神經性聽力損失的影像學標志,雖然EVA并非患者聽力損失的直接原因,但是可能由其伴隨的內耳異常,如耳蝸發育異常、前庭蝸神經的發育不良等因素所造成。我們期待影像學的發展,對于耳蝸有一個更高分辨率的觀察以便找出造成聽力損失的真正原因,為臨床手術治療和人工耳蝸植入提供更為可靠的診斷結果。
[1]Koesling S,Rasinski C,Amaya B.Imaging and clinical findings in large endolymphatic duct and sac syndrome[J].Eur J Radiol,2006,57(1):54-62.
[2]Masuda S,Usui S,Matsunaga T.High prevalence of inner ear and/orinternalauditory canalmalformationsin children with unilateral sensorineural hearing loss [J]. Int J Pediatr Otorhinolaryngol,2013,77(2):228-232.
[3]Yiin RS,Tang PH,Tan TY.Review of congenital inner ear abnormalities on CT temporal bone[J].Br J Radiol,2011,84(1005):859-863.
[4]Albert S,Blons H,Jonard L,et al.SLC26A4 gene is frequently involved in nonsyndromic hearing impairmentwith enlarged vestibular aqueduct in Caucasian populations[J].Eur J Hum Genet,2006,14(6):773-779.
[5]Atkin JS,Grimmer JF,Hedlund G,et al.Cochlear abnormalities associated with enlarged vestibular aqueduct anomaly[J].Int J Pediatr Otorhinolaryngol,2009,73(12):1682-1685.
[6]王曉琪,張書田,袁宏麗,等.小兒前庭導水管擴大畸形的CT診斷[J]. 中國臨床醫學影像雜志,2012,23(12):877-878.
[7]葉玉芳,張淑倩,賈秀川,等.64層螺旋CT后處理技術在外中內耳畸形診斷中的價值 [J].中國臨床醫學影像雜志,2011,22(5):337-339.
[8]李建紅,王振常,鮮軍舫,等.MRI在先天性內耳畸形兒童人工耳蝸植入術前的評估價值[J]. 磁共振成像,2012,3(6):23-27.
[9]王斌,魏朝剛,曹克利.內耳共同腔畸形電刺激聽覺腦干誘發電位輔助人工耳蝸植入術及其療效評估[J].臨床耳鼻咽喉頭頸外科雜志,2011,25(10):8-12.
- 中國臨床醫學影像雜志的其它文章
- 先天性肩胛骨高位癥1例
- 腦靜脈竇血栓的常規MRI及MR擴散加權成像研究
- 茳本刊投稿必讀滎

