根治性全胃切除空腸間置代胃術在胃癌患者中的應用效果觀察
吳超 汪全新 張保
[摘要]目的 探討根治性全胃切除空腸間置代胃術對胃癌患者的療效。 方法 選取2007年3月~2010年3月我院收治的胃癌患者80例,作為研究對象,患者均于手術術前、術后7d、術后6個月內進行相關指標檢測,1年內進行持續隨訪。 結果 80例胃癌患者全部順利完成了手術,無手術死亡病例。患者術后癥狀消失,進食順利,體重增加,無嚴重并發癥發生。在1年的隨訪期內也無患者死亡。 結論 在全胃切除后實施連續空腸間置術對消化道進行重建,既能最大限度清除癌變病灶又能保留胃腸道的生理功能,減少術后食管反流等并發癥的發生并提高患者的術后營養狀況。而且胃切除空腸間置代胃術操作簡單,患者生存率較高,十分適宜臨床的廣泛應用和普及。
[關鍵詞]根治性全胃切除空腸間置代胃術;胃癌;臨床療效
[中圖分類號]R735.2 [文獻標識碼]B [文章編號]2095-0616(2014)20-158-03
Observation on the curative effect of radical total gastrectomy jejunal interposition on gastric carcinoma
WU Chao WANG Quanxin ZHANG Bao
Department of General Surgery,the Northern Province Hongan Peoples Hospital,Hongan 438400,China
[Abstract]Objective To explore the efficacy of radical total gastrectomy jejunal interposition in patients with gastric cancer. Methods 80 patients with gastric cancer in our hospital from March 2007 to March 2010 were selected as the research object.Relevant indexes in all patients were tested prior to operation and 7 days and 6 months after operation,and one-year continuous follow-up was conducted. Results Operation on all the 80 cases of gastric cancer patients were all successfully completed,without death.Postoperative symptoms disappeared,and all patients ate well,with gaining weight and no serious complications occurred.In the one-year follow-up no death occurred. Conclusion The implementation of continuous jejunum after total gastrectomy interposition reconstruction of digestive tract can maximally remove cancerous lesions and preserve the physiological function of the gastrointestinal tract.It can also reduce the occurrence of postoperative esophageal reflux complications and improve the patientspostoperative nutrition status.And gastrectomy jejunal interposition boasts the advantages of simple operation,higher survival rate of the patients,very suitable for clinical application and popularization.
[Key words]Radical total gastrectomy jejunal interposition; Gastric cancer; Clinical effect
胃癌是消化系統最常見的惡性腫瘤,其發病率和死亡率居于我國惡性腫瘤的首位[1],世界范圍內居第二位。胃癌的發生發展機制至今尚不清楚,主要治療方式是實施外科手術。根治性全胃切除術是治療胃癌及消化道重建最常用方法之一。但是全胃切除術后并發癥也較多,如反流性食管炎、營養吸收障礙等。故良好的代胃術是減少這些并發癥的關鍵。1952年,Longmire[2]提出了空腸間置代胃術——將一段空腸插在食管和十二指腸之間(間置空腸),見圖1。現今,這種治療胃癌及消化道重建的方式獲得了良好的臨床效果。為研究根治性全胃切除空腸間置代胃術對胃癌患者的療效,我院選取2007年3月~2010年3月收治的胃癌患者80例,作為研究對象,并與術后進行療效的觀察。現將結果報道如下。
1 資料與方法
1.1 一般資料
選取2007年3月~2010年3月我院收治的胃癌患者80例,作為研究對象,所有患者入院后均通過胃鏡取材病理檢查確診為胃癌,并可行根治性全胃切除空腸間置代胃術。其中男58例,女22例,年齡19~67歲,平均(55.2±6.8)歲。癌變部位中41例患者為全胃、胃中區12例、胃上區11例、殘胃癌8例、胃下區8例;病理檢查中腺癌65例、印戒細胞癌8例、黏液腺瘤5例、彌漫性全胃癌2例。
1.2 治療方法
80例癌癥患者均采用全身麻醉并實施氣管插管,經腹入路,后進行常規病理探查,確定胃部腫瘤的位置及淋巴結腫大情況,進行淋巴結清掃并確定選擇手術方式。在距屈氏韌帶下方約30cm游離一段長約30cm的帶血管的空腸,將游離的空腸經結腸后,行食管—空腸端吻合,空腸與十二指腸端吻合。最后將空腸十二指腸吻合口遠端10cm的空腸與距離屈氏韌帶15cm處的空腸進行側側吻合,使用閉合器將十二指腸、空腸吻合口遠側空腸以及空腸腸管予以閉合,全部完成空腸間置代胃消化道重建術。全部患者均于手術術前、術后7d、術后6個月內進行相關指標檢測,1年內進行持續隨訪,且隨訪全部成功。
1.3 評價方法
1.3.1 手術相關指標 胃癌患者術后并發癥(瘺,狹窄,梗阻)發生率。
1.3.2 營養指標 記錄術前、術后7d、術后6個月的體重及血清白蛋白、血紅蛋白(Hb)、淋巴細胞的計數、預后營養指標(PNI)。PNI=10×血清白蛋白(ALB:g/dL)+0.005×總淋巴細胞計數(/mm3)[3]。
1.3.3 生活質量評價 生活質量采用Visiek評分的觀察:Ⅰ級無癥狀;Ⅱ級偶有癥狀;Ⅲ級癥狀明顯尚可耐受;Ⅳ級為癥狀明顯無耐受[4]。
1.4 統計學處理
本研究采用SPSS17.0軟件進行分析,患者手術前后資料比較采用t檢驗,P<0.05為差異有統計學意義。
2 結果
本組80例胃癌患者無手術死亡病例,手術后3d即可飲水,5d進流質,7d進半流質,1個月可進普食。
2.1 手術相關指標結果
術后并發切口感染5例,淋巴漏8例,胃排空障礙1例,所有患者術后均進行2~6次的規律化療。在1年的隨訪期內,患者均存活。
2.2 營養指標結果
于手術術前、術后7d、術后6個月觀測胃癌患者體重、血清總蛋白、血清白蛋白、血紅蛋白(Hb)、淋巴細胞計數。詳細結果見表1。預后營養指標(PNI)見表2。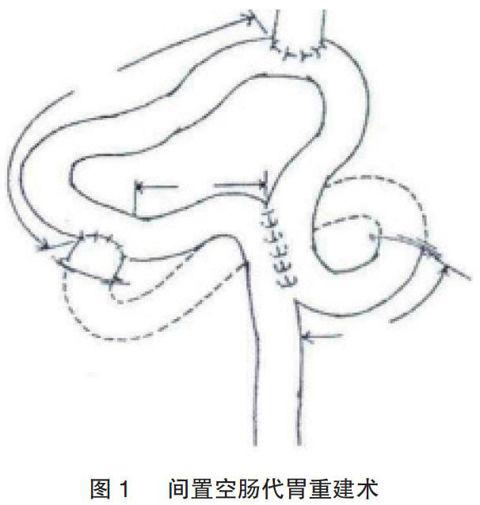
2.3 生活質量評價
術后1年對患者生活質量采用Visiek評分觀察結果詳見表3。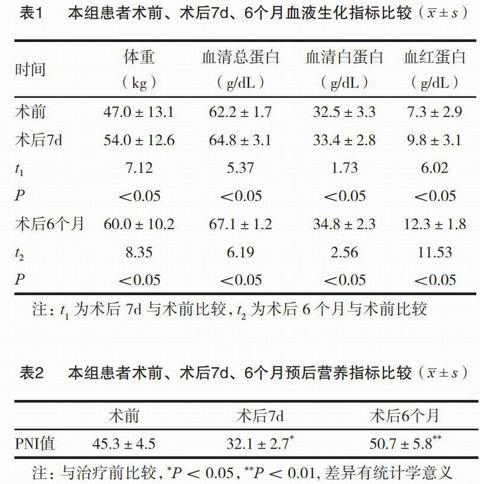
3 討論
自1897年,Schlatter成功的實施了首例全胃切除和食管空腸端側吻合,至今已有100多年的歷史。胃癌外科治療的兩個重要環節是徹底清除癌、重建符合生理上的消化道[5]。但是癌灶的徹底清除就必然會使較多胃組織被切除如全胃切除,伴隨全胃切除術后胃容積的喪失,患者常會出現食量減少及食欲減退,且會導致食物排空過快,與消化液接觸拌和不夠而造成吸收不佳,終致患者體重減輕和明顯營養不良[6-7],使臨床上重建工作更加困難,故重建消化道已成為胃癌根治術熱點和難點。
理想的消化道重建術應具備以下特點:(1)食物可以被貯存并能被消化吸收,能減少反流性食管炎等并發癥的發生;(2)保持胃癌患者十二指腸的連續性,維持較好營養狀態和生存質量;(3)手術操作簡便,容易推廣。目前各種消化道重建主要集中于先恢復消化道的生理連續性,維持食物正常生理途徑[8-9]。Roux-en-Y食管空腸吻合代胃術、間置空腸代胃術、袢式空腸代胃術、Roux-en-Y雙腔遠端代胃術是現在比較有代表性的四種代胃術[10]。根治性全胃切除空腸間置代胃術的主要作用有:(1)在切除癌變病灶最大的基礎上最大程度上保留患者消化道正常的生理功能;(2)可以明顯的降低術后并發癥的發生率,如:反流性食管炎、食管空腸吻合口瘺等;(3)此種方法手術步驟簡單,操作方便,吻合口張力小,能顯著地提高患者預后生活水平。而且采用全胃切除空腸間置代胃術代胃空腸保留了正常神經運動功能,既避免了胃癌患者發生反流性食管炎,又有良好的排空功能;食糜經代胃空腸后流經十二指腸能刺激消化液的正常分泌,能更大程度上模擬實際生理狀態;手術操作簡單,提高手術的成功率[11-12]。本研究資料結果顯示,采用全胃切除空腸間置代胃術治療胃癌,患者手術相關指標、營養指標、生活質量評價指標都明顯優于術前,說明全胃切除空腸間置代胃術治療胃癌療效顯著,適宜臨床的廣泛應用和普及。
[參考文獻]
[1]陳海軍,譚震森,黃桂珍.腸內與腸外營養對胃癌患者術后應激狀態的影響[J].現代醫院,2009,9(5):30-32.
[2]李啟剛.全胃與近端胃切除術治療近端胃癌的meta分析[D].重慶:重慶醫科大學,2013:26-27.
[3]郭為佳.空腸間置在近側胃癌根治術中應用的臨床研究[D].石家莊:河北醫科大學,2009:19.
[4]詹宏杰.全胃切除術后功能性間置空腸的前瞻性隨機對照臨床研究[D].天津:天津醫科大學,2013:5.
[5]梁寒.胃癌術式對患者術后營養的影響[J].中華腫瘤臨床,2007,34(12):716-720.
[6]阮戈,談凱.根治性全胃切除空腸間置代胃術治療37例胃癌患者臨床作用分析[J].現代預防醫學,2012,39(9):2377-2379.
[7]莫毓,蔡尚坤,尹林.胃癌全胃切除空腸間置代胃術24例報告[J].臨床醫學,2011,10(36):59.
[8]李鄧松,鄭樹武,劉金焱.全胃切除后消化道重建對生活質量的影響[J].臨床醫學,2013,34(13):1946-1947.
[9]張海濤.全胃切除術后兩種消化道重建術的探討[J].臨床醫學,2013,11(26):440-441.
[10]李同飛.全胃切除后四種代胃術近期療效比較[D].泰安:泰山醫學院,2011:30-32.
[11]Rea T,Bartolacci M,L combruni E,et al.Study of the antirefluxaction of theRoux-eu-Y jejunal loop in reconstruction after gastrectomy and nutritional status inthe follow-up[J].Ann Ital Chit,2005,76(4):343-351.
[12]汪衛平.連續性空腸間置在胃次全切除術消化中的應用[J].實用醫學雜志,2011,27(1):158-159.
(收稿日期:2014-07-22)

