冠心病患者糖化血紅蛋白水平與冠脈病變的關系研究
劉明麗,李 松,王麗艷
(河北省承德市中心血站,河北 承德 067000)
冠心病患者糖化血紅蛋白水平與冠脈病變的關系研究
劉明麗,李 松,王麗艷
(河北省承德市中心血站,河北 承德 067000)
目的 探討冠心病(CHD)患者的糖化血紅蛋白(HbA1c)水平與冠脈病變的關系。方法 選擇擬診為CHD,并經冠狀動脈造影(CAG)確診的140例患者,根據冠脈病變支數(三支病變組、雙支病變、單支病變)、程度(Ⅲ、Ⅱ、Ⅰ)分組,并選擇50例健康者入對照組,分別檢測HbA1c水平,分析其與冠脈病變支數、程度的關系。結果 CHD組HbA1c水平較對照組明顯升高(P<0.05),而其他資料比較差異無統計學意義(P均>0.05)。三支病變組HbA1c水平明顯高于雙支病變組、單支病變組,雙支病變組明顯高于單支病變組,差異均有統計學意義(P均<0.05)。Ⅲ組HbA1c水平明顯高于Ⅱ組、Ⅰ組,Ⅱ組明顯高于Ⅰ組,差異均有統計學意義(P均<0.05)。高HbA1c水平是CHD的獨立危險因素(P<0.05)。結論 HbA1c不僅能反映對DM患者血糖的控制情況,也是預測CHD發生、發展的重要風險標志物。
冠心病;糖代謝異常;糖化血紅蛋白;冠脈病變
冠心病(Coronary heart disease, CHD)是嚴重危害人類生命健康的一類疾病,隨著老齡化日益加劇,其發病率、病死率呈現上升趨勢[1]。傳統研究顯示,年齡、肥胖、缺乏體力活動、吸煙、A型血型性格、高血壓、高血脂、胰島素抵抗等是CHD的風險因子,而后續研究顯示,基因遺傳、炎癥、感染、代謝因素等也是CHD的危險因子。其中糖尿病(diabetes mellitus,DM)可誘發心血管病變的觀點已獲得多數學者的肯定[2]。單次血糖檢查因僅能反映采血即刻情況,故不能用以評價長期血糖水平,而糖化血紅蛋白(HbA1c)是血液中的葡萄糖與血紅蛋白結合后的產物,可反映受檢前3個月內的血糖水平,故其準確性更高[3]。本研究探討了CHD患者的HbA1c水平與冠脈病變的關系,以期為臨床提供一些指導。
1 臨床資料
1.1一般資料 選擇2013年1月—2014年6月在承德市中心血站擬診為CHD,并經冠狀動脈造影(CAG)確診的患者,由2名以上有經驗醫師完成CAG,結果顯示冠脈系統分支(左冠脈主干、左回旋支、左前降支、右冠脈)中至少1支的內徑狹窄>50%;均簽署知情同意書且自愿入組。排除標準:合并可誘發冠脈非粥樣硬化性狹窄的疾病(如冠脈炎、主動脈瓣重度狹窄等)者,心功能不全者,合并腦血管、周圍血管疾病者,合并其他重要臟器(肝、膽、腎等)、系統(血液、免疫等)疾病者,合并其他不適合參與試驗的疾病(如急慢性感染、惡性腫瘤等)者,既往已確診為DM,或正使用降糖類藥物。按照上述標準,共收集到140例CHD患者。另外,選擇50例健康者作為對照組,冠脈造影、血糖檢測均正常。2組一般資料見表1。

表1 2組一般資料比較
1.2 分組方法 ①冠脈病變支數:冠脈系統分支(左冠脈主干、左回旋支、左前降支、右冠脈)中內徑狹窄>50%者,各計1支,根據病變支數分為3組:單支病變組36例,雙支病變組56例,三支病變組48例。②Gensini積分[4]:對每支血管的狹窄程度行定量分析,無狹窄,狹窄程度<25%、25%~49%、>49%~74%、>74%~89%、>89%~98%、>99%分別計0分、1分、2分、4分、8分、16分、32分。再將上述得分乘以各分支相應系數,左主干、左前降支(近段、中段、遠段)、對角支(第一、第二)、左回旋支(近段、遠段)、后降支、后側支、右冠脈病變(近段、中段、遠段)分別×5.0,2.5,1.5,1.0,1.0,0.5,2.5,1.0,1.0,0.5,1.0,1.0,1.0;上述病變分支累計積分總和,即冠脈病變狹窄程度總積分;按上述總積分分組:0分<總積分<20分為Ⅰ組,共67例;20分≤總積分<40分為Ⅱ組,共31例;總積分≥40分為Ⅲ組,共42例。
1.3 檢測指標 HbA1c檢測:選擇NycoCard Reader Ⅱ型多功能全定量檢測儀(耐科明公司公司,挪威),采用生化層析法檢測,主要步驟:采2 mL肘靜脈血,加入抗凝劑EDTA;取含有由甘氨酰胺緩沖液(含鋅)、染料硼酸綴合物、表面活性劑組成的試劑的試管,加入5 μL全血,振搖混勻,靜置2 min,再混勻;得均勻懸液后,用吸管取25 μL滴入反應板上的反應孔中部,待懸液滲入濾膜后,等待15~20 s;取25 μL由嗎啉緩沖液、表面活性劑組成的試劑作洗滌劑,將其滴入反應板,待洗滌液滲入濾膜后,等待10 s;由儀器自動檢測,并讀取測定結果。血糖檢測:囑咐受試者檢測前晚晚餐后不可進食;次日清晨采5 mL空腹靜脈血,采用Beckmen-5400型血液生化自動分析儀(貝克曼庫爾特商貿有限公司,美國),測定空腹血糖(FBG);配制葡萄糖溶液(75 g葡萄糖粉+300 mL溫水),囑咐患者在5 min內喝完,并從喝第1口開始計時,120 min后采5 mL靜脈血,測定餐后2 h血糖(2hPG)。
1.4 統計學方法 采用SPSS 19.0統計軟件處理,定性資料以例(%)表示,采用2檢驗;定量資料以表示,采用t檢驗或F檢驗;單變量與冠脈病變關系的研究采用Logistic回歸分析。按α=0.05的檢驗水準,以P<0.05為差異有統計學意義。
2 結 果
2.1CHD組和對照組FBG、2hPG、HbA1c比較CHD組的HbA1c水平較對照組明顯升高,差異有統計學意義(P<0.05),而FBG、2hPG比較差異無統計學意義(P均>0.05)。見表2。
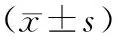
表2 CHD組和對照組FBG、2hPG、HbA1c比較
2.2 不同冠脈病變支數組HbA1c水平 三支病變組HbA1c(8.23±1.19)%,雙支病變組HbA1c(7.21±1.09)%,單支病變組HbA1c(6.32±0.84)%。三支病變組HbA1c水平明顯高于雙支病變組、單支病變組,雙支病變組明顯高于單支病變組,差異均有統計學意義(P均<0.05)。
2.3 不同冠脈病變程度HbA1c水平 Ⅲ組HbA1c(8.90±0.76)%,Ⅱ組HbA1c(7.54±0.34)%,Ⅰ組HbA1c(6.27±0.61)%。Ⅲ組HbA1c明顯高于Ⅱ組、Ⅰ組,Ⅱ組明顯高于Ⅰ組,差異均有統計學意義(P均<0.05)。
2.4 單因素Logistic回歸分析 以HbA1c水平為自變量,冠脈病變程度為因變量,行單因素Logistic回歸分析,結果顯示:高HbA1c水平是CHD的獨立危險因素[OR=1.208,95%CI(1.950,5.754),P=0.000]。
3 討 論
隨著社會的飛速發展及生活方式的不斷改變,DM發病率呈現明顯上升趨勢,已成為全球性的常見病、多發病,因其核心問題——心血管類并發癥,也使DM成為了人類致死、致殘的主要原因[5]。大量臨床研究顯示,血糖濃度即使低于DM確診濃度,也是心血管疾病危險因素,提示心血管類并發癥可在DM早期甚至前期出現。因此,DM的準確診斷有利于其心血管類并發癥的早期發現及預防。FBG、2hPG是DM診斷指標之一,因僅能反映某一刻的血糖水平,且受機體狀況、飲食、情緒、用藥等因素影響明顯,故其漏診率、誤診率相對較高[6]。本研究結果顯示,CHD組患者的FBG、2hPG雖然高于正常對照組,但差異均無統計學意義(P均>0.05),這可能與其檢測受到上述多種因素影響有關。因此,本研究選用了DM診斷“金標準”——HbA1c為研究指標,探討了其與冠脈病變的關系。
HbA1c是血液中的葡萄糖與血紅蛋白結合后的不可逆產物,其在紅細胞內合成的進程連續緩慢,合成周期則貫穿于紅細胞壽命(3個月)全過程,HbA1c生成速度與紅細胞周圍血糖濃度及其暴露在血糖中的時間保持一致。因此,HbA1c水平可客觀反映受檢前3個月內的血糖水平。本研究結果顯示,隨著冠脈病變支數增加,HbA1c水平逐漸升高;隨著冠脈病變程度加劇,HbA1c水平也逐漸升高;以HbA1c水平為自變量,冠脈病變程度為因變量,行單因素Logistic回歸分析結果顯示:高HbA1c水平是CHD的獨立危險因素,均提示HbA1c與冠脈病變密切相關。DM并發心血管類疾病是多種機制協同作用的結果,故十分復雜,但對于高血糖可能是各作用機制的啟動環節已得到多數學者的認可[7-8]。HbA1c水平持續升高,提示患者一直處在高血糖狀態,而在高血糖誘發冠脈病變的可能機制中,非酶性糖化學說(通過非酶性催化,血糖可與體內蛋白質反應,生成失去原有生理功能的糖基化終末產物,從而對機體產生不良影響)備受推崇。
HbA1c本身即屬糖基化產物,臨床研究提出,糖基化終末產物可促進冠脈粥樣硬化進程[9]。因此,其在DM并發心血管類疾病中起著重要作用。糖基化終末產物參與冠脈粥樣硬化進程的作用機制主要為:①細胞增殖、基底膜增厚是血管病變、DM的共同病理改變;研究顯示,糖基化終末產物可積聚在基底膜蛋白及血管壁膠原上,隨著其堆積量增加,可導致膠原纖維之間的過度交聯(共價)[10],不僅改變了膠原纖維的性質(如機械強度),致使血管順應性因其硬化而下降,也增加了膠原纖維結構的穩定性,使其降解速度變慢,加劇膠原纖維的堆積。②除對機體的直接影響外,糖基化終末產物還可通過激活其他途徑威脅機體健康;例如氧化反應,若機體生理狀態正常,體內多種蛋白的氨基團或N端殘基可被各種基因置換、保護,但因其多發生在大分子物質上,更易發生非酶糖化,之后可誘發氧化反應,不僅能生成氧自由基、超氧離子,還可加快脂質氧化,直接損傷血管的內皮細胞,而臨床認為氧化低密度脂蛋白的增加是血管粥樣硬化之基礎[11]。③糖基化終末產物也可通過激活各類細胞(如平滑肌細胞、內皮細胞等)細胞膜上特異性的受體,發生系列生物學反應,以此在冠脈粥樣硬化進程中發揮作用。④作為抗原,糖基化終末產物還可直接誘發免疫反應,并通過對循環免疫復合物的攝入,引發補體系統作用;在動脈粥樣硬化進程中,免疫機制也發揮著重要作用。
近年來,就HbA1c與DM大血管并發癥間關系的研究逐漸增加,降低HbA1c水平可明顯減少DM大血管并發癥CHD的發生[10-11]。這說明HbA1c不僅能反映對DM患者血糖的控制情況,也是預測CHD發生、發展的重要風險標志物。本研究因時間、樣本、實驗條件等限制,未對HbA1c進行重復測定,另外CHD的危險因素多且復雜,很難完全排除其他因素的干擾,這些均可能對試驗結果有一定影響,因此仍有深入探討空間。
[1]SluikD,BeulensJW,WeikertC,etal.Gamma-glutamyltransferase,cardiovasculardiseaseandmortalityinindividualswithdiabetesmellitus[J].DiabetesMetabResRev,2012,28(3):284-288
[2] 胡大一,潘長玉,中國心臟調查組. 中國住院冠心病患者糖代謝異常研究-中國心臟調查[J]. 中華內分泌代謝雜志,2006,22(1):7-10
[3]AmericanDiabetesAssociation.Standardsofmedicalcareindiabetes2009[J].DiabetesCare,2012,35(1):11-63
[4]GensiniGG.Amoremeaningfulscoringsystemfordeterminingtheseverityofcoronaryheartdisease[J].AmJCardiol,1986,51(3):606-607
[5] 閆慶凱,鄧宜鸝,方慧,等. 2型糖尿病合并冠心病患者血清γ谷氨酰胺轉移酶與冠脈病變嚴重程度的相關性[J]. 第三軍醫大學學報,2014,36(15):1610-1613
[6] 肖遠飛,李紅,容秋心. 關于糖化血紅蛋白檢測基礎與臨床意義的研究進展[J]. 標記免疫和臨床,2005,12(2):114-116
[7]ElizabethMPH,MichaelW,SteffesH,etal.GlycatedHemoglobin,diabetes,andcardiovascularriskinnondiabeticadults[J].NEnglJMed,2010,362(9):800-811
[8]PreissD,SattarHG.HbA1c:ausefulcardiovascularriskmarkerinthosewithoutdiabetes[J].Diabetologia,2010,53(12):2468-2469
[9] 蔣英. 糖基化血紅蛋白在動脈粥樣硬化中的作用[J]. 臨床醫學,2002,22(3):2-3
[10] 李亞冬,李雅君. 正常糖代謝狀態下糖化血紅蛋白與冠心病的相關性研究[J]. 河北醫藥,2013,35(16):2420-2422
[11]MengJ,SakataN,TakebayashiS,etal.Advancedglycationendproductsofthemaitlardreactioninaorticpepsin-insotubleandpepsin-sotublecollagenfromdiabeticrats[J].Diabetes,1996,45(8):1037-1043
10.3969/j.issn.1008-8849.2015.23.023
R541.4
B
1008-8849(2015)23-2573-03
2015-01-20

