多層螺旋CT增強掃描在胃癌術前TNM分期中的應用價值
伏紅超,周 慧,梁凱軼
(上海市嘉定區中心醫院,上海 201800)
多層螺旋CT增強掃描在胃癌術前TNM分期中的應用價值
伏紅超,周 慧,梁凱軼
(上海市嘉定區中心醫院,上海 201800)
目的探討多層螺旋CT(MSCT)在胃癌患者術前TNM分期中的臨床價值。方法選取胃癌患者82例,均在術前行MSCT影像學診斷,行平掃與動態三期掃描,行多平面容積重組處理并與病理診斷結果對照分析。結果82例患者行MSCT診斷,早期胃癌的診斷符合率為77%,進展期胃癌診斷符合率為96%。手術前胃癌TNM分期,診斷符合率分別為78%,71%,80%。結論MSCT增強動態三期掃描能夠有效診斷早期胃癌與進展期胃癌,對術前TNM分期有較高的診斷作用,適合在臨床診斷與治療中推廣應用。
多層螺旋CT;增強掃描;胃癌;TNM分期
現代人生活環境越來越復雜,生存壓力也越來越大,在這樣的環境下惡性腫瘤的疾病發生率不斷升高,胃癌則是最常見的惡性腫瘤,也是消化道腫瘤中發病率第一的疾病[1]。當前的臨床治療中,常規的術前檢查還不能對胃癌術前TNM分期進行有效且準確的判定,有可能導致無法選擇合適的治療方案,從而導致治療過度或不足的情況發生,影響患者的預后。據統計,我國胃癌的死亡率為25.21/10萬人,而5年的生存率在20%以下[2]。傳統的影像學檢查方式(胃鏡、雙重對比造影)在胃癌臨床診斷中的應用較多,而兩種檢查方式均不能準確評估胃癌TNM分期,也無法同時對胃癌腫瘤的病灶浸潤深度與淋巴結轉移進行觀察,也不能評估遠處的轉移情況[3]。在影像學技術不斷發展的支持下,螺旋CT(MSCT)的檢查技術與臨床應用逐漸成熟,術前診斷胃癌的準確程度在不斷提高,能夠有效判斷胃癌病灶的大小、浸潤情況、淋巴以及其他臟器的轉移,對胃癌臨床治療方案的選擇有很大參考價值。
1 臨床資料
1.1一般資料 選擇我院2012年1月—2013年12月收治的胃癌患者82例,男51例,女31例;年齡23~84(57.83±11.37)歲。其中73例患者經胃鏡以及穿刺活體組織檢查確診,9例患者經手術與病理學診斷確診。臨床癥狀主要表現為納差與腹痛,其中13例患者存在明顯消瘦,14例患者存在黑便癥狀,5例患者嘔血。
1.2檢查方法
1.2.1病理診斷方法患者均在胃鏡引導下進行活體組織穿刺檢查,取得活體組織送檢后,行常規病理切片,同時完成HE染色,并在顯微鏡下進行鏡檢。操作過程均由2位高年資醫師共同完成。
1.2.2CT診斷方法選擇芬蘭飛利浦公司生產的64排螺旋CT-PhilipsBrilliance64。所有患者在檢查前禁食8h以上,在掃描開始前飲水800~1000mL,在胃腔充盈之后進行掃描,行常規呼吸屏氣訓練。患者體位選擇均為仰臥位,均行平掃與動態三期增強掃描,延時時間選擇為靜脈期70~75s,動脈期28~30s,平衡期為150~180s。增強劑選擇為碘海醇或碘氟醇注射液,劑量為80~100mL,注射速度為2.8~3.0mL/s。掃描參數設定為電壓120kV,電流設定為200~300mA,層厚為5.0mm,窗寬(W)設定為250HU,窗位(L)設定為50HU。掃描范圍為全腹部,掃描下界為恥骨聯合水平,上界為膈肌頂。
1.3數據處理方法以MSCT采集的數據信息以PhilipsBrilliance64排螺旋CT機自帶的Mxview工作站進行處理。閱片分析由3名高年資腹部CT檢查的醫師分別獨立完成,重建選擇為0.75~1.0mm薄層重建,重建方式選擇為多平面重建(MPR)方式,對胃癌病灶進行多角度觀察,對病灶的尺寸、形態、厚度以及分層結構進行仔細觀察;同時對窗寬與創維進行調整(通常調節為腹膜窗寬350HU、窗位50HU),對病灶周圍的脂肪間隙是否存在浸潤與淋巴轉移進行觀察。淋巴結的累及標準為非血管性軟組織結節,胃周的結節短徑在6mm以上,胃周外部的結節短徑在8mm以上。脂肪間隙的累及標準為胃壁外側的脂肪密度增加,表現為斑片狀或絮狀。
1.4TNM分期標準[3-5]由于沒有確切的胃癌TNM分期CT標準,根據參考文獻制定分期標準。①T分期標準:T0期為胃壁不存在明顯的異常增厚。T1期為胃壁局部存在明顯的線性強化或伴隨胃壁增厚,可能存在黏膜下層的完整低密度影像帶。T2期為胃壁透壁性強化信號并存在局灶性增厚,外緣較為光滑平整,病灶附近的脂肪間隙較為清晰。T3期為胃壁增厚漿膜面存在不規則的高密度陰影,可能存在周圍脂肪間隙信號模糊。T4期為胃壁增厚且與周圍器官間的脂肪層信號不存在,侵犯周圍的內臟器官。②區域淋巴結轉移的分期標準:Nx期為區域淋巴結不能夠評估。N0期為區域淋巴結不存在轉移。N1期為區域淋巴結存在1~2個轉移。N2期為存在3~6個區域淋巴結轉移。N3期為存在7個以上的區域淋巴結轉移。區域淋巴結轉移標準為MSCT檢查中胃周淋巴結短徑在6mm以上,胃周外部的結節短徑在8mm以上。③遠處轉移表示方式為M,MSCT檢查中存在12組以上淋巴結轉移、腹水或肝臟轉移等情況,均為遠處轉移。M0為不存在遠處轉移,M1為存在遠處轉移。
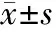
2 結 果
2.1術前診斷 82例患者中CT診斷為早期胃癌的10例,進展期胃癌72例,經病理診斷為早期胃癌13例,進展期胃癌69例;早期胃癌的診斷符合率為77%,進展期胃癌診斷符合率為96%。CT診斷結果中賁門癌21例,胃體癌19例,胃竇癌36例,全胃癌5例,與病理檢查結果進行對照,診斷符合率為99%,僅1例全胃癌患者誤診為胃體癌。34例患者CT影像中存在胃周圍脂肪的間隙模糊征象,經病理診斷為38例,診斷符合率為89%。82例患者中35例患者在調節窗寬與窗位并進行術前三維重建發現存在淋巴結腫大,部分淋巴結表現為環形強化,經病理診斷確定存在淋巴結轉移46例,診斷符合率為76%。MSCT圖像測量淋巴結尺寸為5.1~15.3mm,其中7例患者淋巴結直徑為5.1~8.2mm,經病理診斷提示存在淋巴結轉移。
2.2TNM分期MSCT診斷與病理診斷一致的共64例,診斷符合率為78%,各分期中T3、T4分期診斷符合率較高,見表1。MSCT診斷與病理診斷相同的共58例,診斷符合率為71%,其中N0分期診斷符合率較高,見表2。術前MSCT診斷顯示存在第12組以上淋巴結轉移或遠處器官轉移16例,即為M1分期16例,術后病理檢查確定14例遠處轉移,診斷符合率為88%。

表1 82例患者胃癌MSCT診斷分期與病理診斷T分期統計結果

表2 82例患者胃癌MSCT診斷分期與病理診斷N分期統計結果
2.3胃癌MSCT影像學特征 賁門癌的MSCT影像學圖像以冠狀位重建,局部胃壁存在明顯異常,脂肪間隙模糊不清,賁門附近存在多發軟組織密度結節,部分表現為環形強化。胃體癌MSCT影像中,胃體小彎側存在腫塊隆起,強化均勻,漿膜面存在絮狀陰影,提示病灶向周圍脂肪間隙浸潤。胃體小彎側的病灶,均勻強化,漿膜面圖像較為清晰,提示病灶僅存在胃壁,還沒有超過漿膜層的范圍。早期胃癌的病變范圍僅在黏膜層,漿膜面較為清晰。全胃癌MSCT影像中胃壁存在廣泛性的異常增厚,肝胃隱窩模糊,能見多發性淋巴結腫大。胃竇癌的MSCT圖像中提示病變侵犯胃體,已經開始向十二指腸乳頭區域浸潤,強化不均勻,存在深度潰瘍的征象,肝胃隱窩廣泛淋巴結轉移且融合,表現為不規則塊狀影,肝臟右葉存在多發性腫瘤轉移。
3 討 論
一個合理的臨床病理分期標準對比較各種治療方法的療效、估計預后以及醫療單位之間展開研究的協作及交流是極為重要而有益的。關于胃癌的分期,目前國際上尚未統一[6]。現今國際抗癌聯合會(UICC)倡導的TNM分期法已被廣泛接受。在不同國家或地區所應用的不同的分期方案,僅只在某一方面有不同程度的側重而已[7]。目前胃癌診斷主要依賴內鏡和消化道鋇餐檢查。但上述診斷方法對胃癌術前TNM分期難以作出正確評估,且具有較大局限性,因而對外科術前準確判斷腫瘤浸潤深度、是否有淋巴結和腹腔內轉移帶來了困難。普通CT曾用于胃癌術前分期的診斷,但其準確性仍有較多爭議[8]。近年來隨著MSCT、磁共振(MR)和內鏡超聲(EUS)等多種影像學檢查方法的臨床應用,已使胃癌術前TNM分期的準確性有了明顯提高。胃鏡與鋇餐在胃黏膜與漿膜外的病變診斷中通常難以準確診斷,而胃癌遠處器官轉移的診斷,比如脾臟、肝臟、淋巴結與腎上腺的轉移無法診斷[9]。而超聲與胃鏡檢查在侵犯至胃黏膜與下層及基層胃癌的診斷中具有較高的優越性,而在較大視野的多角度重建對病灶全面觀察與術前分期診斷中具有較高的局限性。
臨床研究中普通CT在胃癌術前分期診斷中準確程度存在較大的爭議,檢出率統計在60%~65%[10]。本研究中以64排螺旋CT進行掃描,而動態增強掃描能夠在較短時間內完成患者腹部動脈期、門靜脈期以及延時期的掃描過程,實現容積掃描還能夠減少呼吸造成的偽陰影,能夠獲取較為豐富的數據信息完成模型重建,包括冠狀面、矢狀面以及多平面重組(MPR)等,能夠準確顯示胃腔體以及病灶位置[11]。多平面重建能夠準確定位胃癌病灶部位,還能夠較為清楚地反映病灶的形態、胃壁與周圍組織浸潤,同時對淋巴結的大小、形態、密度以及強化方式進行深入觀察。本研究中,MSCT術前TNM分期中的T分期診斷符合率為78%,高于以往臨床研究中CT胃癌診斷T分期的診斷符合率。82例患者中MSCT診斷中35例患者存在淋巴結腫大,經病理診斷確定存在淋巴結轉移46例,診斷符合率為76%。MSCT圖像中以旋轉軸線多角度觀察與周圍臟器的關系,能夠多角度觀察病變,深入了解病灶周圍臟器受累情況,從而減少容積偽陰影的發生。
臨床研究顯示胃壁為單層的時候,CT診斷方式對T分期的診斷準確性不高;在胃壁結構為2~3層時,螺旋CT的胃癌T分期診斷符合率明顯高于CT診斷[12];而MSCR診斷方式在早期胃癌術前診斷中存在明顯的缺陷。本研究中早期胃癌的檢出率相比進展期胃癌明顯降低。在胃壁表現為單層的時候,判斷病灶浸潤胃壁的深度與程度較為困難,不能有效判定病灶對胃黏膜下層的浸潤,所以在判定T1期診斷中存在較大的誤差。本研究中2例患者為T3分期,而MSCT誤診為T2期,而5例T2期患者MSCT誤診為T3期,主要原因是病灶脂肪間隙與漿膜面的臨床觀察不夠仔細,沒有應用窗寬窗位調節技術。而M期臨床分期判定中存在一定誤差,是由于術前MSCT檢查中沒有檢查腹腔外其他器官。在以往胃癌TNM分期中主要側重T、N分期,忽略了M分期的術前診斷[13]。而本研究中術前MSCT診斷M分期符合率為88%。CT在淋巴結的檢測中也有其固有的缺陷。
綜上所述,MSCT動態增強掃描診斷能夠對胃癌浸潤深度與淋巴結或遠處器官轉移明確顯示,對胃癌TNM分期診斷更準確,在胃癌手術選擇中具有重要的意義。而在MSCT診斷胃癌術前TNM分期中,應當準確掌握增強掃描的時機,顯示病灶位置,有效把握增強強化的高峰時間。同時對病灶浸潤情況以及漿膜面累及情況細致分析,減少誤診與漏診的發生,開展臨床隨訪,進行定期復查,及早發現疾病,提高臨床診斷準確率。
[1] 顏顯杰,朱志強,連永偉,等.MSCT結合胃鏡對胃癌術前分期與術后病理對照研究[J].醫學影像學雜志,2014,24(2):250-253
[2] 蔡惠芳,陳光強,朱建兵,等.胃癌MSCT灌注成像與腫瘤血管生成關系的初步研究[J].實用放射學雜志,2014,30(5):790-794
[3] 郭丹陽,程文,周洋,等.胃窗超聲造影、多層螺旋CT及兩者聯合診斷胃癌的價值比較[J].中國臨床醫學影像雜志,2012,23(11):789-792
[4] 陳志烈,王曉洲,李曉惠,等.低張水充盈法16層螺旋CT對胃癌術前分期的診斷價值[J].中國臨床醫學影像雜志,2013,24(12):858-860;868
[5]KumanoS,OkadaM,ShimonoT,etal.T-stagingofgastriccancerofair-fillingmultidetectorrowCT:Comparisonwithhydro-multidetectorrowCT[J].EuropeanJournalofRadiology,2012,81(11):2953-2960
[6] 顏顯杰,朱志強,連永偉,等.術前胃癌MSCT檢查對臨床手術的指導作用[J].中國醫學創新,2013,10(36):72-73
[7] 陳軍,陳巖,王賀雷,等.多層螺旋CT增強掃描與病理對照在胃癌分期中的應用[J].中國老年學雜志,2012,32(5):1037-1038
[8]RossiM,BrogliaL,GrazianoP,etal.Localinvasionofgastriccancer:CTfindingsandpathologiccorrelationusing5-mmincrementalscanning,hypotonia,andwaterfilling[J].AmJRoentgenol,1999,172(2):383-388
[9] 李祎,劉坤,孫上也,等.64層螺旋CT三期動態增強對胃癌的診斷及術前T分期的價值[J].現代中西醫結合雜志,2011,20(28):3595-3598
[10] 曹雷,單秀紅,王亞非,等. 不同分期及部位胃癌64層螺旋CT診斷價值比較[J]. 實用放射學雜志,2014,30(5):799-803
[11] 邱國和,楊風云,林君,等.多層螺旋CT對胃癌術前診斷和TNM分期的評估價值[J].中國鄉村醫藥雜志,2012,19(12):60-61
[12] 李春元. 64排螺旋CT三期增強用于胃癌術前分期診斷中的價值[J]. 現代中西醫結合雜志,2014,23(36):4070-4071;4104
[13] 周衍鋒,張景峰.磁共振和多層螺旋CT在胃癌術前診斷及分期上的臨床應用[J].中國中西醫結合消化雜志,2013,21(8):423-425
周慧,E-mail:zhouhui_9759@163.com
10.3969/j.issn.1008-8849.2015.18.034
R735.2
B
1008-8849(2015)18-2024-03
2014-07-20

