羥苯磺酸鈣對糖尿病腎病患者血清25-羥基維生素D表達的影響*
張 威,田少江
(1.哈爾濱醫科大學附屬第二醫院腎內科,哈爾濱 150001;2.湖北省十堰市人民醫院 442000)
?
·論 著·
羥苯磺酸鈣對糖尿病腎病患者血清25-羥基維生素D表達的影響*
張 威1,田少江2
(1.哈爾濱醫科大學附屬第二醫院腎內科,哈爾濱 150001;2.湖北省十堰市人民醫院 442000)
目的 探討羥苯磺酸鈣對糖尿病腎病患者血清25-羥基維生素D表達的影響。方法 將180例糖尿病腎病患者分為治療組(n=90)與對照組(n=90),在常規治療基礎上,對照組給予前列腺素E1治療,治療組給予羥苯磺酸鈣治療,治療周期均為4周。結果 治療后兩組的24 h尿清蛋白排泄量、血肌酐與尿素氮水平均較治療前顯著下降(P<0.05),治療后治療組的24 h尿清蛋白排泄量、血肌酐與尿素氮水平明顯低于對照組(P<0.05)。對照組治療前后的血清內皮素(ET)、一氧化氮(NO)水平差異無統計學意義(P>0.05),治療后治療組的血清ET水平明顯降低,NO水平明顯增加(P<0.05),與治療后對照組對比差異有統計學意義(P<0.05)。治療后兩組的血清25-羥基維生素D水平顯著升高(P<0.05),同時治療后治療組的血清25-羥基維生素D水平顯著高于對照組(P<0.05)。結論 羥苯磺酸鈣在糖尿病腎病患者中的應用可能通過糾正ET與NO表達紊亂,提高血清25-羥基維生素D水平的作用來減輕腎臟損傷,發揮治療作用。
羥苯磺酸鈣; 糖尿病腎病; 25-羥基維生素D; 腎功能
糖尿病腎病是糖尿病最為常見和嚴重的并發癥,其發病機制尚不完全清楚,糖尿病腎病的防治日益成為糖尿病與腎病領域的主要研究方向[1-2]。在病理表現上,其是以細胞外基質(ECM)增多,腎小球基底膜(GBM)增厚與腎小球硬化為主要特征,可逐漸發展到腎衰竭階段,嚴重威脅著人們的生命健康[3-4]。隨著我國人民生活水平的提高及人口老齡化,糖尿病腎病的發病率也在逐年增高[5]。羥苯磺酸鈣屬血管保護劑,能夠降低微血管壁通透性、血液黏稠度和血小板的高聚集性。同時糖尿病腎病的形成涉及多因素、多環節,確切機制至今尚未清楚[6]。而維生素D是一種脂溶性維生素,調節鈣磷代謝,在骨骼代謝方面起重要作用,并且還參與炎性反應、糖脂代謝等病理生理過程[7]。其中血清25-羥基維生素D還通過受體發揮作用,是一種具有激素樣作用機制的類激素樣物質[8]。本文具體探討了羥苯磺酸鈣對糖尿病腎病患者血清25-羥基維生素D表達的影響與相關機制,現報道如下。
1 資料與方法
1.1 一般資料 選擇在哈爾濱醫科大學附屬第二醫院診治的糖尿病腎病患者180例,納入標準:臨床確診為2型糖尿病;血肌酐(Cr)≥105 μmol/L,尿素氮(BUN) ≥7.1 mmol/L;年齡30~80歲;精神功能正常且知情同意本研究;治療期間不給予阿司匹林、雙嘧達莫、氯吡格雷、血管緊張素Ⅱ受體阻斷劑(ARB)等影響血小板功能和24 h尿清蛋白排泄量(24 h UAE)的藥物。排除標準:心、肝、腎功能不全者;嚴重腦血管病患者;出血性疾病及凝血障礙性疾病患者;妊娠及哺乳期婦女;過敏體質或對本藥成分過敏者。根據治療方法的不同分為治療組與對照組各90例,治療組中男45例,女45例;年齡31~79歲,平均(56.23±4.19)歲;平均病程(6.33±2.19)年;平均舒張壓(78.23±10.77)mm Hg;平均收縮壓(131.34±21.87)mm Hg。對照組中男41例,女49例;年齡31~79歲,平均(56.54±4.33)歲;平均病程(6.33±2.67)年;平均舒張壓(78.23±12.18)mm Hg;平均收縮壓(131.34±29.38)mm Hg。兩組在性別、年齡、病程、舒張壓、收縮壓對比差異無統計學意義(P>0.05),具有可比性。
1.2 方法 所有患者均給予低優質蛋白、低鹽低磷飲食,補充氨基酸等,積極糾正水、電解質、酸堿平衡失調及貧血,控制血壓等對癥治療。治療組加用羥苯磺酸鈣(貴州天安藥業股份有限公司)0.5 g,每日3次口服;對照組使用前列腺素E1(PGE1,北京泰德制藥有限公司)10 μg+生理鹽水100 mL,每日靜脈滴注1次。兩組均治療4周。
1.3 觀察指標 24 h UAE測定:所有患者在治療前后測定24 h UAE;腎功能指標測定:所有患者在治療前后進行血肌酐與尿素氮的測定;血清內皮素(ET)和一氧化氮(NO)測定:所有患者在治療前后進行ET與NO的測定;上述測定都選擇全自動生化分析儀與尿液分析儀進行測定;血清25-羥基維生素D測定:所有患者在治療前后進行血清25-羥基維生素D的測定,采用LIAISON全自動化學發光免疫分析系統測定,方法為化學發光法。所有血液與尿液樣本都為早晨空腹取得。
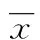
2 結 果
2.1 24 h UAE對比 治療前,治療組和對照組的24 h UAE分別為(95.33±23.14)、(95.27±21.74)mg,治療后分別為(43.98±19.48)、(62.78±20.13)mg,經治療,兩組24 h UAE水平均較治療前顯著降低(P<0.05),治療后治療組24 h UAE水平顯著低于對照組(P<0.05)。
2.2 Cr與BUN對比 兩組治療后的Cr與BUN水平較治療前均明顯降低(P<0.05),同時,治療后治療組的Cr與BUN水平明顯低于對照組(P<0.05),見表1。
2.3 ET與NO水平對比 對照組治療前后的血清ET與NO水平比較差異無統計學意義(P>0.05),治療組治療后的血清ET水平明顯降低,NO水平明顯增高(P<0.05),與對照組比較差異也有統計學意義(P<0.05),見表2。

表1 兩組治療前后的血肌酐與尿素氮水平對比±s,μmol/L)
注:與治療組治療前比較,*P<0.05;與對照組治療前比較,#P<0.05;與對照組治療后比較,△P<0.05。

表2 兩組治療前后的血清ET與NO水平對比±s)
注:與治療組治療前比較,*P<0.05;與對照組治療后比較,△P<0.05。
2.4 血清25-羥基維生素D表達水平對比 治療前,治療組和對照組的25-羥基維生素D水平分別為(13.22±5.33)、(13.98±4.28)μg/L,治療后分別為(17.33±4.20)、(15.38±5.11)μg/L,治療后兩組的血清25-羥基維生素D表達水平均明顯升高(P<0.05),且治療后治療組的血清25-羥基維生素D表達水平明顯高于對照組(P<0.05)。
3 討 論
糖尿病是由多種病因引起以慢性高血糖為特征的代謝紊亂,在我國的患病率明顯增加,已經成為繼心血管疾病和腫瘤之后的第三大非傳染病[9]。糖尿病腎病是糖尿病常見的慢性并發癥,是2型糖尿病患者致殘與死亡的主要死因之一。在臨床表現上,很多糖尿病腎病患者均有不同程度的貧血、低鈣、高磷、代謝性酸中毒癥狀,早期表現為腎小球“三高”(腎小球內高壓、高灌注、高濾過),出現微量清蛋白尿;繼而出現腎小管間質纖維化,尿蛋白逐漸增多;最后導致腎小球硬化,腎功能衰竭[10]。
糖尿病引起腎損害的機制復雜,而腎臟的微循環是由腎小球和腎小管周圍的兩個毛細血管網組成,參與完成腎臟濾過、重吸收等功能,與糖尿病腎病的發生、發展有密切的關系[11]。羥苯磺酸鈣是一種微循環保護劑,其通過調節微血管壁的生理功能,增加滲透性和減少阻力,降低血液黏稠度;也可以提高紅細胞柔韌性,間接增加淋巴引流,減輕水腫,從而糾正清蛋白/球蛋白比值,降低血小板的高聚集性,防止血栓形成[12-13]。本研究中,治療組與對照組治療后的24 h UAE水平均顯著下降(P<0.05),同時治療后治療組的24 h UAE明顯低于對照組(P<0.05),也符合上述闡述。
在糖尿病腎病藥物治療中,PGE1具有擴張血管、抑制血小板聚集,增加腎血流灌注,改善腎臟缺血狀態等作用,但是不能明顯改善糖尿病腎病引起的慢性腎功能不全[14]。而羥苯磺酸鈣通過抑制血管活性物質對微血管引起的高通透作用,減少血管內膜損傷,改善基底膜膠原蛋白的生物合成。本研究中,治療組與對照組治療后的Cr與BUN水平均明顯降低(P<0.05),同時治療后治療組的Cr與BUN水平明顯低于對照組(P<0.05),說明了羥苯磺酸鈣可降低糖尿病腎病的慢性腎功能不全的Cr與BUN水平,其作用機制尚需進一步研究。同時治療后治療組的血清ET水平明顯降低,NO水平明顯升高(P<0.05),與治療后對照組對比差異也有統計學意義(P<0.05),表明羥苯磺酸鈣可能通過促進血管內皮細胞合成或釋放NO合成實現對腎臟的保護作用,也可能與羥苯磺酸鈣降低血清ET水平有關,因為ET與NO二者相互制約。
維生素D是一種脂溶性維生素,在肝臟中轉化為25-羥基維生素D,在腎臟進-步羥化成為1,25-羥基維生素D,通過活性形式1,25-羥基維生素D發揮其生物學功能[15]。研究顯示維生素D的基因多態性與2型糖尿病有關,維生素D可以通過調節胰島B細胞內的維生素D受體以及胰腺組織中的維生素D來源的鈣結合蛋白促進B細胞合成和分泌胰島素[16]。本研究中,治療后兩組的血清25-羥基維生素D表達明顯增加(P<0.05),同時治療后治療組的血清25-羥基維生素D表達明顯高于對照組(P<0.05)。
綜上所述,羥苯磺酸鈣在糖尿病腎病患者中的應用可能通過糾正ET與NO表達紊亂,提升血清25-羥基維生素D表達的作用來減輕腎臟損傷,從而有效發揮治療作用。
[1]康輝,馬丹,李巖.羥苯磺酸鈣治療早期糖尿病腎病的臨床觀察[J].中國現代藥物應用,2014,8(1):143-144.
[2]康輝,李巖.前列地爾聯合羥苯磺酸鈣治療慢性腎衰竭的療效觀察[J].中國民康醫學,2014,26(2):45-47.
[3]Zhang XL,Guo YF,Song ZX,et al.Vitamin D prevents podocyte injury via regulation of macrophage M1/M2 phenotype in diabetic nephropathy Rats[J].Endocrinology,2014,155(12):4939-4950.
[4]朱圣群,陳接強,駱丞.羥苯磺酸鈣聯合貝那普利治療早期糖尿病腎病的療效與安全性[J].中國臨床藥理學雜志,2014,7(12):565-567.
[5]孫曉茹.糖尿病腎病患者血清25-羥基維生素D和C-反應蛋白變化及意義[J].中國實用醫刊,2014,41(21):52-54.
[6]趙穎.羥苯磺酸鈣聯合激光治療對糖尿病視網膜病變患者血管內皮生長因子和胰島素樣生長因子-1的影響[J].中國基層醫藥,2014,20(7):3131-3133.
[7]Koh GY,Whitley EM,Mancosky K,et al.Dietary resistant starch prevents urinary excretion of vitamin D metabolites and maintains circulating 25-hydroxycholecalciferol concentrations in Zucker diabetic fatty rats[J].J Nutr,2014,144(11):1667-1673.
[8]王玉林,楊自君,王劉偉,等.纈沙坦聯合舒洛地特對糖尿病腎病的療效觀察[J].中國實用醫刊,2014,41(10):41-42.
[9]Zhang X.Therapeutic effects of calcium dobesilate on diabetic nephropathy mediated through reduction of expression of PAI-1[J].Exp Ther Med,2013,5(1):295-299.
[10]李立定,周華麗,王鵬.羥苯磺酸鈣聯合川芎嗪對糖尿病視網膜病變患者脂質過氧化物及超氧化物歧化酶的影響[J].醫學綜述,2014,20(4):747-749.
[11]庹艷紅,鄭衛華,馬特安.羥苯磺酸鈣對維持性腹膜透析患者微炎癥狀態的影響[J].醫學研究雜志,2014,43(6):147-149.
[12]Song Z,Guo Y,Zhou M,et al.The PI3K/p-Akt signaling pathway participates in calcitriol ameliorating podocyte injury in DN rats[J].Metabolism,2014,63(10):1324-1333.
[13]范樂平,林靜娜.維生素D與糖尿病腎病的研究進展[J].轉化醫學雜志,2014,3(1):59-62.
[14]宋志霞,郭銀鳳,周敏,等.活性維生素D對糖尿病腎病大鼠足細胞損傷的抑制作用及其機制研究[J].中華腎臟病雜志,2014,30(10):777-783.
[15]Zhang X,Song Z,Guo Y,et al.The novel role of TRPC6 in vitamin D ameliorating podocyte injury in STZ-induced diabetic rats[J].Mol Cell Biochem,2015,399(11):155-165.
[16]張偉,張浩,易斌,等.維生素D核受體在糖尿病腎病中的保護作用[J].中華腎臟病雜志,2014,30(4):313-317.
Influence of calcium dobesilate on serum 25-hydroxy vitamin D expression effects in patients with diabetic nephropathy*
ZHANGWei1,TIANShao-jiang2
(1.DepartmentofNephrology,SecondAffiliatedHospitalofHaerbinMedicalUniversity,Haerbin,Heilongjiang150001,China;2.ShiyanMunicipalPeople′sHospital,Shiyan,Hubei442000,China)
Objective To investigate the influence of calcium dobesilate on serum 25-hydroxy vitamin D expression in the patients with diabetic nephropathy.Methods 180 patients with diabetic nephropathy were equally divided into the treatment group(n=90) and the control group(n=90) accorded to different treatment methods.On the basis of the conventional therapy,the control group was given the prostaglandin E1 therapy,while the treatment group was given the calcium dobesilate therapy.The two group were treated for 4 weeks.Results The 24-h urinary albumin excretion amount,serum creatinine and urea nitrogen levels after treatment in the two groups were significantly decreased compared with before treatment(P<0.05),but the levels in the treatment group were significantly lower than those in the control group(P<0.05).The serum ET and NO levels in the control group had no statistical difference between before and after treatment.After treatment,the serum ET level in the treatment group was significantly decreased and the NO level was significantly increased compared with before treatment,which showing statistical differences compared with the control group after treatment(P<0.05).After treatment,the expression level of serum 25-hydroxy vitamin D in the two groups was significantly increased(P<0.05),meanwhile the expression of serum 25-hydroxy vitamin D after treatment in the treatment group was significantly higher than that in the control group(P<0.05).Conclusion The application of calcium dobesilate in the patients with diabetic nephropathy alleviates the renal injury and plays the curative role by correcting the expression disorder of ET and NO and increasing serum 25-hydroxy vitamin D level.
dobesilate calcium; diabetic nephropathy; 25-hydroxy vitamin D; renal function
湖北省自然科學基金資助項目(2013CFA065)。
張威,男,碩士,醫師,主要從事腎病內科、腹膜透析及血液透析等方面的研究。
10.3969/j.issn.1672-9455.2015.20.012
A
1672-9455(2015)20-3000-03
2015-01-25
2015-04-26)

