門診毛細支氣管炎患兒的綜合護理干預效果
葉潔芳 鄧玉秀 凌耀芬 麥潤嬋 郭玉蓮
門診毛細支氣管炎患兒的綜合護理干預效果
葉潔芳 鄧玉秀 凌耀芬 麥潤嬋 郭玉蓮
目的 探索研究針對毛細支氣管炎患兒進行綜合護理干預的治療效果。方法 194例毛細支氣管炎患兒, 隨機分為研究組和對照組, 各97例。對照組進行常規護理, 研究組在此基礎上實施環境護理、霧化吸入護理、呼吸道管理、健康教育等綜合護理干預。將兩組患兒的臨床效果以及家長滿意度進行對比。結果 研究組總有效率為95.88%, 顯著高于對照組的77.32%;研究組喘憋、咳嗽、哮鳴音、濕啰音消失時間及治療時間均顯著少于對照組;研究組家長滿意度為97.94%, 顯著高于對照組的82.47%, 差異均有統計學意義(P<0.05)。結論 針對毛細支氣管炎患兒進行綜合護理干預, 可以有效改善臨床療效, 縮短治療時間, 值得推廣應用。
毛細支氣管炎;綜合護理干預;常規護理
小兒毛細支氣管炎是小兒常見下呼吸道感染疾病, 其致病誘因主要為病毒感染[1]。臨床表現為呼吸困難、咳嗽、喘憋以及呼吸頻率加快等[2]。起病急、進展快、病情重, 如未得到及時有效的治療和護理, 將導致患兒病情加重甚至死亡[3]。本院開展護理研究, 針對該類患兒應用了綜合護理干預, 取得了顯著的療效。現報告如下。
1 資料與方法
1.1 一般資料 研究對象為2013年3月~2014年3月本院收治的194例毛細支氣管炎患兒。男148例, 女46例;患兒年齡1~11個月, 平均年齡(3.0±3.6)個月。臨床表現以喘憋為主要表現, 伴呼吸頻率增快, 雙肺可聞及濕啰音和喘鳴音。均符合毛細支氣管炎相關診斷標準并臨床確診。已對先天性心臟病、支氣管肺發育不良患兒予以排除, 同時排除先天性喉氣管、支氣管發育不良及其他感染性疾病患兒。在征得本院倫理委員會同意的前提下將患兒隨機分為研究組和對照組, 各97例。兩組患兒年齡、性別、病程以及病情嚴重程度等一般資料比較, 差異無統計學意義(P>0.05), 具有可比性。見表1。
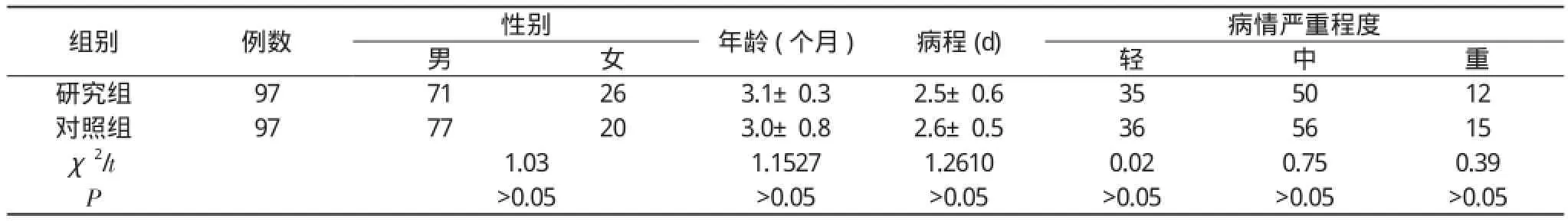
表1 兩組患兒一般資料情況對比(n, x-±s)
1.2 方法 對照組進行輸液、氧驅動霧化、吸痰等常規護理,研究組在此基礎上實施環境護理、霧化吸入護理、呼吸道管理、健康教育等綜合護理干預。具體方法如下。
1.2.1 環境護理 積極營造舒適的治療環境, 保持房間空氣新鮮, 定時通風, 確保光線充足, 控制好溫度和濕度, 保持柔和色調, 避免噪音干擾, 保證患兒充足睡眠。提供患兒玩具,減少環境改變對患兒的干擾。定期進行病房紫外線消毒。
1.2.2 霧化吸入護理 向家長解釋霧化吸入的必要性, 引導其學會操作, 提高霧化吸入、吸痰的依從性。正確選擇霧化吸入時機, 在安靜狀態下或喂奶前進行。根據患兒的睡眠習慣以及喘憋等特點合理安排吸入時間與次數。選擇合適的體位, 一般取坐位或半臥位。霧化溫度控制為22~24 ℃, 霧化吸入時間6~8 min, 氧流量為5~6 L/min。在進行霧化前, 要對患兒痰液情況進行準確評估, 痰液多的患兒則首先進行吸痰。霧化吸入過程中, 要防止藥液浪費或不出霧, 完成霧化后要及時為患兒清洗面部及清潔口腔。
1.2.3 呼吸道護理 患兒臥床時, 抬高床頭30°, 保持頭偏向一側, 定時幫助患兒變換體位, 翻身拍背。喂患兒足夠水份,防止痰液黏稠。鼓勵患兒深吸氣再用力咳痰。對于要輔助吸痰的患兒準確把握吸痰時機, 按需吸痰:在咳嗽、嗆咳或憋氣、可聞及痰鳴音時給予霧化、拍背使痰液排入大氣道內并于霧化后15 min內吸痰。選擇適宜尺寸的吸痰管, 操作輕柔避免損傷呼吸道黏膜, 吸痰過程中密切觀察患兒的反應, 若其出現面色蒼白、口唇發紺、煩躁等情況, 應立即停止吸痰及給予鼻導式吸氧, 氧氣流量1~2 ml/min。
1.2.4 健康教育 實施一對一健康教育, 向家長講解毛細支氣管炎的相關知識、發病原因、病情發展等。指導家長正確喂養, 給予高營養、易消化的流質、半流質飲食, 多喂溫開水。喂食時要耐心, 少量多餐, 避免過飽、喂姿不當引起嗆咳而加重呼吸困難。宣傳毛細支氣管炎預防的相關知識,冬春季節注意保持室內通風, 盡量避免帶小兒到公共場所。注意天氣變化, 及時增減衣物, 避免著涼。加強體質鍛煉,多到郊外活動呼吸新鮮空氣。
1.3 觀察指標[4]比較兩組患兒的臨床療效以及家長滿意度。①顯效:治療5~7 d后, 患兒的咳喘、氣促癥狀完全消失,肺部無啰音, 胸片恢復正常;②好轉:治療5~7 d后, 患兒的咳喘癥狀明顯減輕, 無氣促;③無效:治療5~7 d后, 患兒的臨床癥狀無改善甚至反而加重。總有效率=(顯效+好轉)/總例數×100%。家長滿意度測評選用護理質量滿意度調查表, 內容包括病區環境、服務態度、技術水平、健康教育等方面, 分為滿意和不滿意。
1.4 統計學方法 采用SPSS20.0統計學軟件進行數據統計分析。計量資料以均數±標準差( x-±s)表示, 采用t檢驗;計數資料以率(%)表示, 采用χ2檢驗。P<0.05表示差異具有統計學意義。
2 結果
2.1 兩組患兒臨床療效比較 研究組總有效率為95.88%顯著高于對照組的77.32%, 差異具有統計學意義(P<0.05)。見表2。
2.2 兩組患兒臨床癥狀、體征消失及治療時間比較 研究組喘憋、咳嗽、哮鳴音、濕啰音消失時間及治療時間均顯著少于對照組, 差異有統計學意義(P<0.05)。見表3。
2.3 兩組患兒家長滿意度比較 研究組家長滿意度為97.94%,顯著高于對照組的82.47%, 差異有統計學意義(P<0.05)。見表4。

表2 兩組患兒臨床療效比較[n(%)]
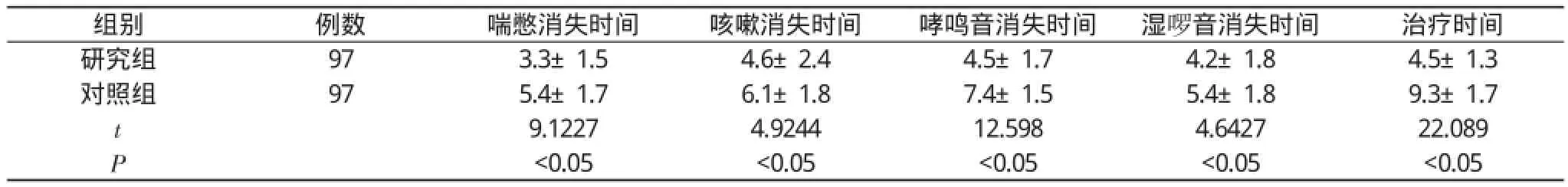
表3 兩組患兒臨床癥狀和體征消失及治療時間比較( x-±s, d)

表4 兩組患兒家長滿意度比較[n(%)]
3 討論
毛細支氣管炎是2歲以下嬰幼兒特有的呼吸系統感染性疾病, 多見于1~6月的小嬰兒[5]。毛細支氣管炎在小嬰兒高發主要原因是該年齡的支氣管解剖特點。與成人相比, 嬰幼兒氣管以及支氣管相對狹窄, 黏膜柔軟, 彈力組織缺乏, 支撐性差, 其排痰功能差, 清除能力弱。發生呼吸道感染后,很容易引發充血水腫, 導致患兒的呼吸道阻塞, 導致呼吸困難與低氧血癥, 嚴重者并發呼吸衰竭以及心力衰竭。
保持良好的治療環境, 可以有效減少發生交叉感染的機會, 有利于患兒盡快康復。霧化吸入可以實現較為理想的效果。但由于患兒難以實現有效配合, 導致霧化吸入效果差。選擇合適的霧化吸入時機以及合理的體位可以確保藥物最大量的吸入, 發揮最佳的效果。要控制好霧化吸入的速度和劑量, 完成后要及時清洗面部以及口腔, 防止藥物殘留所引起的真菌感染。要加強呼吸道管理, 預防發生呼吸困難和窒息。臥床時適當抬高床角度, 有利于防止痰堵窒息。準確把握吸痰時機, 可以確保最佳的效果。通過針對性的健康教育, 可以促進患兒家長了解相關疾病知識, 明確檢查和治療的必要性和科學性, 積極配合治療。引導家長合理喂養, 可以有效防止由于喂養方式不當所引起的吸入性肺炎。
綜上所述, 針對毛細支氣管炎患兒進行綜合護理干預,可以有效縮短患兒的憋喘、咳嗽、哮鳴音以及濕啰音時間,同時大幅度縮短治療時間, 可以有效促進患兒盡快康復。
[收稿日期:2015-04-15]
[1] 姚歡銀, 王偉, 張佩紅, 等.毛細支氣管炎患兒血清肺表面活性蛋白A和D的檢測及臨床意義.中國當代兒科雜志, 2013, 11(15): 987-989.
[2] 楊娟, 夏瓊, 李彩霞, 等.綜合護理干預對毛細支氣管炎患兒的效果分析.實用預防醫學, 2012, 11(19):1749-1750.
[3] 尚啟云.護理干預對毛細支氣管炎患兒治療效果的影響.安徽醫學, 2014, 3(35):393-395.
[4] 劉春雨.嬰幼兒肺炎合并心力衰竭的早期觀察與護理.吉林醫學, 2009, 8(30):700-701.
[5] 孫晶, 石冰心, 尹冰.33例毛細支氣管炎患兒霧化吸入的護理干預效果.中國醫藥科學, 2012, 14(2):134-135.
10.14164/j.cnki.cn11-5581/r.2015.13.157
523900 東莞市第五人民醫院

