結核分枝桿菌北京基因型菌株的流行特征及其與耐藥的關系
——2007年全國結核病耐藥基線調查資料分析
王勝芬 周楊 逄宇 趙雁林
?
結核分枝桿菌北京基因型菌株的流行特征及其與耐藥的關系
——2007年全國結核病耐藥基線調查資料分析
王勝芬 周楊 逄宇 趙雁林
目的 探討結核分枝桿菌北京基因型菌株的流行特征及其與耐藥的關系。方法 2007年我國開展全國結核病耐藥基線調查,調查覆蓋除香港、澳門和臺灣地區外的全國31省(自治區、直轄市),含70個調查點。本研究對來自基線調查的3861例涂陽結核病患者的分離菌株進行分析,采用比例法進行藥物敏感性試驗,以間隔區寡核苷酸分型(Spoligotyping)方法對結核病患者的分離株進行基因分型。采用Epi Info 3.5.1建立數據庫,SAS 9.1軟件進行統計學分析,以卡方檢驗分析不同變量之間的關系,以P<0.05為有統計學意義。結果 北京基因型菌株在我國廣泛流行,占總分離菌株的63.97%(2470/3861)。感染北京基因型菌株與年齡(<30歲和≥60歲:OR=0.9604,95%CI=0.7995~1.1536;30~歲和≥60歲:OR=1.0620,95%CI=0.9071~1.2434,χ2=0.3885,Ptrend=0.6977)、性別(OR=1.1526,95%CI=0.9973~1.3321,χ2=3.7024,P=0.0543)無關;北京基因型菌株與抗結核藥物INH(OR=0.9020,95%CI=0.766~1.0619,χ2=1.5356,P=0.2153)、RFP(OR=1.0017,95%CI=0.8166~1.2288,χ2=0.0003,P=0.9868)、Sm(OR=0.9406,95%CI=0.8139~1.08711,χ2=0.6869,P=0.4072)、EMB(OR=0.9222,95%CI=0.7205~1.1804,χ2=0.4140,P=0.5199)、Ofx(OR=0.9624,95%CI=0.6923~1.3378,χ2=0.0520,P=0.8196)和Km(OR=1.1666,95%CI=0.7624~1.7852,χ2=0.5049,P=0.4774)任何耐藥均無關聯;與單耐INH(OR=0.9955,95%CI=0.7206~1.3753,χ2=0.0007,P=0.9783)、RFP(OR=0.9615,95%CI=0.4880~1.8944,χ2=0.0129,P=0.9096)、EMB(OR=0.5533,95%CI=0.2023~1.5136,χ2=1.3675,P=0.2422)、Ofx(OR=0.8445,95%CI=0.3965~1.7984,χ2=0.1926,P=0.6608)、Km(OR=1.7779,95%CI=0.4440~7.1203,χ2=0.6791,P=0.4099)也均無關聯;與耐多藥(MDR)(OR=0.9884,95%CI=0.7594~1.2284,χ2=0.0110,P=0.9166)和廣泛耐藥(XDR)(OR=1.1502,95%CI=0.5372~2.4626,χ2=0.1300,P=0.7185)均無顯著性關聯。結論 我國是北京基因型菌株的高流行區,感染北京基因型菌株與年齡、性別無關,北京基因型菌株與耐藥無關。
結核分枝桿菌; 基因型; 抗藥性, 細菌; 患病率
自從1995年首次報道結核分枝桿菌北京基因型菌株以來,北京基因型菌株備受關注[1]。中國是北京基因型菌株的高流行區,有報道中國1/2以上的結核病患者感染了北京基因型菌株[2],有文獻報道北京基因型菌株已經在世界范圍內廣泛流行[3-4]。另外,北京基因型菌株具有較強的毒力[5],感染北京基因型菌株與治療失敗[6]和結核病復發[7]的有關報道引起了公共衛生領域的高度重視。感染北京基因型菌株與抗結核藥物耐藥之間的關系引發全球關注,來自俄羅斯[8]、越南[9-10]、伊朗[11]和意大利[12]的報道表明,北京基因型菌株與耐藥相關。在中國,有研究顯示感染北京基因型菌株容易發生耐藥[13],另有研究報道感染北京基因型菌株與耐藥無關[14-16]。感染北京基因型菌株與抗結核藥物耐藥之間的關系尚無定論。
中國既是北京基因型菌株高流行區,又是全球結核病高負擔國家,同時也是耐多藥結核病高負擔國家[17]。因此,分析和研究北京基因型菌株的流行特征及其與耐藥的關系,對我國結核病控制工作具有積極意義。
材料和方法
一、菌株來源
2007年我國開展全國結核病耐藥基線調查,從除“港澳臺地區”外的全國31省(自治區、直轄市)抽取70個調查點,每個調查點納入新診斷(登記)的涂陽結核病初治患者51例,復治患者17例。調查共納入4600例患者,每例患者有一份信息表和相應的分離菌株,經過菌種鑒定,3929例患者感染的菌株為結核分枝桿菌。本研究對98.27%(3861/3929)結核病患者的分離株進行了基因型分析。3861例患者中,男2767例,占71.67%;女1094例,占28.33%;年齡17~93歲,平均年齡(45.79±18.47)歲。
二、方法
1.信息收集:本次調查以信息表收集患者的基本信息、用藥史和治療史等信息。
2. 藥物敏感性試驗(簡稱“藥敏試驗”):藥敏試驗采用WHO推薦的比例法,含藥培養基中藥物濃度為INH 0.2 μg/ml, RFP 40 μg/ml, Sm 4 μg/ml, EMB 2 μg/ml, Ofx 4 μg/ml和Km 40 μg/ml。
3.基因組DNA提取:取Lowenstein-Jensen培養基(L-J培養基)斜面上的菌落于400 μl TE緩沖液中,85 ℃滅活30 min,煮沸20 min,12 000 r/min,離心半徑10 cm,離心5 min,取上清置于-20 ℃保存備用。
4.間隔區寡核苷酸分型(Spoligotyping)法進行基因分型:依據Kamerbeek等[18]建立的Spoligotyping標準化方法對結核分枝桿菌進行基因分型。典型的北京基因型菌株與間隔區35~43的寡核苷酸探針雜交,北京樣基因型菌株也會與間隔區35~43的寡核苷酸探針雜交,但是雜交的探針少于9個(除外僅與間隔區37、38探針雜交的菌株,田鼠分枝桿菌)。本研究中典型的北京基因型菌株和北京樣基因型菌株統稱為北京基因型菌株。
5.質量控制:藥敏試驗采用標準菌株H37Rv進行質控,Spoligotyping基因分型采用標準菌株H37Rv和牛結核分枝桿菌的DNA進行質控。
三、統計學分析
以Epi Info 3.5.1(美國CDC出品)建立數據庫,以SAS 9.1統計軟件進行統計學分析,以卡方檢驗分析不同變量之間的關系并計算比值比與其95%可信區間,以P<0.05為有統計學意義。
結 果
一、我國不同區域北京基因型菌株的流行情況
對3861株結核分枝桿菌臨床分離株采用Spoligotyping 基因分型,結果顯示北京基因型菌株2470株,占63.97%;非北京基因型菌株1391株,占36.03%。由于我國幅員遼闊,不同區域人口密度、民族分布等不同,如果按照區域將我國分成6區,即華北、東北、華東、中南、西南、西北6區,可以看到不同區域北京基因型菌株的比率差異有顯著統計學意義(χ2=201.9132,P<0.0001)。進一步分析發現,華北與東北區北京基因型菌株的比率差異無統計學意義(χ2=0.4249,P=0.5145);中南與西北區北京基因型菌株的比率差異無統計學意義(χ2=0.7575,P=0.3841)。如將華北、東北片區合并統稱為北部地區,中南、西北片區合并后再與華東區、西南區比較,發現4個區域兩兩比較北京基因型菌株的比率差異均有顯著統計學意義(P值均<0.0001),其中北部地區北京基因型菌株的比率最高,為80.75%(579/717);其次為華東區,北京基因型菌株的比率為70.44%;西南區北京基因型菌株的比率為59.97%;中南-西北區北京基因型菌株的比率為51.90%(725/1397)(表1)。
二、北京基因型菌株的易感因素分析
患者感染北京基因型菌株與性別(OR=1.1526,95%CI=0.9973~1.3321)、年齡(<30歲和≥60歲:OR=0.9604,95%CI=0.7995~1.1536;30~歲和≥60歲:OR=1.0620,95%CI=0.9071~1.2434)無關;相對于其他少數民族,漢族人群更易感染北京基因型菌株(OR=2.2185,95%CI=1.8090~2.7207)(表2)。以地區進行分層,分別分析新疆、青海、寧夏、廣西等少數民族聚集的區域,沒有發現漢族較維吾爾族、回族、壯族人群易感北京基因型菌株(表3)。
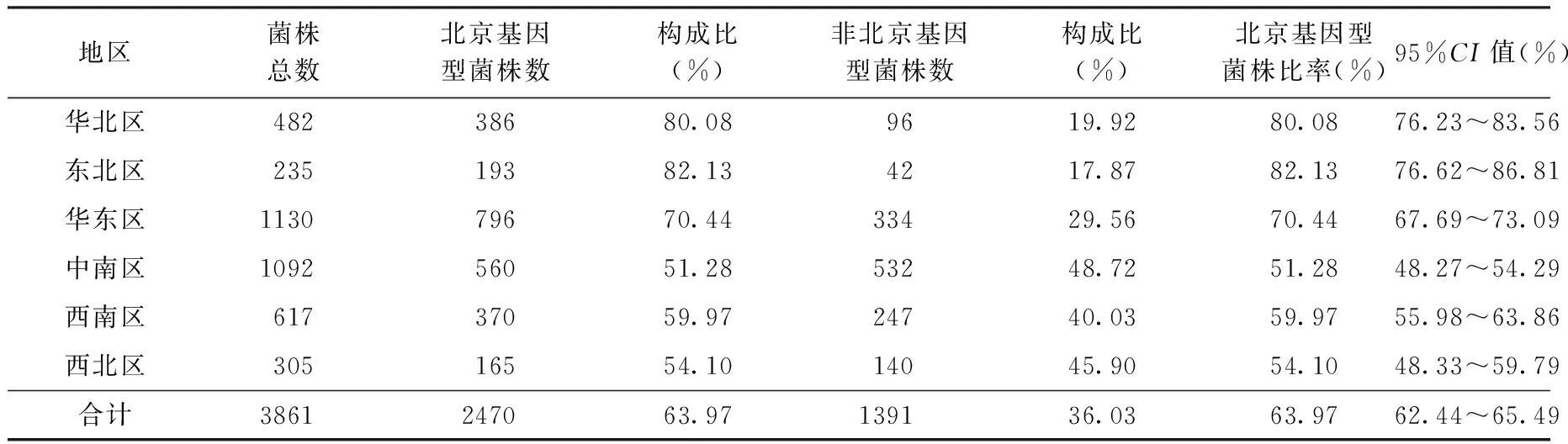
表1 2007年我國不同地區結核分枝桿菌北京基因型菌株的流行情況
注 表中數據不包括“港澳臺地區”
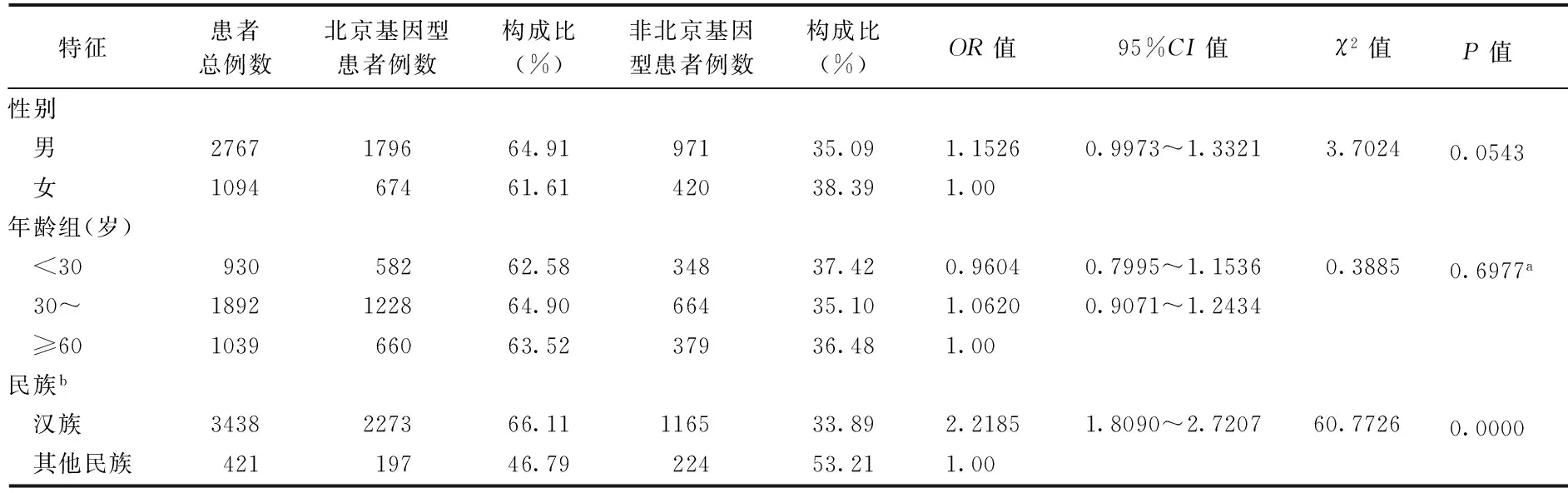
表2 2007年我國不同特征人群對結核分枝桿菌北京基因型菌株易感因素分析
注 表中數據不包括“港澳臺地區”;a: 趨勢卡方檢驗;b: 本研究患者總數3861例,但有2例缺失值,故此處患者總數為3859例
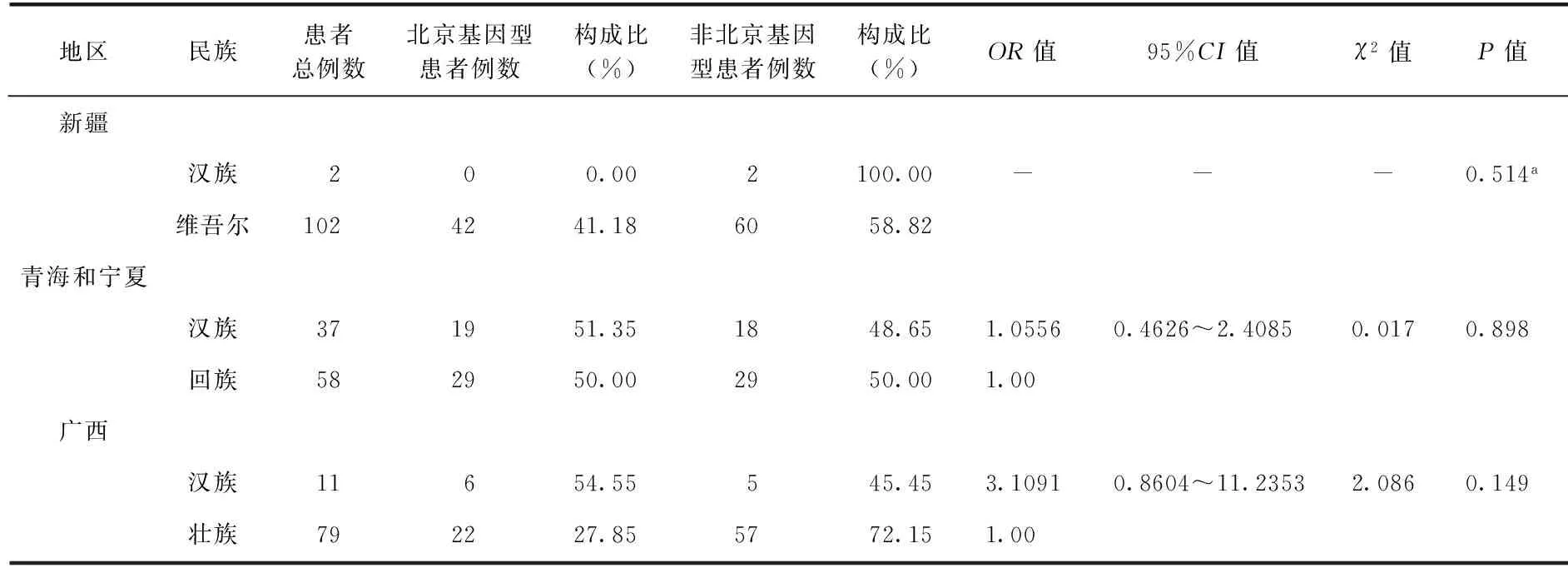
表3 2007年不同民族地區結核分枝桿菌北京基因型菌株易感性的分層分析
注a: 精確概率法;“-”為 不適用
三、北京基因型菌株與耐藥的關系
結核分枝桿菌北京基因型菌株與任何耐INH(OR=0.9020,95%CI=0.766~1.0619)、RFP(OR=1.0017,95%CI=0.8166~1.2288)、EMB(OR=0.9222,95%CI=0.7205~1.1804)、Sm(OR=0.9406,95%CI=0.8139~1.08711)、Km(OR=1.1666,95%CI=0.7624~1.7852)、Ofx(OR=0.9624,95%CI=0.6923~1.3378)均無顯著性關聯;感染北京基因型菌株與耐多藥(OR=0.9884,95%CI=0.7594~1.2284)、廣泛耐藥(OR=1.1502,95%CI=0.5372~2.4626)也均無顯著性關聯;同樣,感染北京基因型菌株也與單耐EMB(OR=0.5533,95%CI=0.2023~1.5136)、INH(OR=0.9955,95%CI=0.7206~1.3753)、RFP(OR=0.9615,95%CI=0.4880~1.8944)、Km(OR=1.7779,95%CI=0.4440~7.1203)、Ofx(OR=0.8445,95%CI=0.3965~1.7984)均無顯著性關聯(表4)。
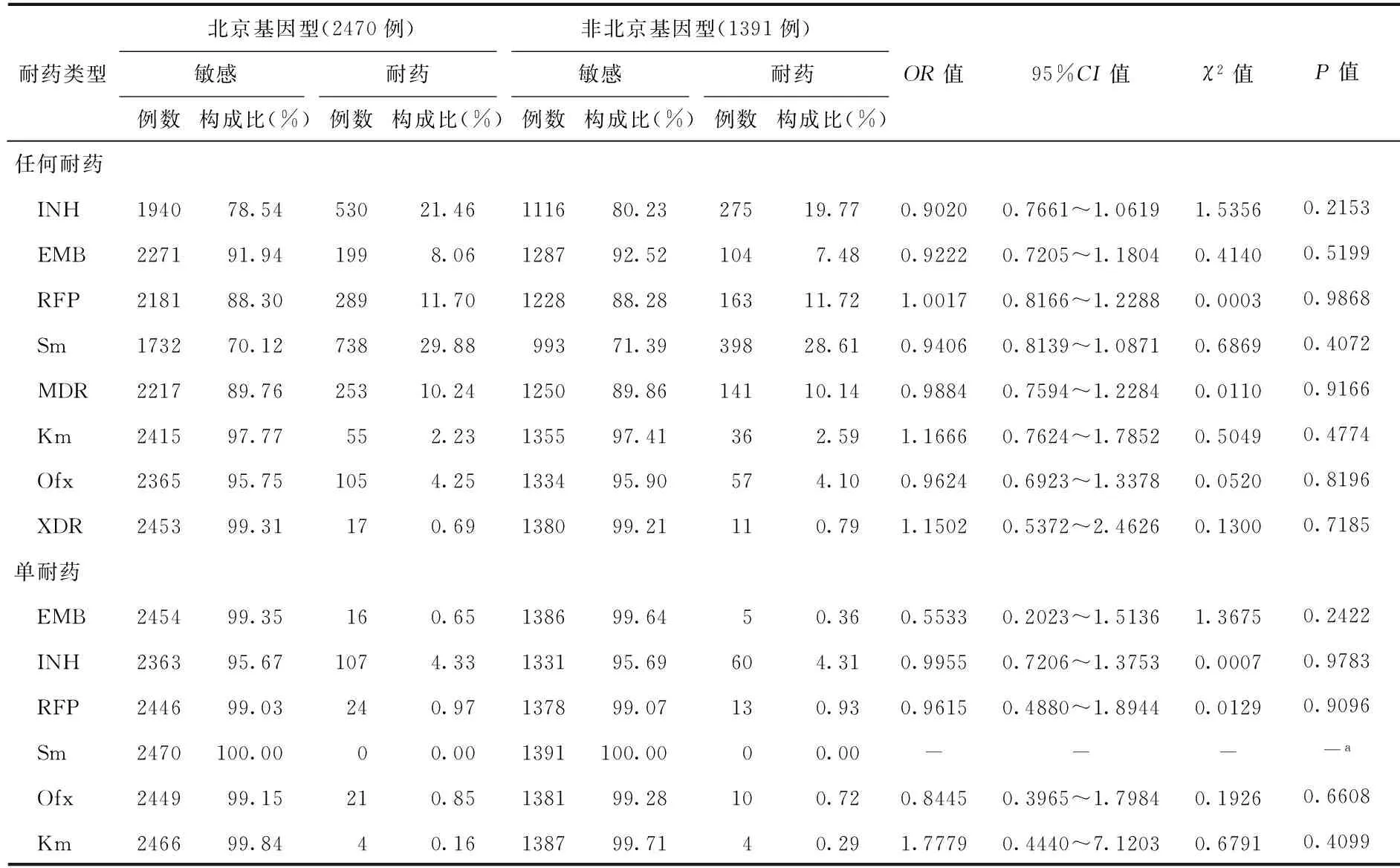
表4 2007年我國結核分枝桿菌北京基因型菌株與耐藥的關系
注 表中數據不包括“港澳臺地區”;“-”為不適用
四、北京基因型菌株與耐藥的分層分析
考慮到患者產生耐藥的影響因素眾多,一個常見的因素即患者的抗結核藥物治療不規范也可能導致耐藥。為了控制混雜因素,本研究參照《中國結核病防治規劃實施工作指南(2008年版)》的患者登記分類,按照治療史將研究對象分為4層,分別是未用藥的新患者、新患者用藥少于1個月、復發患者、其他復治患者(包括初治失敗、返回和其他復治),分別分析北京基因型菌株與任何耐INH、RFP、 EMB、Sm、Km、Ofx之間的關系,以及北京基因型菌株與MDR和XDR的關系。無論是未用藥的新患者、新患者用藥少于1個月、復發患者還是其他復治患者,各層分析的結果顯示,北京基因型菌株與任何耐INH、RFP、EMB、Sm、Km、Ofx均無關聯,與MDR、XDR也均無關聯(表5,6)。
討 論
一、結核分枝桿菌北京基因型菌株的流行情況
中國是北京基因型菌株的高流行區,既往來自不同區域的研究報告顯示,北京基因型菌株的比率在62.2%~91.7%之間[19-20]。本研究采用具有代表性的、來自全國70個監測點的結核分枝桿菌臨床分離株菌株3861株進行分析,發現我國北京基因型菌株占臨床分離株的比率為63.97%,不同區域北京基因型菌株所占的比率不同,其中北部地區(包括東北、華北區)最高,達80.75%(579/717),其次華東區70.44%,西南區為59.97%,中南和西北區較低,為51.89%(725/1397)。這與相關報道相似但不完全相同[2,13],可能在地域劃分和菌株選擇方面存在不同。促使北京基因型菌株流行的因素,以及不同區域北京基因型菌株所占比率差異的原因有待進一步闡明。

表5 2007年我國結核分枝桿菌北京基因型菌株與耐藥關系的分層分析(新患者)
注a:Fisher 精確概率法; “-”為不適用;表中數據不包括“港澳臺地區”
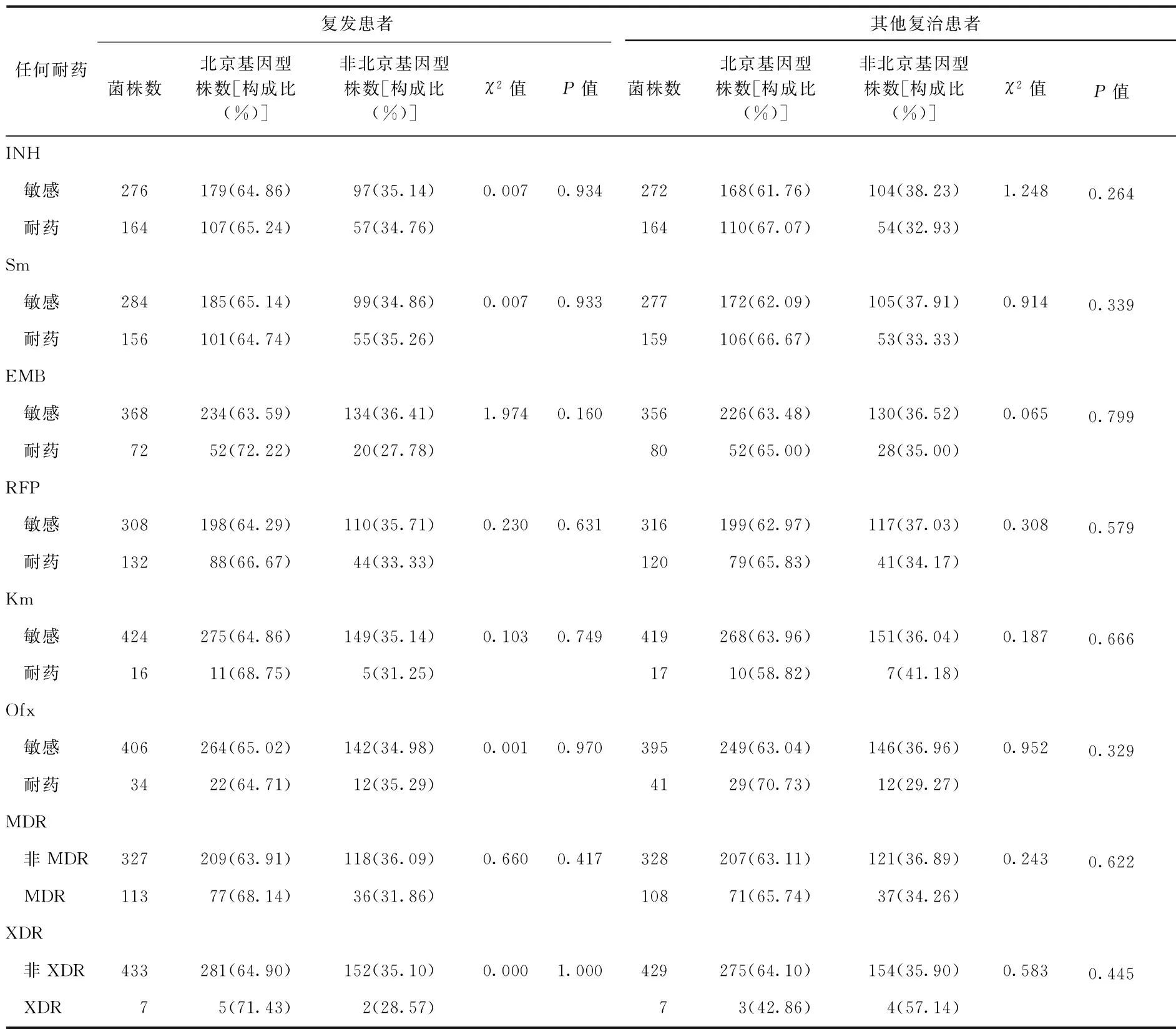
表6 2007年我國結核分枝桿菌北京基因型菌株與耐藥關系的分層分析(復治患者)
注 表中數據不包括“港澳臺地區”;“其他復治患者”包括除復發外的其他登記分類的復治患者,包括返回、初治失敗、遷入和醫療機構不規則治療1個月以上的患者
二、結核分枝桿菌北京基因型菌株的易感因素
為了解與北京基因型菌株流行有關的因素,本研究對常見的變量如年齡、性別等與感染北京基因型菌株的關系進行了分析。結果顯示,感染北京基因型菌株與性別無關,也與年齡無關。研究發現,感染北京基因型菌株與民族有關,相對于少數民族,漢族人群更容易感染北京基因型菌株;但考慮地域可能是一個混雜因素,因為地域不同,人口密度等可能大不相同,北京基因型菌株的傳播也可能不同。研究進一步分析了少數民族集中的3個區域中民族與感染北京基因型菌株的關系。在新疆主要為漢族和維吾爾族,研究沒有發現漢族人群較維吾爾族人群更易感染北京基因型菌株;在青海、寧夏的研究沒有發現漢族人群較回族人群更容易感染北京基因型菌株;同樣,在廣西壯族自治區的研究也沒有發現漢族較壯族人群更容易感染北京基因型菌株。在國內有關文獻報道中,同一地區沒有發現漢族與其他民族人群在北京基因型菌株易感性方面差異存在統計學意義[20]。因此,本研究得出的漢族較其他民族人群易感北京基因型菌株的結果可能是由于地域這一混雜因素作用的結果。
三、結核分枝桿菌北京基因型菌株與耐藥的關系
中國是結核病和耐藥結核病高負擔國家,關于北京基因型菌株與耐藥之間的關系國內也有不同報道,有研究提示北京基因型菌株與耐藥有關[2,13],也有研究報道北京基因型菌株與耐藥無關[14-16,21]。不同的結論有可能是由于在研究地域和菌株的選擇方面存在差異。本研究采用具有中國流行代表性的菌株,研究結果顯示,北京基因型菌株與任何耐INH、RFP、EMB、Sm、Km、Ofx均無顯著性關聯;感染北京基因型菌株與MDR、XDR無顯著性關聯;感染北京基因型菌株與單耐INH、RFP、EMB、Sm、Km、Ofx均無顯著性關聯。考慮到患者不同的治療史可能對耐藥產生影響,在研究中按照治療史進行了分層,分別研究了感染北京基因型菌株與任何耐藥、MDR、XDR的關系,各層研究的結果均顯示,北京基因型菌株與任何耐藥、耐多藥、廣泛耐藥均無顯著性關聯。本研究結果與有關研究結果一致[22],即北京基因型菌株在中國廣泛流行但與耐藥無關,這也與國內其他研究結果一致[16]。
本研究的局限性:本研究采用具有中國代表性的菌株分析了北京基因型菌株與耐藥表型之間的關系,但是北京基因型菌株是一大家族,根據不同的分子標示可將北京基因型菌株分為不同的亞型或譜系,不同亞型或譜系的北京基因型菌株其耐藥表型或許不同,應進行深入研究。
[1] van Soolingen D, Qian L, de Haas PE, et al. Predominance of a single genotype ofMycobacteriumtuberculosisin countries of east Asia. J Clin Microbiol, 1995, 33(12):3234-3238.
[2] Pang Y, Zhou Y, Zhao B, et al. Spoligotyping and drug resistance analysis ofMycobacteriumtuberculosisstrains from national survey in China. PLoS One, 2012, 7(3):e32976.
[3] Glynn JR, Whiteley J, Bifani PJ, et al. Worldwide occurrence of Beijing/W strains ofMycobacteriumtuberculosis: a systematic review. Emerg Infect Dis, 2002, 8(8):843-849.
[4] Bifani PJ, Mathema B, Kurepina NE, et al. Global dissemination of theMycobacteriumtuberculosisW-Beijing family strains. Trends Microbiol, 2002, 10(1): 45-52.
[5] Ribeiro SC, Gomes LL, Amaral EP, et al.Mycobacteriumtuberculosisstrains of the modern sublineage of the Beijing family are more likely to display increased virulence than strains of the ancient sublineage. J Clin Microbiol, 2014, 52(7): 2615-2624.
[6] Parwati I, Alisjahbana B, Apriani L, et al.MycobacteriumtuberculosisBeijing genotype is an independent risk factor for tuberculosis treatment failure in Indonesia. J Infect Dis, 2010, 201(4): 553-557.
[7] Burman WJ, Bliven EE, Cowan L, et al. Relapse associated with active disease caused by Beijing strain ofMycobacteriumtuberculosis. Emerg Infect Dis, 2009, 15(7): 1061-1067.
[8] Toungoussova OS, Sandven P, Mariandyshev AO, et al. Spread of drug-resistantMycobacteriumtuberculosisstrains of the Beijing genotype in the Archangel Oblast, Russia. J Clin Microbiol, 2002, 40(6): 1930-1937.
[9] Duong DA, Nguyen TH, Nguyen TN, et al. Beijing genotype ofMycobacteriumtuberculosisis significantly associated with high-level fluoroquinolone resistance in Vietnam. Antimicrob Agents Chemother, 2009, 53(11): 4835-4839.
[10] Hang NT, Maeda S, Lien LT, et al. Primary drug-resistant tuberculosis in Hanoi, Viet Nam: present status and risk factors. PLoS One, 2013, 8(8):e71867.
[11] Haeili M, Darban-Sarokhalil D, Fooladi AA, et al. Spoligotyping and drug resistance patterns ofMycobacteriumtuberculosisisolates from five provinces of Iran. Microbiologyopen, 2013, 2(6): 988-996.
[12] Zanini F, Carugati M, Schiroli C, et al.MycobacteriumtuberculosisBeijing family: analysis of the epidemiological and clinical factors associated with an emerging lineage in the urban area of Milan. Infect Genet Evol, 2014, 25: 14-19.
[13] Jiao W, Liu Z, Han R, et al. A country-wide study of spoligotype and drug resistance characteristics ofMycobacteriumtuberculosisisolates from children in China. PLoS One, 2013, 8(12): e84315.
[14] Zhao LL, Chen Y, Chen ZN, et al. Prevalence and molecular characteristics of drug-resistantMycobacteriumtuberculosisin Hunan, China. Antimicrob Agents Chemother, 2014, 58(6): 3475-3480.
[15] Zhang Z, Lu J, Wang Y, et al. Prevalence and molecular cha-racterization of fluoroquinolone-resistantMycobacteriumtubercu-losisisolates in China. Antimicrob Agents Chemother, 2014, 58(1): 364-369.
[16] Yang C, Luo T, Sun G, et al.MycobacteriumtuberculosisBeijing strains favor transmission but not drug resistance in China. Clin Infect Dis, 2012, 55(9):1179-1187.
[17] World Health Organization. Global tuberculosis report. WHO/HTM/TB/2012.6. Geneva: World Health Organization,2012.
[18] Kamerbeek J, Schouls L, Kolk A, et al. Simultaneous detection and strain differentiation ofMycobacteriumtuberculosisfor diagnosis and epidemiology. J Clin Microbiol, 1997, 35(4): 907-914.
[19] 柴利泉,李衛民,李麗,等. 天津地區臨床分離結核分枝桿菌分型的初步研究. 中華流行病學雜志,2007, 28(8):785-788.
[20] 余琴,蘇云開,呂冰,等. 內蒙古自治區結核分枝桿菌Spoligotyping分型及北京家族分析.中國防癆雜志,2013, 35(4):276-281.
[21] Yuan L, Huang Y, Mi LG, et al. There is no correlation between sublineages and drug resistance ofMycobacteriumtuberculosisBeijing/W lineage clinical isolates in Xinjiang,China. Epidemiol Infect, 2015, 143(1): 141-149.
[22] European Concerted Action on New Generation Genetic Mar-kers and Techniques for the Epidemiology and Control of Tuber-culosis. Beijing/W genotypeMycobacteriumtuberculosisand drug resistance. Emerg Infect Dis, 2006, 12(5): 736-743.
(本文編輯:薛愛華)
Epidemic characteristics ofMycobacteriumtuberculosisof Beijing genotype strains and its association with drug resis-tance——Analysis of the data from national drug resistant tuberculosis baseline survey in 2007
WANGSheng-fen,ZHOUYang,PANGYu,ZHAOYan-lin.
DepartmentofTuberculosisReferenceLaboratory,NationalCenterforTuberculosisPreventionandControl,ChineseCenterforDiseaseControlandPrevention,Beijing102206,China
ZHAOYan-lin,Email:zhaoyanlin@chinatb.org
Objective To explore epidemic characteristics ofMycobacteriumtuberculosisof Beijing genotype and associations of Beijing genotype strains with drug resistance. Methods National tuberculosis (TB) drug resistance baseline survey was conducted in 2007, 70 clusters were randomly selected from 31 provinces (Autonomous region, Municipalities), excepting Hongkong, Macao and Taiwan regions. 3861Mycobacteriumtuberculosisstrains isolated from smear positive TB patients participating in the survey were analyzed in this study. Drug susceptibility test was determined by the proportion method,Mycobacteriumtuberculosisstrains were genotyped by spacer oligonucleotide typing (spoligotyping). Database was set up by use of Epi Info software, version 3.5.1 (CDC), and the data was analyzed by SAS software, version 9.1, Chi-square test was used to explore associations between different variables and the level of significance was set toP<0.05. Results Beijing strains ofMycobacteriumtuberculosiswere widespread in China, the total prevalence was 63.97% (2470/3861). There were no statistical significant associations between Beijing genotype strains infected with age (<30 vs ≥60:OR=0.9604,95%CI=0.7995-1.1536;30- vs ≥60:OR=1.0620,95%CI=0.9071-1.2434,χ2=0.3885,Ptrend=0.6977), sex (OR=1.1526,95%CI=0.9973-1.3321,χ2=3.7024,P=0.0543), respectively; there were no statistical significant associations between Beijing genotype strains and any resistant to INH (OR=0.9020,95%CI=0.766-1.0619,χ2=1.5356,P=0.2153), RFP (OR=1.0017,95%CI=0.8166-1.2288,χ2=0.0003,P=0.9868), Sm (OR=0.9406,95%CI=0.8139-1.08711,χ2=0.6869,P=0.4072), EMB (OR=0.9222,95%CI=0.7205-1.1804,χ2=0.4140,P=0.5199), Ofx (OR=0.9624,95%CI=0.6923-1.3378,χ2=0.0520,P=0.8196), Km (OR=1.1666,95%CI=0.7624-1.7852,χ2=0.5049,P=0.4774), respectively; and we did not find any associations between Beijing genotype strains and monodrug resistant to INH (OR=0.9955,95%CI=0.7206-1.3753,χ2=0.0007,P=0.9783), RFP (OR=0.9615,95%CI=0.4880-1.8944,χ2=0.0129,P=0.9096), EMB (OR=0.5533,95%CI=0.2023-1.5136,χ2=1.3675,P=0.2422), Ofx (OR=0.8445,95%CI=0.3965-1.7984,χ2=0.1926,P=0.6608), Km (OR=1.7779,95%CI=0.4440-7.1203,χ2=0.6791,P=0.4099), respectively; also, there were no significant associations between Beijing genotype strains and multidrug resistance (MDR) (OR=0.9884,95%CI=0.7594-1.2284,χ2=0.0110,P=0.9166), extensively drug resistance (XDR) (OR=1.1502,95%CI=0.5372-2.4626,χ2=0.1300,P=0.7185)TB. Conclusion Beijing genotype strains are highly prevalent in China, there are no significant associations with age or sex, and there are no significant associations between Beijing genotype strains and drug resistance.
Mycobacteriumtuberculosis; Genotype; Drug Resistance, Bacterial; Prevalence
10.3969/j.issn.1000-6621.2015.08.008
“十二五”國家重大科技專項(2014ZX10003001-001)
102206 北京,中國疾病預防控制中心結核病預防控制中心參比實驗室
趙雁林,Email: zhaoyanlin@chinatb.org
2015-05-20)

