辛開苦降法治療失眠的臨床研究
曹 靜,鄒憶懷
·神經科疾病臨床觀察/研究·
辛開苦降法治療失眠的臨床研究
曹 靜1,鄒憶懷2
目的研究辛開苦降法對失眠患者睡眠狀況的療效。方法運用辛開苦降法主方加減治療失眠患者2個月,采用匹茲堡睡眠指數(PSQI)、中醫癥狀評分以及嚴重程度評分對44例符合證型的失眠患者進行測試,于治療前后進行對比觀察。結果所觀察的失眠患者治療后睡眠質量、睡眠時間、睡眠效率、日間功能障礙、PSQI總分以及中醫臨床癥狀評分、嚴重程度評分均明顯高于治療前(P<0.01),治療后入睡時間、睡眠障礙、催眠藥物評分與治療前比較差異有統計學意義(P<0.05),在嚴重程度評級中均有明顯改善,并有6例經治療后達到正常睡眠,占13.64%。結論辛開苦降法治療失眠患者效果明顯。
辛開苦降法;失眠;臨床治療
“辛開苦降”法又名“寒溫并用”“苦辛通降”法,是根據藥物的四氣五味特性,將辛溫與苦寒兩類不同性味及功用的藥物,相互配合使用的一種治療方法。以達調暢氣機、平調寒熱、調和陰陽、分解濕熱的目的[1],對于升降失常、寒熱錯雜、虛實夾雜、濕熱相混等諸多復雜病證非常奏效。失眠又稱“不寐”“不得眠”“不得臥”等,是以經常不能獲得正常睡眠為特征的一種病證。臨床以入睡困難,入睡后易被驚醒,醒后不能再入睡,或整夜不能入睡為其證候特點,常伴有日間精神不振,反應遲鈍,體倦乏力,甚則心煩懊惱。筆者在長期的臨床實踐中發現有相當一部分失眠患者屬于寒熱錯雜、氣機失調類型,其特點以氣機不暢、濕熱內阻、痰瘀夾雜為主,故予辛開苦降法調治,收到良好效果。
1 資料與方法
1.1 一般資料 2011年9月—2014年9月北京東直門醫院特需門診就診的失眠患者44例,其中男13例,女31例;年齡22歲~78歲(43.93歲±12.82歲);病程0.2年~20年(5.39年±5.38年);文化程度:小學6例,初中10例,高中12例,大專及以上16例;職業:農民6例,工人11例,學生4例,職員15例,其他8例。
1.2 診斷標準
1.2.1 西醫診斷標準 根據中國精神疾病分類方案與診斷標準第三版修訂版(CCMD-3)中失眠癥的診斷標準[2]:①幾乎以失眠為唯一的癥狀,包括難以入睡、睡眠不深、易醒、多夢、早醒、醒后不易再睡、醒后感不適、疲乏或白天困倦;②具有失眠和極度關注失眠結果的優勢觀念;③對睡眠數量、質量的不滿引起明顯的苦惱或社會功能受損;④至少每周發生3次,并至少1個月以上;⑤排除軀體疾病或精神障礙癥狀導致的繼發性失眠。
1.2.2 中醫診斷標準 參照《中藥新藥臨床研究指導原則》制定,①有失眠的典型癥狀:入睡困難,時常覺醒,睡而不穩或能再睡;晨醒過早;夜不能入睡,白天昏沉欲睡;睡眠不足5h。②有反復發作史。③寒熱痞結、胃氣不和證,主癥:失眠、神疲乏力、胃脘痞滿;次癥:胃中嘈雜、口干口苦、噯氣反酸、納呆、便溏;舌質:舌淡,苔薄黃或黃膩;脈象:脈弦數。主癥必備,兼有次癥1項并具相應舌脈者,辨證即可成立。
1.3 治療方法 入組患者予辛開苦降法治療,藥物組成:法半夏10 g,黃芩10 g,黃連5 g,干姜3 g,陳皮10 g,枳實10 g,枳殼10 g,竹茹12 g,瓜蔞10 g,黨參15 g,郁金12 g,雞內金12 g,焦三仙30 g,炒棗仁20 g,夜交藤15 g,合歡皮15 g。肝郁氣滯而致脅肋或胃脘疼痛者加川楝子、元胡之類理氣止痛;大便秘結者加柏子仁、火麻仁之類潤腸通便;心煩易怒者加蓮子心、梔子之類清肝瀉火;七情郁結,憂郁寡歡者加柴胡、香附之類疏肝解郁;苔黃厚膩較重者加佩蘭、蒼術、薏米、茵陳之類除濕;失眠較重者加珍珠母、龍骨、牡蠣等重鎮安神之品。每日1劑,分早晚2次口服,服用2個月。對病情嚴重的患者,加用艾司唑侖(上海醫藥集團,規格1 mg,批號H34022967)1 mg,每天1次,睡前服,睡眠有所改善后停藥,持續用中藥治療。
1.4 療效性指標觀察
1.4.1 匹茲堡睡眠質量指數量表(Pittsburgh sleep quality index,PSQI) PSQI用于評定最近1個月的睡眠質量。由19個自評和5個他評條目構成,其中第19個自評條目和5個他評條目不參與計分,參與計分的18個自評條目組成7個成分:睡眠質量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物、日間功能障礙,每個成分按0~3等級計分,累積各成分得分為PSQI總分,總分范圍為0分~21分。PSQI總分≥8分,代表存在睡眠紊亂,得分越高,表示睡眠質量越差。問卷由受試者自行填寫,在答卷前應弄懂每個問題的準確涵義,再做出獨立的自我評定,整個問卷需在5 min~21 min內完成[3]。其特點是將睡眠的質和量有機地結合在一起進行評定,有明確具體的特點。
1.4.2 中醫證候評估 失眠的中醫證候評分依據1993年國家衛生部《中藥新藥臨床研究指導原則》標準制定,各項目包括①睡眠不安、②神疲乏力、③胃脘痞滿、④噯氣反酸、⑤大便稀溏、⑥口苦口干、⑦胃中嘈雜、⑧飲食減少、⑨舌淡,苔薄或薄白、⑩脈弦數。評分標準:①~⑧項,無均計0分;①~③項,輕、中、重分別計2分、4分、6分;④~⑧項:輕、中、重分別計1分、2分、3分。⑨、⑩項:無計0分,有計1分。各項得分相加總分即為該患者中醫證候評分得分。
1.4.3 嚴重程度分級標準 輕度:睡眠時常覺醒或睡而不穩,晨醒過早,但不影響工作;中度:睡眠不足4 h,但尚能堅持工作;重度:徹夜不眠,難以堅持正常工作。分別于治療前后測評失眠嚴重程度及所占比。
1.5 統計學處理 采用SPSS19.0統計軟件處理,計量資料以均數±標準差(x±s)表示,采用t檢驗;計數資料采用卡方檢驗。
2 結 果
2.1 PSQI量表、中醫臨床癥狀、嚴重程度各項目評分比較(見表1)
表1 治療前后PSQI量表、中醫臨床癥狀、嚴重程度各項目評分比較(±s)分
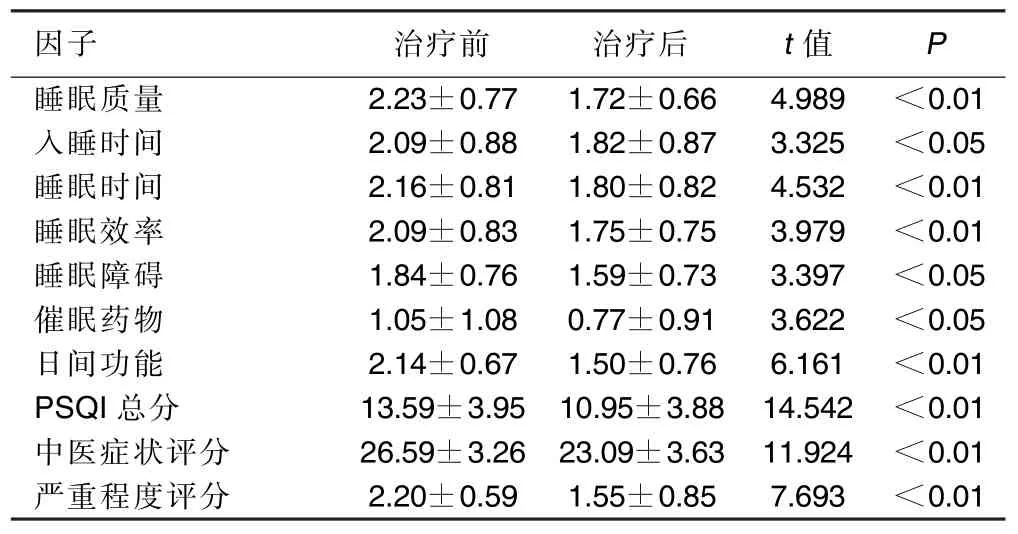
表1 治療前后PSQI量表、中醫臨床癥狀、嚴重程度各項目評分比較(±s)分
因子治療前治療后t值P睡眠質量2.23±0.771.72±0.664.989<0.01入睡時間2.09±0.881.82±0.873.325<0.05睡眠時間2.16±0.811.80±0.824.532<0.01睡眠效率2.09±0.831.75±0.753.979<0.01睡眠障礙1.84±0.761.59±0.733.397<0.05催眠藥物1.05±1.080.77±0.913.622<0.05日間功能2.14±0.671.50±0.766.161<0.01 PSQI總分13.59±3.9510.95±3.8814.542<0.01中醫癥狀評分26.59±3.2623.09±3.6311.924<0.01嚴重程度評分2.20±0.591.55±0.857.693<0.01
2.2 嚴重程度評級比較(見表2)
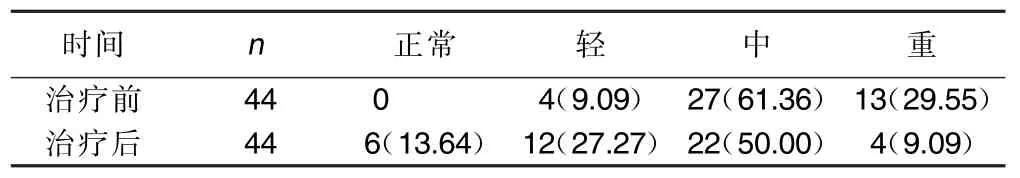
表2 治療前后嚴重程度評級比較例(%)
3 討 論
現代社會由于生活壓力的增大易致情志失調,導致肝氣郁滯。肝喜條達而惡抑郁,久郁化火,煉痰生熱,擾動心神,心火上炎,不能下濟腎水。加上現代人之不良的生活方式,多喜肥甘厚味,易傷及脾胃[4]。脾胃為氣機升降之樞紐,脾胃受損則氣機升降失常,造成津液輸布障礙,使陰寒之邪內盛。又因“脾為生痰之源”,久則痰濁漸生,阻滯脈絡,易致氣血不和,陰陽失調,陽不入陰,神機不能守舍,最終導致失眠[5]。加之濕熱交結難化,致使病情虛實夾雜、寒熱錯雜,而纏綿難愈,造成頑固性失眠[6]。由此可見,不寐為病,病機復雜,與心、肝、脾、胃、腎皆關系密切,其中尤以脾胃為要。臨床最常見的脾胃功能失調主要表現在兩方面:一個是陰陽升降問題;一個是寒熱錯雜問題。脾胃居于中焦,上連心肺,旁臨肝膽,下接腎命,是人體氣血、陰陽、水火、氣機升降的樞紐,交通之要道,所以脾胃有病,最易影響他臟。五臟功能失調皆可引起五神的變化而發生不寐之證。而五臟之中,尤以脾胃最為重要。脾胃氣機功能失調,寒熱痞結成為失眠的重要病因病機。根據上述理論及臨床提示,脾胃功能失調與失眠關系相當密切,臨證時應當強調從脾胃論治。《內經》云:“胃不和則臥不安”亦是從脾胃論治失眠的一個重要理論支持。
在長期的臨床實踐中發現失眠患者中寒熱錯雜、氣機失調者并不少見,其特點以氣機不暢、濕熱內阻、痰瘀夾雜,纏綿難愈為主。此時若單純醫治熱證則勢必損傷陽氣,單純醫治寒證則必然加重熱證,因此只有寒熱平調,即溫熱藥與寒涼藥并用才能平衡陰陽。氣機升降不調時,則需辛者升其氣,苦者降其逆,即辛苦合參以使氣機復常[7]。早在《素問·至真要大論》中首先提出:“氣味辛甘發散為陽,酸苦涌瀉為陰”,說明藥物的辛味與苦味代表著兩種截然不同的陰陽屬性。辛味善于升發宣散,屬陽;苦味能降逆泄下,屬陰。同時,《素問》又進一步指出:“陽明之復,治以辛溫,佐以苦甘,以苦泄之,以苦下之”,表明辛味與苦味兩類不同性質的藥物可以合理配伍使用來治療疾病。故漢·張仲景首創辛開苦降法,以黃芩、黃連苦降,干姜、半夏辛開為主藥,組成半夏瀉心湯。方中一苦一辛、一降一升、一溫一寒,苦辛合參,寒溫并用,升降同施,相反相成,從而產生新的整體功用,以開結、通陽、降逆、泄熱為主要特點,將濕熱交結、寒熱互錯的疾病分而消之。此拓寬了這兩類藥物的治療范圍,體現了陰陽學說的對立統一,并成為運用該法的經典范例[8]。脾為太陰,胃屬陽明。二者體現著一陰一陽,一升一降,一燥一濕,具有辛開苦降作用的半夏瀉心湯正與脾胃的特性相符合,方中黃芩伍半夏,一寒一溫,辛開苦降,順陰陽之性而調和陰陽。黃連苦寒助離火(心火)下降,入于坤(脾)土之中,以助神安。半夏既能健脾燥濕、和胃止嘔、消痞散結,解決了“胃不和則臥不安”問題;又能有交通陰陽的作用[9]。《內經》云:“治病必求于本”,“必伏其所主,而先其所因”,故先不治失眠之標,而圖脾胃之本。用半夏瀉心湯調理脾胃,使中氣和,升降有序,則陰陽通,心腎交,寒熱清,痞結除,眠自安[10]。經辛開苦降法治療后44例失眠患者均取得了較好的效果,其中睡眠質量、睡眠時間、睡眠效率、日間功能障礙、PSQI總分以及中醫臨床癥狀評分、嚴重程度評分均明顯高于治療前(P<0.01)。兩組的入睡時間、睡眠障礙、催眠藥物評分與治療前比較差異有統計學意義(P< 0.05)。在嚴重程度評級中均有明顯改善,并有6例經治療后達到正常睡眠,占13.64%。觀察還發現失眠病程越長者其睡眠量表分數越高,嚴重程度越重,臨床不適感越多,治療效果越差,提示患者出現失眠后應積極治療,以免造成頑固性失眠。同時平時應注意怡情養性,生活規律、飲食有節,避免失眠發生。總之,辛開苦降法治療寒熱錯雜、氣機失調型失眠患者療效顯著。
[1] 王道成.辛開苦降法及其臨床應用[J].吉林中醫藥,2010,30(3):209.
[2] 中華醫學會精神科分會.中國精神障礙分類與診斷標準[S].第3版.濟南:山東科學技術出版社,2001:118-119.
[3] 吳江穎,王曉春,李春林.沈陽東部地區抑郁癥患者匹茲堡睡眠質量指數調查[J].中國康復理論與實踐,2006,12(6):545-546.
[4] 張惠鵬.溫膽湯合半夏瀉心湯治療失眠的臨床分析[J].貴陽中醫學院學報,2012,34(3):49-50.
[5] 王宏.半夏瀉心湯應用中的審病機辨證[J].中國中醫基礎醫學雜志,2013,19(10):1225.
[6] 鄭勝利,彭根興.辛開苦降法應用經驗[J].中醫藥臨床雜志, 2011,23(12):1082-1083.
[7] 劉影峰,張艷,馮志強.略談辛開苦降法及其治療心血管疾病的臨床體會[J].江蘇中醫藥,2013,45(12):57-59.
[8] 劉蔚雯.辛開苦降法的配伍內涵探討[J].福建中醫學院學報, 2003,13(6):50-51.
[9] 李鳳霞,陳瑞芳.半夏瀉心湯治療夏季失眠機理探討[J].光明中醫,2011,26(8):1716-1717.
[10] 鄒昌杰.半夏瀉心湯臨床應用體會方藥應用[J].中國民間療法, 2014,22(1):45.
R256.23
:B< class="emphasis_bold">doi:1
10.3969/j.issn.1672-1349.2015.02.045
:1672-1349(2015)02-0252-03
2014-10-08)
(本文編輯郭懷印)
第四批北京市級老中醫藥專家學術經驗繼承項目資助
1.首都醫科大學附屬北京天壇醫院(北京100050);E-mail: ludyc@163.com;2.北京東直門醫院

