主動脈弓源性腦梗死臨床特點及危險因素研究
王 虹,邵蓓
主動脈弓粥樣硬化斑塊是栓塞性卒中的原因之一,但一直未引起足夠重視,本研究分析了主動脈弓源性腦梗死的臨床特點、影像學表現及危險因素,為主動脈弓源性腦梗死的預防、病因診斷、治療提供依據。
1 資料與方法
1.1 臨床資料 選取2012年1月—2014年5月在溫州醫科大學附屬第一醫院神經內科住院的患者共105例,均經CT血管成像 (CTA)、頸椎動脈B超及顱腦多普勒超聲 (TCD)、心電圖、經胸壁心臟超聲心動圖 (TTE)等檢查證實明確存在主動脈弓粥樣硬化,存在混合斑塊、軟斑或附壁血栓,排除其他顱內外動脈病變及心臟病變致腦梗死者。其中急性腦梗死患者46例 (腦梗死組),患者均在1周內發病,臨床及顱腦磁共振成像(MRI)證實符合新發腦梗死,且排除因血流動力學異常致分水嶺梗死。其中男30例、女16例,年齡42~92歲,平均年齡 (68.8±9.0)歲,美國國立衛生研究院卒中量表評分 (NIHSS評分)[1]0~12分,平均3.5分。另59例為既往無卒中病史或其他顱內病變未遺留神經功能障礙者 (非腦梗死組),臨床及MRI排除新發腦梗死;其中男39例、女20例;年齡44~82歲,平均年齡 (69.7 ±8.7)歲。
1.2 研究方法 回顧性分析105例患者的臨床特征、影像學表現、實驗室檢驗結果。
1.2.1 臨床特征 收集患者腦血管病相關因素,包括年齡、性別、長期吸煙 (吸煙指數≥400年支)史、既往卒中史、抗凝藥物應用史、高血壓病史、糖尿病病史及糖化血紅蛋白 (HbA1c)、血脂、同型半胱氨酸(Hcy)水平,并根據病歷資料獲取患者發病早期 (≤1周)病情進展、神經功能缺損情況。
1.2.2 影像學檢查 顱腦MRI采用GE Sigma HDX3.0T磁共振掃描儀,掃描序列包括磁共振彌散加權成像(DWI)、軸位T1WI、T2WI、液體衰減反轉恢復序列(FLAIR)、矢狀位T1WI。CTA檢查方法:采用GE Light speed 16層螺旋CT掃描,掃描范圍從主動脈弓至耳內。掃描線與OM線平行,高壓注射器靜脈給藥,350 mgI/ml碘海醇總量60 ml。掃描數據傳入HP工作站,采用容積重建 (VR)和最大強度投影法 (MIP)重建技術,對顱內動脈、頸椎動脈、主動脈弓等部位進行掃描。CTA的斑塊 (見圖1)結果評定:CT值≤59 HU為軟斑塊,CT值60~129 HU為纖維斑塊,CT值≥130 HU為鈣化斑塊。檢查心電圖、動態心電圖、TTE,必要時行經食管超聲心動圖 (TEE)排除心臟病變,CTA聯合頸椎動脈超聲檢測排除頸椎動脈粥樣硬化,TCD聯合CTA排除顱內動脈及頸椎動脈病變。上述檢查由本院影像科及超聲科、TCD專業技術人員完成。
1.2.3 實驗室檢查 患者入院后次日采集靜脈血檢測HbA1c、血脂〔包括總膽固醇 (TC)、三酰甘油 (TG)、高密度脂蛋白膽固醇 (HDL-C)、低密度脂蛋白膽固醇 (LDL-C)〕、抗心磷脂抗體 (ACA)、Hcy等。
1.3 統計學方法 采用SPSS 17.0統計軟件進行統計學分析,計量資料比較采用獨立樣本t檢驗,計數資料分析采用χ2檢驗,當P<0.20時納入多因素Logistic回歸分析。以P<0.05為差異有統計學意義。
2 結果
2.1 臨床特征 主動脈弓源性腦梗死和非腦梗死患者臨床資料比較見表1。腦梗死組單純累及左側大腦半球13例,單純累及右側大腦半球14例,單純腦干病變11例,單純小腦病變3例 (見圖2),同時累及兩側大腦半球2例 (見圖3),同時累及前后循環系統3例。病灶呈小斑點狀、小斑片狀,其中頸內動脈系統病灶多位于皮質下 (見圖4),皮質梗死者僅5例,出血轉化者3例。發病1周內病情進展者19例 (41.3%)。
2.2 主動脈弓源性腦梗死危險因素的Logistic回歸分析以是否發生腦梗死為因變量,以性別、既往卒中史、抗凝史、高血壓病史、糖尿病病史、長期吸煙史、飲酒史、HbA1c升高、LDL-C升高為自變量進行Logistic回歸分析。結果顯示,長期吸煙、HbA1c升高、高血壓、LDL-C升高是主動脈弓源性腦梗死的危險因素 (P<0.05,見表 2)。
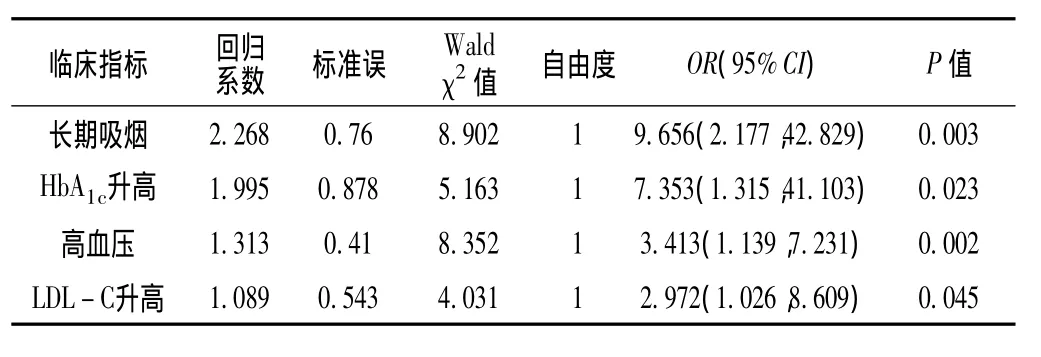
表2 主動脈弓源性腦梗死危險因素的Logistic回歸分析Table 2 Logistic regression analysis on risk factors for aortic arch cerebral infarction
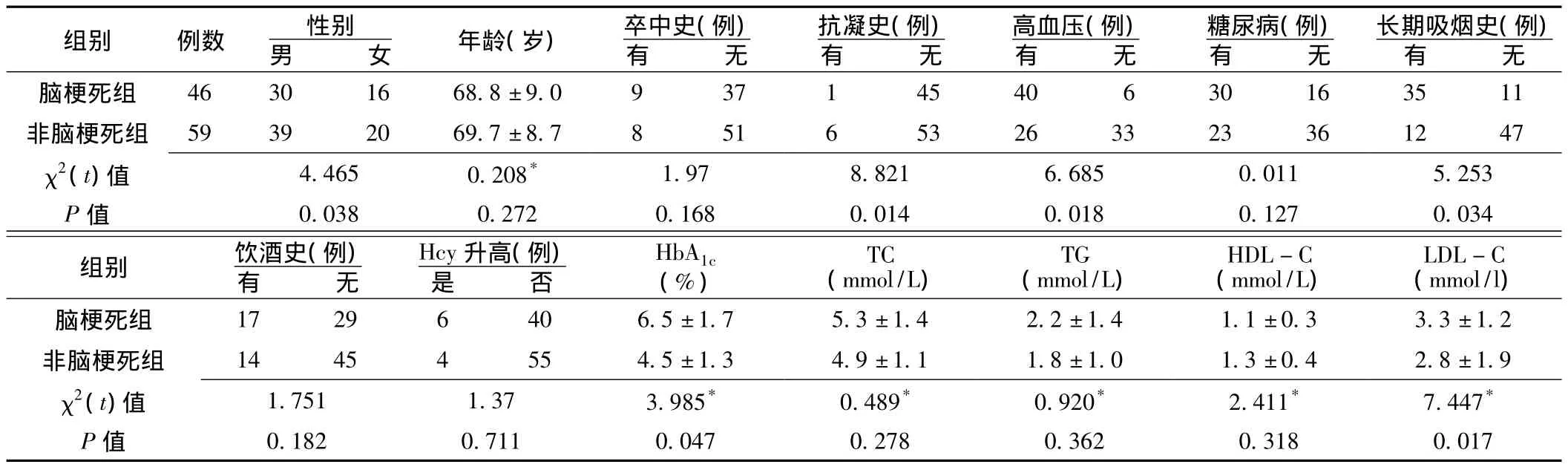
表1 主動脈弓源性腦梗死和非腦梗死患者臨床資料比較Table 1 Comparison of clinical data between patients with aortic arch atherosclerosis and patients without cerebral infaction

圖1 CT示主動脈弓鈣化斑 (白色箭頭所示)及軟斑 (黑色箭頭所示)Figure 1 Calcified plaque(white arrow)and soft plaques(black arrow)in aortic arch shown in CT

圖2 MRI示兩側小腦半球梗死 (DWI)Figure 2 Infarction of two cerebellar hemispheres in MRI

圖4 MRI示皮質下梗死 (DWI)Figure 4 Infarction of subcortex in MRI
3 討論
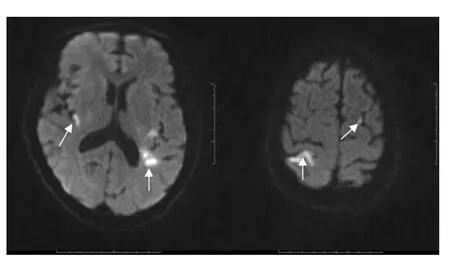
圖3 MRI示兩側大腦半球梗死 (DWI)Figure 3 Infarction of two cerebral hemispheres in MRI
主動脈是受動脈粥樣硬化影響最嚴重的部位,病變時間早于冠狀動脈及頸動脈,國內郭毅等[2]發現主動脈粥樣硬化的發病率達63%,其中混合性斑塊占30.7%;主動脈粥樣斑塊是不明原因腦梗死的重要潛在栓塞源[3-4];多項研究發現存在嚴重的主動脈粥樣硬化患者1年后卒中發生風險為10% ~12%[5-7],且主動脈粥樣硬化是缺血性卒中復發的獨立預測因素[8-9]。鑒于主動脈粥樣硬化與缺血性卒中的關系,本研究選取主動脈弓源性腦梗死患者作為研究對象,分析主動脈弓源性腦梗死患者的臨床、影像學特點及危險因素,為治療、預防主動脈弓源性腦梗死提供依據。
本研究發現主動脈弓源性腦梗死存在以下臨床特點:(1)頸內動脈系統腦梗死 (29例,63.0%)較椎-基底動脈系統腦梗死 (14例,30.4%)多見,這與既往研究結果相同[4-10];(2)病灶在兩側大腦半球分布相差不明顯,這與既往研究結果左側大腦半球梗死較右側多見不同[11];(3)頸內動脈系統腦梗死多見于皮質下梗死,梗死灶小,多為小斑點狀、小斑片狀;(4)多發性腦梗死 (14例,30.4%)較單一腦梗死少見(32例,69.6%);(5)神經功能缺損多較輕 (NIHSS評分0~12分,平均3.5分);(6)出血轉化者少見;(7)發病1周內病情進展者 (19例,41.3%)較病情穩定者少 (27例,58.7%)。
本研究同時顯示:長期吸煙、HbA1c升高、高血壓、LDL-C升高是主動脈弓源性腦梗死的危險因素,分析其作用機制如下:LDL-C升高可增加血小板黏附、聚集,也可導致血管內皮細胞損傷,并向動脈內膜遷移,且易被氧化形成氧化低密度脂蛋白 (OX-LDL),OXLDL誘導內皮細胞表達多種黏附因子,引起巨噬細胞聚集吞噬OX-LDL,沉積在動脈管壁引起動脈粥樣硬化,血壓升高、長期吸煙引起血管內皮功能紊亂、內膜受損,LDL-C升高可向動脈內膜遷移,易被氧化沉積在動脈內膜內,增加脈壓[12],從而加速動脈粥樣硬化形成。
既往有研究表明HbA1c升高是糖尿病患者發生腦梗死的重要預測指標[13],也是卒中的預后指標[14]。本研究發現HbA1c升高是主動脈弓源性腦梗死的危險因素之一;HbA1c通過降低紅細胞的變形能力,增加紅細胞對血管內皮細胞的黏附,增加血液黏滯度、減少一氧化氮(NO)的產生和釋放、激活體內氧化應激反應,促進LDL-C氧化等機制參與動脈粥樣硬化的發生、發展。同時發現存在HbA1c升高的患者中并非所有患者診斷為糖尿病,這提示該部分非糖尿病患者可能存在前驅糖尿病。2型糖尿病是缺血性卒中的已知危險因素,且與卒中不良預后密切相關[15-16]。前驅糖尿病是介于正常血糖代謝水平與2型糖尿病之間的中間狀態,但與2型糖尿病一致,同樣會引起一系列代謝紊亂[17-18]。前驅糖尿病患者不僅會增加患糖尿病的風險,也會增加卒中和其他心血管疾病的風險[18-20]。前驅糖尿病幾乎會成倍增加短暫性腦缺血發作或卒中患者的卒中復發風險[21]。
當腦梗死病因尚未明確時,尤其是患者同時合并有長期吸煙、HbA1c升高、高血壓及LDL-C升高時,需考慮主動脈弓源性腦梗死,條件允許時可行CTA檢查主動脈是否存在病變,查明病因,積極戒煙,調控血壓、血糖、血脂水平,降低LDL-C、HbA1c,對缺血性卒中進行更完善的全面的一、二級預防及治療,降低缺血性卒中的發生率、復發率,減輕患者及其家庭以及社會的負擔。
[1] Odderson IR.The National Institutes of Health Stroke Scale and its importance in acute stroke management[J].Phys Med Rehabil Clin N Am,1999,10(4):787-800.
[2]郭毅,趙宏文,陳實,等.缺血性中風與主動脈弓及顱內外腦動脈弱樣硬化的關系 [J].中國神經精神疾病雜志,2002,28(6):427-430.
[3] Saric M,Kronzon I.Aortic atherosclerosis and embolic events[J].Curr Cardiol Rep,2012,14(3):342-349.
[4] Bugnicourt JM,Chillon JM,Tribouilloy C,et al.Relation between intracranial artery calcifications and aortic atherosclerosis in ischemic stroke patients [J].J Neurol,2010,257(8):1338-1343.
[5] Tunick PA,Nayar AC,Goodkin GM,et al.Effect of treatment on the incidence of stroke and other emboli in 519 patients with severe thoracic aortic plaque [J].Am J Cardiol,2002,90(12):1320-1325.
[6] Di Tullio MR,Homma S,Jin Z,et al.Aortic atherosclerosis,hypercoagulability,and stroke the APRIS(Aortic Plaque and Risk of Ischemic Stroke)study [J].J Am Coll Cardiol,2008,52(10):855-861.
[7] Sen S,Oppenheimer SM,Lima J,et al.Risk factors for progression of aortic atheroma in stroke and transient ischemic attack patients [J].Stroke,2002,33(4):930-935.
[8] Kronzon I,Tunick PA.Aortic atherosclerotic disease and stroke[J].Circulation,2006,114(1):63-75.
[9] Macleod MR,Amarenco P,Davis SM,et al.Atheroma of the aortic arch:an important and poorly recognised factor in the aetiology of stroke [J].Lancet Neurol,2004 ,3(7):408-414.
[10] MendelT, PasierskiT, Szwed H, et al.Transesophageal echocardiographic findings in patients with anterior and posterior circulation infarcts[J].Acta Neurol Scand,1998,97(1):63-67.
[11] Amarenco P,Cohen A,Tzourio C,et al.Atherosclerotic disease of the aortic arch and the risk of ischemic stroke[J].N Engl J Med,1994,331(22):1474-1479.
[12] Halperin RO,Gaziano JM,Sesso HD.Smoking and the risk of incident hypertension in middle-aged and older men[J].Am J Hypertens,2008,21(2):148-152.
[13]王有生.血糖水平對腦梗死近期預后的影響 [J].中華老年心腦血管病雜志,2004,6(3):190.
[14] Khaw KT, Wareham N, Bingham S, et al.Association of hemoglobin A1cwith cardiovascular disease and mortality in adults:the European prospective investigation into cancer in Norfolk [J].Ann Intern Med,2004,141(6):413-420.
[15] Goldstein LB,Bushnell CD,Adams RJ,et al.Guidelines for the primary prevention of stroke a guideline for healthcare professionals from the American Heart Association/American Stroke Association[J].Stroke,2011,42(2):517-584.
[16 ] Luitse MJ, Biessels GJ, Rutten GE, et al. Diabetes,hyperglycaemia,and acute ischaemic stroke [J].Lancet Neurol,2012,11(3):261-271.
[17] Buysschaert M,Bergman M.Definition of prediabetes[J].Med Clin North Am,2011,95(2):289-297.
[18] American Diabetes Association.Diagnosis and classification of diabetes mellitus[J].Diabetes Care,2012,35(Suppl 1):S64-71.
[19] Ford ES,Zhao G,Li C.Pre-diabetes and the risk for cardiovascular disease-a systematic review of the evidence[J].J Am Coll Cardiol,2010,55(13):1310-1317.
[20] Lee M,Saver JL,Hong KS,et al.Effect of pre-diabetes on future risk of stroke:meta-analysis[J].BMJ,2012(344):e3564.
[21] Vermeer SE,Sandee W,Algra A,et al.Impaired glucose tolerance increases stroke risk in nondiabetic patients with transient ischemic attack or minor ischemic stroke [J].Stroke,2006,37(6):1413-1417.

