核醫學科的平面布局及選址規劃探討
福建省輻射環境監督站 黃世耀
核醫學科的平面布局及選址規劃探討
福建省輻射環境監督站黃世耀
核醫學(Nuclear Medicine)是將核技術應用于醫學領域的學科,是用放射性核素診斷、治療疾病和進行醫學研究的醫學學科,臨床核醫學是直接利用核素和核射線來診斷和治療人體疾病的一門學科。隨著我國國民經濟的發展和醫療技術水平的提高,核醫學已經成為現代醫學不可或缺的重要組成部分,核醫學工作場所也在不斷增加。核醫學的發展是一把雙刃劍,一方面能夠方便患者的治療,提高醫療水平和效率;另一方面,放射診斷的應用不可避免導致電離輻射的產生,使得公眾、患者和醫務人員受到的電離輻射越來越多。因此,工作場所的布局及選址是否合理十分關鍵。該文結合具體案例分析,理論與實際相結合,分析案例中存在的不足之處并提出平面布局的優化措施。該文不僅可為建設單位針對已建項目進行自我整改提供參考,同時可為建設單位針對擬建項目通過規劃設計降低核醫學產生的電離輻射對公眾的影響提供理論依據,最終為審管部門提供管理依據。
核醫學平面布局放射性選址輻射防護
1 核醫學科的平面布局典型案例
核醫學工作場所的平面布局要求將放射性與非放射性工作場所嚴格分開,將不同放射性操作或污染水平的工作場所嚴格分開。一般在設計臨床核醫學科時,需要考慮的因素包括:從接受到處置放射源全過程的案例性;需要滿足對工作人員、病人和公眾的照射最小化的要求;設施要求能夠防止放射性污染失控擴散;在多數人要去的區域維持低的本底(0.15~0.25μSv/h);滿足放射性藥物生產和質量控制的要求。圖1是一張IAEA推薦的臨床核醫學科的平面布局示意圖,僅供參考。
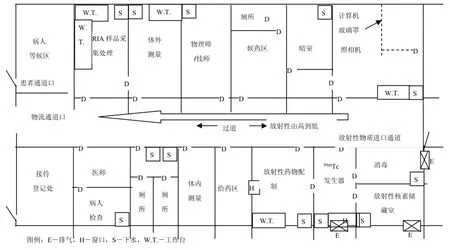
圖1 典型的臨床核醫學科平面布局圖
依據國際放射委員會(ICRP)第 57號出版物,臨床核醫學工作場所具體分為Ⅰ類、Ⅱ類、Ⅲ類三個類別。我國《電離輻射防護與輻射源安全基本標準》(GB18871-2002)參考了 ICRP的建議,綜合考慮其它方面因素后把輻射工作場所劃為控制區、監督區兩大區域,以便于輻射防護管理和職業照射控制。控制區指任何需要或可能需要特殊防護措施或案例條件的區域;監督區是指未被定為控制區的區域,在其中通常不需要專門的防護手段或安全措施,但需要經常對職業照射條件進行監督和評價。具體的布局,國內外有很多的方法及實例,如 Methe BM建議把回旋加速器室、放射化學實驗室、給藥室等輻射劑量較大的區域劃分為控制區,顯像室、病人床位區、放射廢物儲存區等也有一定劑量的區域劃分為監督區,而候診區、工作人員辦公室、電梯及走廊等應該為非限制區。趙進沛等人則提出將功能區域分為活性區、中間區和清潔區,按“三區配置法”進行建設和劃分等等。筆者近幾年的實地調查與監測發現,福建省內核醫學科工作場所大部分遵循Methe BM建議的區域劃分原則,即分為控制區、監督區和非限制區。筆者根據福建省內各醫院的實際情況,細化了核醫學工作場各區域對應的工作場所,詳見表1。

表1 核醫學科工作場所分區
隨著社會分工的細化,我省絕大部分醫院核醫學科的藥物都是外購,由原子高科、廣東希埃等提供,核醫學科的主要防護工作是在藥品使用過程,而非生產過程。根據輻射水平的高低及對環境污染的可能性,核醫學科的通道分為病人通道及醫生通道,并設置單獨的出入口,防止交叉污染。
下面從筆者實際工作中接觸的眾多布局中選取一個較合理的典型代表,供擬建和需整改的建設單位參考。廈門某醫院核醫學科布局是一個很好的例子。控制區和監督區劃分明顯,設置了病人通道及醫生通道,設有病人注射藥品前后的出入口,避免交叉污染。詳見圖2。
在ECT1室東側有一個隔斷,人員只可由北向南單向通行,醫生通道在核醫學科整體布局的西北側,病人通道則位于核醫學科整體布局的東南側。
從放射性物質污染角度來看,候診室、ECT機房等屬于清潔區,與用于貯源的高活性室、給藥注射的注射室及廢物庫等在工作人員監控下的潛在污染區相對分離開來,一定程度上可避免污染的擴散。從γ外照射角度來看,給藥注射后的病人在較高輻射水平的候診室候診。病人從候診室通往ECT掃描室檢查,檢查完畢后從東側通道出口處出院,以減少病人及少數家屬受到不必要的γ外照射。
2 核醫學科的選址規劃典型案例
醫院核醫學科的選址很關鍵,選址直接關系到周圍敏感目標的數量、距離和敏感度。特別是甲狀腺癌治療項目,其用藥量大,藥品半衰期長,病人住院時間久,對周圍環境影響相對較大,在選址規劃期間,要盡量避開其他科室工作場所,周圍環境盡量縮短人員滯留時間。
甲狀腺癌(以下簡稱“甲癌”)由濾泡上皮細胞所分化,是最常見的頭頸部惡性腫瘤和內分泌系統惡性腫瘤,占所有人類腫瘤的1%左右。在甲狀腺疾病中占4%,多發于女性,每年的發病率為(0.5-10)/10萬。近年來,甲癌的發病率呈明顯上升趨勢。目前在美國甲癌,已成為女性惡性腫瘤排位中的第7位。
核素碘(131I、123I)分別放射γ射線及β射線,均可被γ照相機探測,組織對γ射線的吸收甚微,而對甲狀腺濾泡或癌腫起毀壞作用的都是高能量且射程僅0.5cm的β射線。口服核素后上消化道能迅速吸收,經血循環到達某些組織并濃集,在正常甲狀腺、甲狀腺癌、乳腺、唾液腺、胃、結腸、腎臟中均有表現,最后由尿、糞排出。核素碘治療對復發、殘留及轉移灶的療效明顯[49],尤其是對約70%的甲狀腺濾泡狀癌有效。
下文從眾多核醫學選址中選取一個較不合理的典型代表,分析不足之處,并提出整改措施,供擬建和需整改的建設單位參考。福建省某三甲醫院核醫學科甲癌治療室在選址時沒有充分考慮到周圍環境使用功能,下水管道橫穿院內監控室,導致監控室內環境貫穿輻射劑量率較高,最終采取更改下水管道走向等方案,才達到相關標準的要求。
2.1放射診療項目周圍人員年附加劑量評價標準及計算公式
放射診療項目周圍人員的評價標準采用《電離輻射防護與輻射源安全基本標準》(GB18871-2002),包括公眾照射、職業照射劑量限值和劑量約束值。福建省環保部門在審批時,放射診療項目周圍公眾照射的劑量約束值取0.25mSv/a,職業照射的劑量約束值取5mSv/a。
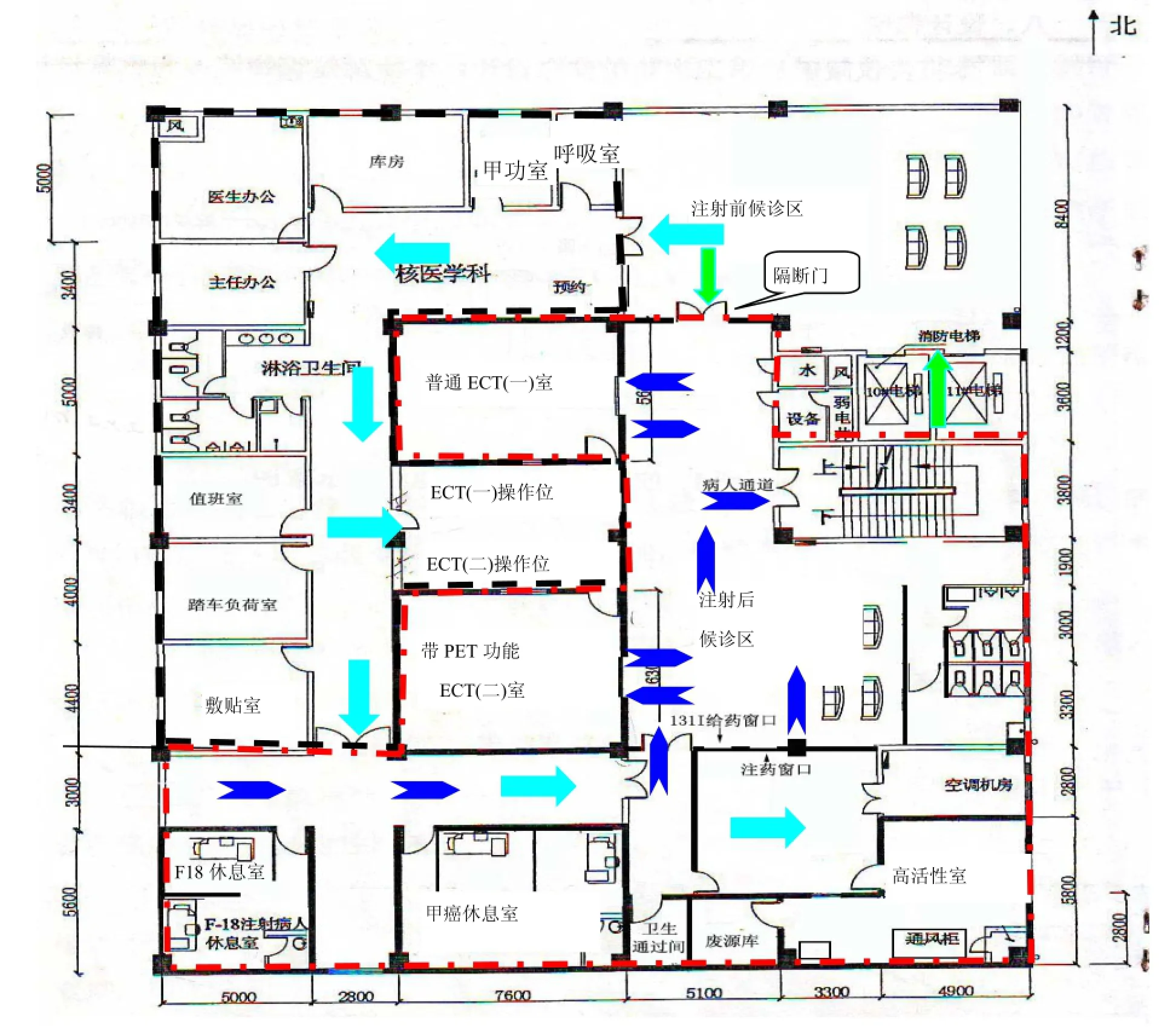
圖例

圖2 廈門某醫院核醫學科布局圖
參照《環境地表γ輻射劑量率測定規范》(GB/T14583-93)中外照射人均年有效劑量的估算模式,X-γ射線產生的外照射人均年附加有效劑量按下列公式計算:

其中:HEr指X-γ射線外照射人均年附加有效劑量,mSv;Dr指X-γ射線劑量率,μSv/h;t指年出束時間或年受照時間,小時;T指人員居留因子。一般工作位取1,門窗取1/4,走廊取1/16。
2.2監測儀器
JB4000型X-γ劑量率儀,編號:08011。監測時間在檢定有效期限內,檢定單位為上海市計量測試技術研究院/華東國家計量測試中心。
2.3項目整改前實測情況
該醫院核醫學科甲癌休息室位于醫技綜合大樓3號樓2層北側,甲癌休息室正下方為整個醫院監控室(1層),內設工作位,24小時值班,3班工作人員輪流。甲癌休息室病人專用洗手間下水管道穿過醫院監控室正上方,順著監控室與消防室中間走廊向下流,通過地下管道進入地下三級衰變池,詳見圖3。該項目已投入試運行,筆者前往建設單位檢查時,測得甲癌休息室正下方環境的貫穿輻射劑量率見表2。
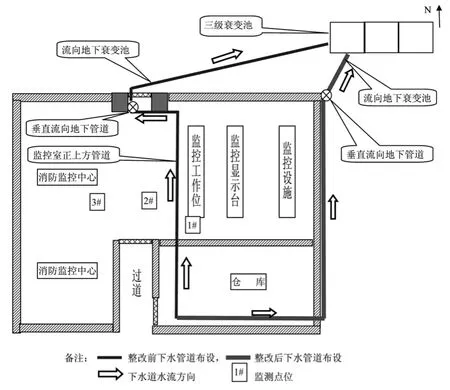
圖3 某醫院甲癌休息室下水管道布設圖

表2 福建省某三甲醫院核醫學科甲癌休息室正下方監測值
針對本項目,測點為醫院監控室工作位,24小時值班,3班工作人員輪流。據醫院介紹,核醫學科甲癌休息室使用時間為每年約300天,則監控室工作位值班人員年受照時間t為:300×24÷3=2400h/a。
按表2測量值及公式(1),休息室下方監控室工作位值班人員年受附加有效劑量為:
HEr=(2.01-0.20)×2400×1×10-3=4.344 mSv>0.25 mSv(評價標準)
可見,該醫院核醫院科甲癌休息室正下方監控室工作位年有效劑量高于劑量約束值(0.25mSv/a)的要求,根據現場勘察,初步判斷超標原因為甲癌休息室病人專用洗手間下水管道沒有采取屏蔽措施,該下水管道位于監控室工作位上方,甲癌患者服用131I放射性藥品后,通過大小便排入下水管道,殘留在下水管道的少量131I放射性藥品發射的γ射線對周圍環境產生影響。因此需對該下水管道進行整改。
2.4項目整改方案及相應點位理論預測值
整改方法是變更該下水管道路線,原來下水管道由監控室南側雜物間向北穿過監控室操作位正上方,然后接入監控室北側地下衰變池(見圖3);變更后,下水管道從現在的監控室南側雜物向東穿至墻外,再沿外墻北穿,然后接入監控室北側地下衰變池(見圖3),并在下水管道四周增加3.5mm鉛當量防護層。
整改方案分析:
(1)該下水管道遠離監控室工作位,減少對該監控室工作人員的影響。
(2)該下水管道由原來無采取屏蔽措施整改為監控室防護墻24cm磚墻和3.5mm鉛當量防護層,減少對該監控室工作人員的影響。
(3)該下水管道位于監控室外墻表面,相比原來位于監控室上方,周圍環境不會有人長期滯留,遠離公眾。
根據表2測量值及表3整改后劑量衰減倍數K,甲癌休息室下方監控室工作位值班人員年受附加有效劑量預測為:
HEr=(2.01-0.20)/(2×10)×2400×10-3=0.2172mSv<0.25mSv
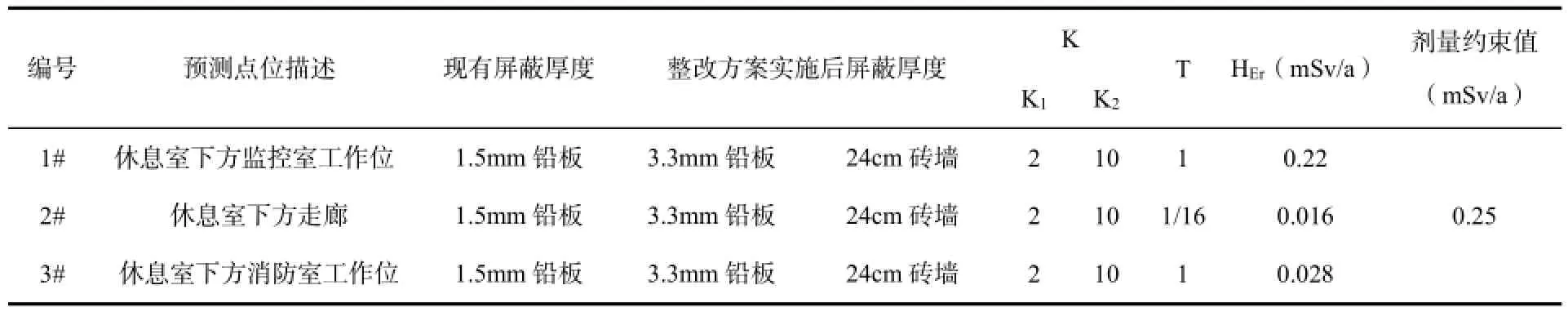
表3 整改后甲癌休息室正下方環境周圍年附加有效劑量預測
2.5項目整改后實測情況
該醫院對下水管道按整改方案整改完后,甲癌項目正常開展,筆者又到現場進行監測,所用儀器與整改前一致,監測數據見表4。
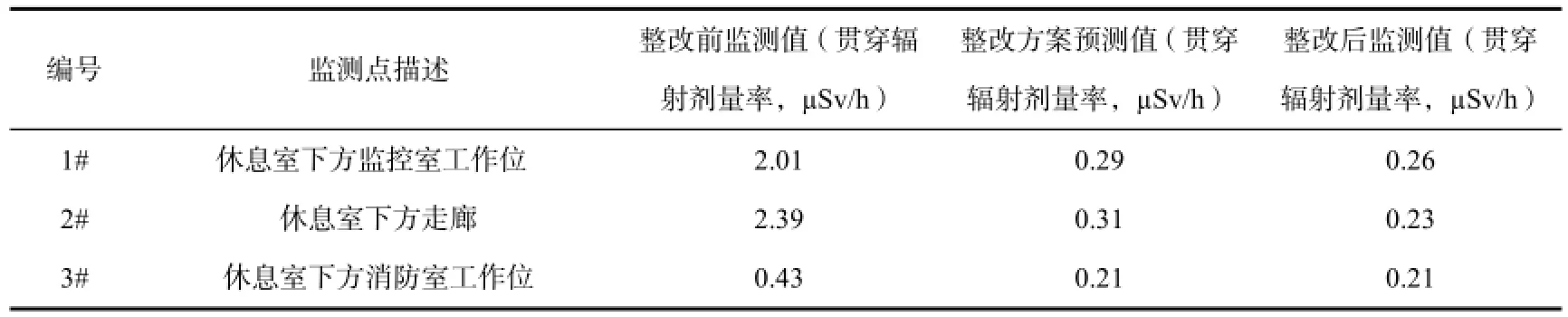
表4 福建省某三甲醫院核醫學科甲癌休息室正下方不同時期環境劑量率
從表4可見,甲癌休息室正下方監控室已趨近于本底值,甲癌休息室下方監控室工作位值班人員年受附加有效劑量為:
HEr=(0.26-0.20)×2400×10-3=0.144mSv<0.25 mSv
實際監測值比預測值小的原因有:(1)預測時,為了保守計算,忽略了整改前后下水管道與工作位的距離之比;(2)預測時,為了保守計算,忽略了原有管道本身殘留的放射性物質(更換新管道后,新管道壁上無殘留放射性物質);(3)管道整改施工時,設置了一定的傾斜角度,縮短了含放射性污水在管道停留時間。
3 結論
(1)為了遵循防護與安全的最優化原則,使個人受照劑量的大小、受照射的人數以及受照射的可能性均保持在可合理實現的盡量低水平。
(2)核醫學科工作場所應根據項目輻射劑量的大小集中布置,以便明確劃出控制區、監督區和非限制區。
(3)核醫學科的通道應分為病人通道及醫生通道,且病人通道應“單向行駛”,并設置單獨的出入口,防止交叉污染。同時應注重核醫學科場所的選址,選址的確定直接關系到周圍敏感目標的數量、距離和敏感度。一般情況下,核醫學科宜設置在一層或地下一層,減少周圍的環境敏感目標數量,也有其他放射診療項目時盡量規劃布置在同一座大樓,并與住院大樓等隔離開,避免注射藥物后的病人與普通人交叉感染。
[1]GBl8871—2002,電離輻射防護與輻射源安全基本標準[S],2002.
[2]趙進沛,任慶余.PET的應用及其相關的輻射防護[J].中國輻射衛生,2006,2(15):204-206.
[3]ICRP 60號出版物.北京:原子能出版社,1990.
[4]孔令豐,蘇盛鋒,林懷瑛.碘[131I]在醫學使用中的有關問題探討[J].中國藥事,2000,14(3):154-155.
[5]鄭鈞正.電離輻射醫學應用的防護與安全[M].北京:原子能出版社,2011(7):281.
[6]Methe BM.Shielding design for a PET imaging suite:a case study[J].Health Phys,2003,84(5):83-88.

