扁桃體摘除聯合鼻內鏡下腺樣體切除治療小兒鼾癥的臨床療效
曲 歌
(遼寧省丹東市中心醫院,遼寧 丹東 118002)
扁桃體摘除聯合鼻內鏡下腺樣體切除治療小兒鼾癥的臨床療效
曲 歌
(遼寧省丹東市中心醫院,遼寧 丹東 118002)
目的 分析扁桃體摘除聯合鼻內鏡下腺樣體切除治療小兒鼾癥的臨床療效。方法回顧性分析我院2014年2月至2015年2月收治的110例鼾癥患兒臨床資料,根據不同治療方案分為兩組(每組55例)。對照組傳統手術治療,研究組扁桃體摘除與鼻內鏡腺樣體的切除治療,比較兩組有效性指標水平及療效。結果研究組的各項有效性指標水平均比對照組低,且總有效率94.54%比對照組76.36%高,差異均具統計意義(P<0.05)。結論小兒鼾癥進行扁桃體與鼻內鏡腺樣體的切除治療的療效確切,可有效縮短手術時間。
扁桃體摘除;鼻內鏡;腺樣體;小兒鼾癥
目前,我國人群中,鼾癥是一種較為常見的疾病,主要指的就是在熟睡后,喊聲的響度增加到60 dB以上,同時在此過程中,已經對于正常的睡眠呼吸過程中的氣體交換。由于鼾癥的特點,會在臨床上出現較多的表現,例如憋氣、大汗、夢游以及遺尿等相關癥狀,同時也會造成患者出現心血管以及和呼吸系統的相關繼發性的癥狀,例如緩和會出現心臟肥大、高血壓、心律不齊等相關癥狀,目前有研究顯示約有30%的鼾癥患者在臨床上會出現不同程度的肺部損傷,對于患者而言會造成極為嚴重的危害。而對于我國而言,鼾癥屬兒科常見的疾病之一,其臨床主要表現為睡眠打鼾、呼吸低通氣或暫停,臨床治療鼾癥的常用方法是解除呼吸道受阻,并將腺樣體及扁桃體的切除[1]。為此,本研究針對已選定的55例鼾癥患兒予以扁桃體與鼻內鏡腺樣體的切除治療,取得滿意效果,報道如下。
1 資料與方法
1.1一般資料:回顧性的分析我院2014年2月至2015年2月收治的110例鼾癥患兒臨床資料,根據不同治療方案分為兩組(每組55例)。對照組男女比例30∶25,年齡4~12歲,平均(7.81±1.32)歲;病程1~4年,平均(1.91±0.72)年;研究組男女比例32∶23,年齡5~13歲,平均(9.11±1.42)歲;病程1~5年,平均(2.05±0.63)年;兩組上述各項基線資料比較無明顯差異(P>0.05)。
1.2方法:對照組扁桃體摘除聯合常規刮除腺樣體治療,患兒全麻后口咽部固定Davis開口器,首先予以常規術式將扁桃體除去,并徹底止血,然后進行常規刮除腺樣體治療。研究組于對照組摘除扁桃體基礎上于鼻內鏡下將腺樣體切除,首先予以1 mL腎上腺素+10 mL生理鹽水,然后采用2根8號導管插入兩側鼻腔,拉起軟腭并系活結。于70°內鏡下觀察后鼻孔與腺樣體關系,切除腺樣體后,進行止血。
1.3觀察指標與評定標準:記錄兩組有效性指標水平,具體包括術中出血量、手術時間及住院時間。療效判定標準:患兒打鼾癥狀全部消失,且睡覺時無呼吸短暫停止與張口呼吸現象,復查后確定未殘留腺樣體為痊愈;患兒打鼾癥狀消失,睡覺時無呼吸短暫停止和張口呼吸現象,復查后殘留部分腺樣體為顯效;患兒打鼾癥狀有所改善為有效;上述癥狀與現象均無改善為無效。總有效率=(治愈+顯效+有效)/總例數×100%[2]。
1.4統計學分析:數據均用SPSS20.0統計軟件進行分析處理,采用均數標準差()表示,組間比較用t檢驗,計數用百分比(%)表示,以χ2檢驗,當P<0.05,比較差異具統計學意義。
2 結 果
2.1兩組有效性指標水平對比:研究組各項有效性指標均優于對照組(P<0.05),見表1。
2.2兩組臨床療效對比:研究組總有效率高于對照組,差異具統計學意義(P<0.05),見表2。
3 討 論
鼾癥為兒科常見疾病,其發病機制為增生扁桃體及腺樣體,于患兒睡眠時后墜,致使呼吸道不斷變窄。鼾癥又被稱為打呼嚕、打鼾以及睡眠呼吸暫停綜合征。在我國呈現出一種多發的趨勢,若患者在熟睡的過程中,鼾聲的響度已經超過了60 dB,同時患者的鼾聲已經對于在睡眠過程中的正常氣體交換造成了較為嚴重的妨礙,這種情況則被稱之為鼾癥。目前有研究顯示,有一些汗癥患者在臨床上會出現憋氣的情況,因此會對于患者造成更加嚴重的危害。在臨床上的表現主要是呼吸暫停、遺尿、夢游、白晝嗜睡以及心血管以及呼吸系統的相關繼發性的癥狀,例如患者會出現心臟肥大、高血壓以及心律不齊等相關癥狀,甚至會有3%的患者會出現肺部的損傷,也會導致患者出現情緒壓抑等癥狀。目前有較多的研究表明,輕度的鼾聲實際上對于人體的健康影響并不會太大,但是若在鼾聲的過程中出現了不同程度的呼吸暫停的相關癥狀,則會導致患者出現不同程度的缺氧,對于患者的身體健康會造成一種極為嚴重的危害,升職記極有可能出現人體激素分泌紊亂的現象,引起多種的組織器官以及人體系統的相關損害,甚至極有可能導致患者出現血液以及大腦的嚴重缺氧,出現低氧血癥的癥狀,對于患者的心血管系統會造成極為嚴重的危害,也會導致患者出現高血壓、腦梗、心律失常、心肌梗死、中風以及心絞痛等相關癥狀,會造成極為嚴重的危害。而對于兒童而言,在臨床上若出現了鼾癥的相關癥狀,則會導致患兒的身體發育以及之上法語受到極為嚴重的危害,在此過程中的主要表現為患兒睡眠過程中長期血液氧的含量不足對其生長與智力發育帶來嚴重影響,進而致使其出現智商障礙,故小兒出現打鼾癥狀已逐漸受到家長與臨床醫師的高度重視[3]。
表1 兩組有效性指標水平對比[(),n=55]
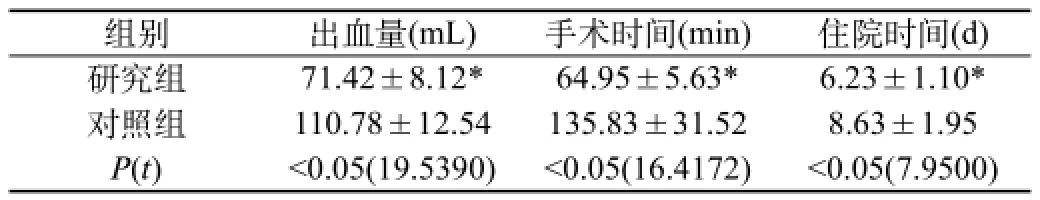
表1 兩組有效性指標水平對比[(),n=55]
注:與對照組比較,*P<0.05
組別 出血量(mL) 手術時間(min) 住院時間(d)研究組 71.42±8.12* 64.95±5.63* 6.23±1.10*對照組 110.78±12.54 135.83±31.52 8.63±1.95 P(t) <0.05(19.5390) <0.05(16.4172) <0.05(7.9500)

表2 兩組臨床療效對比[n(%),n=55]
本研究結果顯示:研究組術中出血量、手術時間及住院時間等有效性指標均低于對照組,提示扁桃體摘除聯合內鏡下切除腺樣體,不僅可減少術中出血量,而且有效縮短手術時間與住院時間,從而減輕患兒痛苦與家庭經濟負擔。手術在鼻內鏡直視下完成,可有效減少對患兒損傷,進而降低出血量。反復、持續性的扁桃體發炎患兒扁桃體組織比較脆弱,在進行摘除后大部分存在殘留現象,因此全部去除扁桃體殘留部分與徹底止血顯得尤為重要[4]。這是因為患兒的年齡較小,與其進行正常溝通存在一定的困難,加之術后創口出血不易及時察覺,故術中盡可能的消除導致患兒出血的相關因素至關重要。本研究結果顯示:研究組治療總有效率94.54%顯著高于對照組76.36%,這與劉宏鋒等人文獻研究結果類似,進一步驗證扁桃體摘除聯合鼻內鏡下腺樣體切除治療小兒鼾癥的臨床有效性、可行性[5]。手術治療目的在于解除患兒睡眠時導致呼吸道狹窄的相關因素,扁桃體摘除聯合腺樣體切除,可有效解除呼吸道狹窄,改善鼾癥臨床癥狀,相較之傳統腺樣體切除手術具獨特優勢。關于兩組并發癥情況進行分析,有待臨床進一步研究予以驗證。
綜上所述,小兒鼾癥行扁桃體摘除聯合鼻內鏡下腺樣體切除治療,不僅降低術中出血量,且有效縮短手術與住院時間,從而提高臨床療效,值得臨床推廣。
[1]鄧建洪,黃河,彭利.扁桃體摘除聯合鼻內窺鏡下腺樣體切除治療小兒鼾癥[J].中國醫藥科學,2014,4(18):184-186.
[2]張武峰.鼻內鏡下扁桃體聯合腺樣體切除治療小兒鼾癥療效觀察[J].現代中西醫結合雜志,2014,23(26):2935-2936.
[3]許杰英,李蓓,覃大洋.扁桃體切除及鼻內鏡下腺樣體切除治療兒童鼾癥62 例的療效觀察[J].廣西醫學,2012,34(7):909-910.
[4]劉志建,張新利.扁桃體摘除聯合鼻內鏡下腺樣體切除治療小兒鼾癥的研究[J].中國當代醫藥,2013,20(12):66-67.
[5]劉宏鋒.扁桃體摘除聯合鼻內鏡下腺樣體切除治療小兒鼾癥的效果觀察[J].中國當代醫藥,2015,22(1):55-57.
R725.6
B
1671-8194(2015)22-0103-02

