腹腔鏡膽囊摘除術中預氧非正壓通氣誘導插管的可行性研究
王妮榮,吉宗民
氣管插管全麻下腹腔鏡膽囊摘除手術(laparoscopic cholecystectomy,LC)已經成為膽囊疾病的主要手術及麻醉方式,但是常規正壓通氣全麻誘導插管時,易出現氣體入胃,導致胃擴張,影響術中操作。為避免誘導時氣體入胃,影響手術操作,筆者團隊于2012年1月—2014年11月,對該院肝膽外科擬行LC的患者,誘導時采取預氧非正壓通氣方式全麻插管,從而避免了誘導時氣體入胃,并與傳統誘導插管全麻結合胃管置入方式誘導進行了對照觀察,效果滿意。現報告如下。
1 資料與方法
1.1 臨床資料 選擇2012年1月—2014年11月該院收治的擬行LC的48例患者,采用數字隨機法分為觀察組(G組)和對照組(D組),每組患者各24例,兩組患者的年齡、性別、體質量均無顯著性差異(P>0.05)。兩組患者均排除了胃潴留及心肺、高血鉀相關疾病。兩組患者的病房責任護士、實施手術及麻醉醫師相同。
1.2 方法 兩組患者術前常規禁食水8 h,術前30 min均肌肉注射阿托品0.5 mg和苯巴比妥鈉0.1g。兩組患者誘導麻醉時均應用咪達唑侖0.04mg/kg靜脈注射,丙泊酚2 mg/kg和瑞芬太尼1 μg/kg混合液于90 s用微量泵泵注,患者睫毛反射消失后,靜脈注射氯琥珀膽堿2 mg/kg,下頜松弛后插管,均順利一次性完成。G組,APL閥保持麻醉機環路開放,經麻醉機面罩吸氧,速度定為6 L/min,持續吸氧5 min后誘導,誘導期間保持吸氧面罩,但不緊扣;D組,術前準備包括置入胃管,按常規方法在誘導中使用面罩正壓輔助通氣。兩組患者插管成功后,護士立即靜脈注射順阿曲庫銨 0.1 mg/kg,開啟事先預算劑量的丙泊酚及瑞芬太泵注維持麻醉深度,必要時開啟七氟烷吸入麻醉。患者控制呼吸的頻率均為12次/min、潮氣量設定為10 ml/kg。應用Ohmeda S/5多功能儀采集數據,并記錄各時點的HR、DBP、SBP、SpO2、Pet-CO2。
1.3 胃脹評估 由同一位外科醫師在氣腹后,置入腹腔鏡觀察評估。
1.4 統計學分析 采用SPSS15軟件錄入數據建立數據庫,并進行統計學分析。所有數據以均數±標準差即(±s)表示,組內比較用配對資料t檢驗,組間樣本均數比較用t檢驗,P<0.05為差異有顯著性意義。
2 結 果
2.1 呼吸指標比較 兩組患者插管均一次性順利完成。在SpO2的持續監測下,結果顯示兩組患者插管完成前后均未發生低氧血癥。T4時點G組的Pet-CO2升高,與D組比較,差異有統計學意義(P<0.01);Pet-CO2至 T5 時點時,兩組差異無統計學意義(P>0.05)。見表1。
表1 兩組各時點呼吸指標比較(±s,n=24)
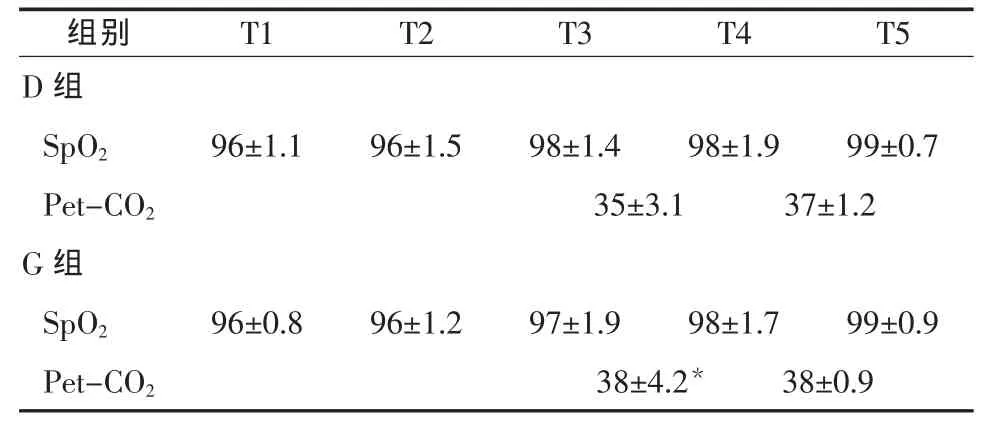
表1 兩組各時點呼吸指標比較(±s,n=24)
注:組間比較*P<0.01
組別 T1 T2 T3 T4 T5 D組SpO2 96±1.1 96±1.5 98±1.4 98±1.9 99±0.7 Pet-CO2 35±3.1 37±1.2 G組SpO2 96±0.8 96±1.2 97±1.9 98±1.7 99±0.9 Pet-CO2 38±4.2* 38±0.9
2.2 循環指標比較 T2時點 HR、SBP、DBP與同組T1比較,D組內及組間差異有統計學意義 (P<0.01),G 組內與 T1 比較,無明顯差異 (P>0.05);T3、T4、T5與T1比較,兩組內比較差異有統計學意義(P<0.05);組間比較無明顯差異(P>0.05),見表2。
2.3 胃脹評估 D組兩例出現輕度的胃脹,不影響手術,為胃管沒有置入到位,氣腹壓力和負壓吸引后解除了胃脹氣;G組沒有相似的情況出現,組間比較無統計意義(P>0.05)。
表2 兩組各時點循環指標比較(±s,n=24)
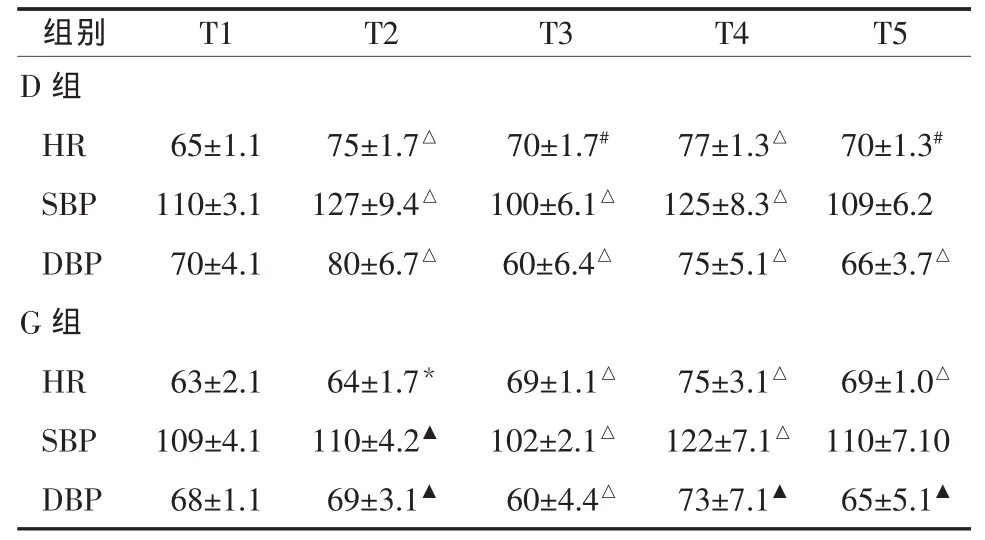
表2 兩組各時點循環指標比較(±s,n=24)
注:組間比較*P<0.05,▲P<0.01;組內比較 #P<0.05,△P<0.01
組別 T1 T2 T3 T4 T5 D組HR 65±1.1 75±1.7△ 70±1.7# 77±1.3△ 70±1.3#SBP 110±3.1 127±9.4△ 100±6.1△ 125±8.3△ 109±6.2 DBP 70±4.1 80±6.7△ 60±6.4△ 75±5.1△ 66±3.7△G組HR 63±2.1 64±1.7* 69±1.1△ 75±3.1△ 69±1.0△SBP 109±4.1 110±4.2▲ 102±2.1△ 122±7.1△ 110±7.10 DBP 68±1.1 69±3.1▲ 60±4.4△ 73±7.1▲ 65±5.1▲
3 討 論
腹腔鏡膽囊切除術效果好,創傷小、術后疼痛輕而且康復快,住院時間短,在臨床中已得到廣泛使用。同時,LC必須在相對密閉有限的空間內進行,如果患者胃脹出現脹氣,勢必減少術野空間,給手術增加難度,甚至導致操作副損傷,這就對麻醉提出了更高的要求,過去,經常是通過置入胃管方式解決麻醉誘導,氣體入胃的問題,非手術必需。為了解決這個問題,筆者設計了本研究。研究發現,置入胃管后,發現在T2時點,D組的HR、SBP、DBP影響大,組間組內比較,差異都有統計學意義(P<0.05或P<0.01),考慮可能為胃管刺激反應。相對而言,插入胃管方式對患者既不舒適,也不經濟,故此,筆者采用了預氧非正壓通氣誘導方式。預氧即全麻誘導或氣管插管之前吸氧治療,是一項常規應用的麻醉技術,該技術可顯著延遲無通氣期低氧血癥的發生[1]。為了確保預氧合效果良好,應該防止自主呼吸時的漏氣現象,應使面罩內氧濃度達到90%時是達到了最佳的預氧合[2,3]。本研究就是采取這種方式進行的。而且,謝柏樟就全麻醉誘導的麻醉技術指出,有效吸入高濃度氧氣可以提高機體的氧耐受性,原因是增加了肺內氧的儲備,從而延長4~5 min,甚至更長時間而不發生缺氧[4];在本研究中運用速效藥物誘導,患者完全無呼吸狀況不足3 min,因而未發生低氧血癥病例,與G組在T4時點都維持較高的 SpO2(98±1.7)具有一致性,與陳合欽等[5]在 SpO2和Pet-CO2的各個時點的變化研究的結果亦一致。因而預氧技術在快速誘導中不需輔助通氣,或可疑困難氣管插管及困難通氣時必不可少[3]。肌松誘導插管,通常情況下環咽肌會開放在高壓氣流的影響下,胃內灌入氣流,情況嚴重者可導致胃腸脹氣。這種情況在臨床中是相當常見的,Brimacomb等曾經觀察到氣體量達3~4 ml在食管內積存,氣流就開始流至胃中[6],常規方法誘導,氣體入胃似乎不易避免,D組兩例出現胃脹氣也可以從另一個方面反映此問題,只是有胃管負壓吸引給予及時吸出,因而未造成胃脹。
綜上所述,預氧非正壓通氣技術在經腹腔鏡膽囊手術是安全可行的,值得臨床推廣應用。
[1] Anonymous.Pre-oxygenation:physiology and practice(Editorial)[J].Lancet,1992,339(1):31-32.
[2]趙曉波,李索林,周蔽莉,等.腹腔鏡幽門環肌切開術學習曲線的研究[J].臨床小兒外科雜志,2008,7(3):36-37.
[3] Kim SS,Lau ST,Lee SL,et al.The learning curve associated with laparoscopic pyioro myotomy[J].J Laparoendosc Adv Surg Tech A,2005,15(5):474-477.
[4]謝柏樟.實用麻醉技術[M].上海:上海科學技術出版社,2001:981-994.
[5]陳合欽,王 玲,吳青華,等.速效藥快速誘導插管在急診飽胃手術中的應用[J].臨床軍醫雜志,2011,39(5):863-865.
[6] Brimacomb J,Keiier Cakurian S,et al.Reliability of epigastric auscuitation to detect gastric insuffiIation [J].Br J Anaestha,2002,88(1):127-129.

