門診藥房藥品差錯的分析與措施
張 白 翟愛華
(濟南市第五人民醫院,山東 濟南 250022)
門診藥房藥品差錯的分析與措施
張 白 翟愛華
(濟南市第五人民醫院,山東 濟南 250022)
目的分析影響門診藥房藥品差錯的因素,找出發生差錯的原因,提出防范措施,減少藥品差錯,保證患者用藥安全。方法通過對本院醫師處方、藥品、藥師等引發的錯誤進行分析,提出相應措施。結果門診藥房藥品差錯出現的原因在門診各個環節中都有發生,專業理論知識學習不夠、責任心不強、醫院制度不健全等,既有客觀因素也有主觀因素。結論提高醫師、藥劑等人員的專業素質,加強學習,嚴格管理制度,減少藥品差錯,確保患者用藥安全。
門診藥房;差錯;分析;措施
醫院門診藥房是醫院為患者提供服務的重要窗口,承擔著患者處方調配及門診各科室所需藥品的供應,為患者提供相關用藥咨詢與指導,其服務質量的好壞關系著患者的健康與安全。門診藥房的服務質量不僅反映了藥劑科的整體管理水平、人員素質、專業水準,還直接影響醫院的醫療質量和社會聲譽。保障藥品的發放質量,杜絕藥房差錯的發生是醫院藥房管理工作的重要內容。為了使患者能安全、有效的用藥,參閱有關文獻資料,筆者結合自身工作實踐,對門診藥房容易發生差錯的原因進行總結,并提出了有效的防范措施,最大限度地提高藥房調劑工作質量。
1 門診藥房產生差錯的因素
1.1 制度因素
1.1.1 藥師的崗位責任和任務不明確,獎懲制度力度不夠,起不到應有的制約作用。藥師在為患者服務過程中,沒有做到以患者為中心、愛崗敬業,工作效率低,對患者疑問,劃價、發藥人員都沒有做到詳細解釋,出現差錯相互推諉,責任不明。沒有獎懲制度,出現差錯不了了之,不能夠相互制約。
1.1.2 操作規范和處方調配、核對制度不健全。藥劑人員在工作中精力不集中,印象發藥,審查處方沒有嚴格執行“四查十對”制度,只求速度而忽略準確性,核對、發藥人員沒有仔細檢查藥品就發給患者,以致發生差錯事故。
1.1.3 藥師規范化培訓制度不健全。醫院管理忽視藥劑工作,不能夠制定藥師培訓大綱,對藥師進行定期的,規范的綜合能力培訓。
1.1.4 處方管理制度沒有引起足夠重視,藥品質檢制度及監督管理制度不到位。藥師基本理論知識學習不夠,醫院相關管理部門監督不到位,處方抽查力度不夠。
1.2 藥品因素
1.2.1 藥品名稱讀音相似造成的調劑差錯:有些西藥通用名及商品名、中成藥名稱的讀音非常相似,如果疏忽大意,不仔細分辨,容易使人混淆。筆者總結部分類似藥品,見表1。
1.2.2 同藥同名的藥品造成的調劑差錯:有些藥物藥名相同,但本身有二種或二種以上的規格且含量不同,這就容易引起劑量方面的差錯,藥劑人員對劑型知識了解不夠或工作中的疏忽,就可能出現差錯。見表2。
1.2.3 外觀相似的藥品造成的調劑差錯:藥房藥品種類繁多,藥品出現外形或外包裝相似的概率很大,外包裝是藥師識別藥品的重要因素。因此,外包裝的顏色、形狀和大小如果相似,是構成調劑錯誤的危險因素。見表3。
1.2.4 藥品的數量及用法、用量錯誤:藥劑人員在工作中由于患者較多、工作忙亂,在發藥過程中沒有認真審查處方將藥品多發或少發給患者,造成藥品差錯。發藥時由于患者較多,擁擠在窗口,藥師只應付發藥,往往不能給患者作詳細的用藥說明。例如:鹽酸二甲雙胍需餐中服藥,以減輕胃腸反應。多潘立酮片(嗎丁啉)飯前15~30 min服用。格列喹酮片(糖適平)餐前30 min服。阿卡波糖(拜糖平)餐中與主食一起咀嚼服用等。由于藥師未能給與患者正確的用藥指導,造成患者在用藥時間、用藥方法及數量上產生錯誤,給患者造成危害。
1.2.5 其他因素:有個別醫院加工制劑出現過標簽貼錯的現象。還有一些有效期較短或不常用的藥品,出現過期發放給患者的錯誤。
1.3 藥師因素:門診藥房工作繁瑣,易使人產生緊張、疲勞,如果藥師責任心不強,不認真執行“四查十對”制度,不能夠嚴格按照操作規程調配處方,就極易發生差錯事件。主要體現在對處方審核認真與否、仔細與否,沒嚴記“四查十對”制度,長時間形成習慣,看見藥品前幾個字就憑印象劃價不全面核查,發藥時不核對,漏發少發,發出藥品或不對患者交代。例如,劃價時不認真審查處方,將益母草注射液劃成益母草膠囊。發藥時不認真核對,將達克寧栓發成達克寧霜。有些需要做過敏試驗的藥品,如注射用青霉素鈉、破傷風抗毒素注射劑,在皮試結果未注明陰性的情況下,將藥品發給患者,存在很大的用藥風險。
1.4 醫師因素:主要體現在醫師書寫字跡潦草,用法用量錯誤,用藥與臨床診斷不相符,漏寫臨床診斷或用字母代替,不合理用藥等[1]。主要歸納為:
1.4.1 書寫不規范:處方書寫中有時漏寫科別、患者的年齡或性別、臨床診斷、醫師簽名等。字跡潦草,造成劃價及發藥人員難以辨認。只寫藥品通用名或商品名,或藥品通用名與商品名書寫的不是同一藥品。藥品的規格、劑量、用法用量書寫錯誤或模糊不清。例如,安博維(厄貝沙坦片)寫成安利博;注射用鹽酸納絡酮(瑞絡健)0.4毫克/支寫成4毫克/支;硝酸甘油片應舌下含服,醫師有時誤寫成po(口服)。
1.4.2 用藥不合理:超常規、超劑量用藥,普通處方一般不超過7日用量,但有時會有超千元大處方、多藥合用的現象;重復給藥,左氧氟沙星注射液靜脈注射的同時給與口服左氧氟沙星膠囊,這樣易增加藥物的不良反應;用藥錯誤,注射用鹽酸克林霉素0.3克/支應0.6~1.2 g/d,分2~3次應用,但醫師處方為0.9~1.2克/次,1天1次,影響藥物的抗菌效果,易引起不良反應;配伍禁忌,克林霉素與依替米星都有神經肌肉阻滯作用,二者不宜合用;處方用藥與臨床診斷不符,如處方診斷為上感,上感多為病毒感染,在尚未明確病原體是細菌還是病毒的情況下,應避免盲目或不恰當使用抗菌藥物如阿奇霉素等,否則會造成非適應證用藥。

表1 同音或近音的藥品比較表
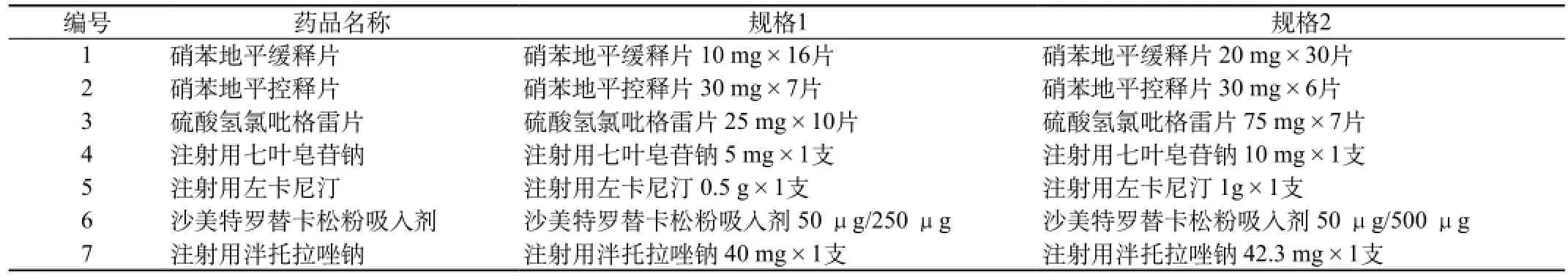
表2 同藥同名而劑型含量不同的藥品

表3 外觀相似的藥品比較表
1.5 藥輔人員因素:備藥人員在備藥過程中疏忽大意,拿錯藥品,發藥人員沒核對就直接發出,如抗婦炎膠囊發成康婦炎膠囊,破傷風免疫蛋白發成狂犬疫苗。
1.6 收費人員因素:我院門診藥房與收費處聯合辦公,實行一站式服務,如果收費處人員打錯處方的微機號、收錯費或離休公費醫療沒記帳、收費單據與微機號不相符等都會影響到藥品的發放或造成經濟損失。
1.7 環境因素:藥架上藥品擺放雜亂,同類藥品、同等作用藥品、顏色形狀相似藥品等一旦擺放錯位很容易發錯[2]。
2 改進措施
2.1 落實完善各項制度:門診藥房應結合自己的工作特點,逐步完善各項規章制度,如藥師崗位責任制、處方調配管理制度、發錯藥登記制度等。藥師應當按照各項規章制度嚴格執行,認真審核處方,準確地調劑藥品,調劑藥品時必須做到“四查十對”雙人復核,準確無誤后方可發給患者并向患者正確講解藥品的用法用量。
2.2 加強處方監督管理:醫院相關監督管理部門應按照《處方管理辦法》、《醫院處方點評管理規范》對處方質量加強監督,加大每月抽查處方的力度,檢查處方的完整性、合理性,并由藥劑科專人點評處方,包括處方的漏項、缺項、臨床診斷與用藥是否合理等。
2.3 規范藥師培訓:設計適合本院藥師的規范化培訓大綱與培訓細則,通過系統化、規范化的專業能力培訓,使藥師達到實際工作中所需要的基礎理論、基本知識和基本技能,為患者提供優質的藥學服務。
2.4 提倡電子處方:實行電子處方既提高了醫療服務質量和工作效率,又改善了處方質量。實行電子處方簡化了患者看病流程,縮短患者取藥等候時間,提高了處方藥品的準確率,降低了藥品調劑的差錯率,也有效的監督醫師的處方權限和用藥范圍[3]。
2.5 改善工作環境:工作環境整齊、整潔,藥架上的藥品擺放有序,一目了然,并設立警示標志,這樣才能降低出錯的概率。
3 小 結
門診藥房是醫院醫療服務的重要窗口,藥品發生差錯的各個環節都應引起我們的高度重視。隨著醫藥改革的發展,服務質量的提高,我們更應堅持不懈地學習,加強管理,樹立愛崗敬業的精神,端正服務態度,全身心的投入到工作中,以確保患者的用藥安全[4-6]。
[1]王育琴,李玉珍.醫院藥師基本技能與實踐[M].北京:人民衛生出版社,2013:422-430.
[2]吳清華,許焉,陸超.門診藥房藥品差錯發生原因分析及對策[J].臨床合理用藥,2012,12(5):176-177.
[3]王鈺琦,薛柳英.某醫院2010-2012年門診藥房藥品差錯分析與防范措施[J].醫學信息,2013,4(26):68-69.
[4]宋愛菊.醫院門診藥房藥品差錯分析及預防策略[J].中國當代醫藥,2012,19(14):161-163.
[5]劉晶瑩,劉冰瑩.門診藥房調劑藥品差錯原因分析及防范措施[J].中國藥物經濟學,2014,9(10):256-257.
[6]徐濤,李學林.我院門診藥房發藥差錯原因分析及對策[J].中國現代藥物應用,2014,8(6):247-248.
R952
A
1671-8194(2015)05-0294-02

