經顱多普勒超聲和頸部血管超聲診斷腦梗死的臨床價值
孫景芝 王宏橋(通訊作者)
青島大學附屬醫院超聲科 青島 272000
經顱多普勒超聲和頸部血管超聲診斷腦梗死的臨床價值
孫景芝王宏橋(通訊作者)
青島大學附屬醫院超聲科青島272000
【摘要】目的分析和探討聯合應用經顱多普勒超聲和頸部血管超聲的可行性和意義。方法按照隨機雙盲對照的原則抽取2012-06—2014-06來我院神經內科就診的120例腦梗死患者為研究對象,依據患者年齡大小分為觀察組(60歲以上)78例和對照組(60歲以下)42例,所有入組患者均常規給予經顱多普勒超聲(TCD)和頸部血管超聲(CUS)檢查,對比分析經顱多普勒超聲和頸部血管超聲聯合應用的價值和意義。結果經過經顱多普勒超聲(TCD)檢查發現,觀察組其頸內動脈顱外段狹窄和腦動脈硬化的發病率和對照組相比明顯升高,且2組差異具有統計學意義(P<0.05);而經過頸部血管超聲(CUS)檢查發現,觀察組其顱內前循環狹窄發病率和對照組相比明顯降低,2組比較差異有統計學意義(P<0.05)。結論臨床上在診斷腦梗死的過程中聯合應用經顱多普勒超聲(TCD)和頸部血管超聲(CUS),不僅簡單、快捷和方便,且有利于發現病因和提高診斷準確率,值得推廣。
【關鍵詞】經顱多普勒超聲(TCD);頸部血管超聲(CUS);腦梗死;診斷
經顱多普勒超聲(TCD)和頸部血管超聲(CUS)檢查技術由于其無創傷、無輻射、操作方便的特點已在臨床上得到廣泛應用,尤其對于動脈粥樣硬化斑塊的篩查,為腦梗死的診斷提供了重要的參考依據[1]。本研究將120例考慮為腦梗死的患者為觀察對象,均分別給予TCD和頸CUS檢查,取得一定研究結果。現報告如下。
1資料與方法
1.1一般資料按照隨機雙盲對照的原則抽120例于2012-06—2014-06來我院神經內科住院治療的考慮腦梗死的患者為研究對象,男65例,女55例;年齡35~80歲,平均(53.6±13.2)歲;發病時間5~48 h,平均發病時間(5.6±2.2)h;臨床癥狀:劇烈頭痛25例,腦膜刺激征35例,意識不清29例,昏迷31例。所有患者均符合臨床上腦梗死的診斷標準且經過CT、MRI確診。入組患者否認既往有房顫、心臟瓣膜病病史。依據患者年齡的大小分為觀察組(60歲以上)78例和對照組(60歲以下)42例,2組患者均常規給予經顱多普勒超聲(TCD)和頸部血管超聲(CUS)檢查。2組患者的一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2儀器與方法入組的患者均常規給予經顱多普勒超聲(TCD)和頸部血管超聲(CUS)檢查。經顱多普勒超聲(TCD)具體操作為:應用德立凱公司(深圳)提供的經顱多普勒超聲診斷儀進行檢查,檢查前將探頭頻率設置為2 MHz。患者仰臥于檢查床上,然后用檢查探頭對大腦中動脈、前動脈、后動脈、頸內動脈虹吸段及顱內段椎基底動脈進行檢查,檢查位置按照顳窗、眼窗和枕窗的順序。檢查過程中注意記錄各檢查動脈的血流速、流動方向、頻音、頻窗等多項內容,并根據檢查的結果決定是否進行壓頸實驗。頸部血管超聲(CUS)檢查具體操作為:應用通用公司(美國)提供的彩色多普勒超聲診斷儀進行檢查,檢查前將頻率脈沖設置在3~12 MHz。患者仰臥于檢查床上并保持頭略呈后仰姿勢。然后將檢查探頭從頸根部沿著前、后、側三個方向分別對患者雙側的頸總動脈、頸外動脈、顱外段頸內動脈血管進行檢查。
1.3評價方法將獲得的資料由超聲科及神經內科有經驗的醫師進行閱片和分析,并對發現問題的相互關系進行評價。其中根據《經顱多普勒超聲診斷手冊》[2]制定的標準對患者顱內血管狹窄、頸內動脈狹窄和腦動脈硬化情況進行評價。應用頸部血管超聲評價患者顱內、頸部血管狹窄和斑塊情況,評價內容主要觀察患者血管內膜與中膜厚度。內膜增厚表示其厚度> 1.0 mm,斑塊形成表示斑塊表面纖維帽與血管外膜前緣之間距離>1.5 mm。
1.4統計學處理運用SPSS 19.0的統計學軟件處理,計量資料以均數±標準差表示,采用t檢驗,計數資料以率(%)表示,采用卡方檢驗,P<0.05為差異有統計學意義。
2結果
經過TCD檢查發現,觀察組其頸內動脈顱外段狹窄和腦動脈硬化的發病率和對照組相比明顯升高,且2組比較差異具有統計學意義(P<0.05);而經CUS檢查發現,觀察組其顱內前循環狹窄發病率和對照組相比明顯降低,且2組比較差異具有統計學意義(P<0.05),見表1。
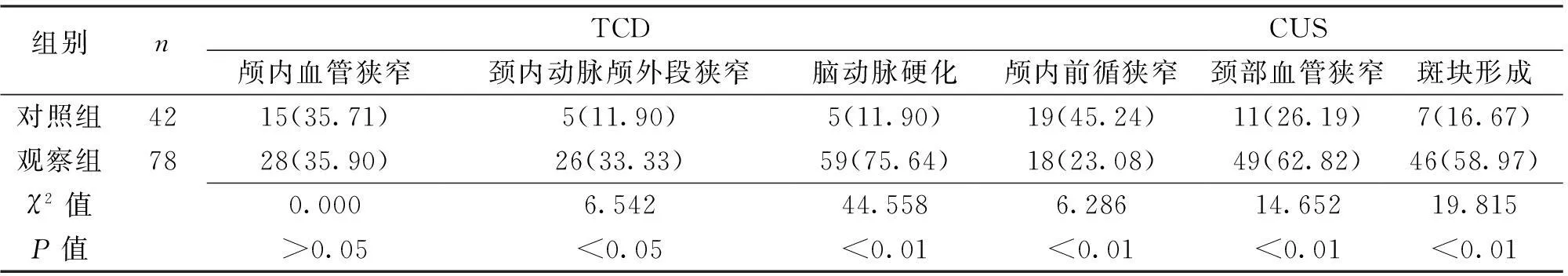
表1 2組TCD和CUS診斷結果比較 [n(%)]
3討論
最新研究資料顯示,隨著我國老年化進程的急劇加快,每年因腦梗死而就診的患者數量越來越多,且其發病幾率隨著年齡的增長而增加,已給社會、家庭、個人帶來巨大麻煩和負擔。腦梗死其發病的主要原因考慮是與患者的動脈粥樣硬化有關[3]。動脈粥樣硬化患者一旦發生腦梗死,其臨床癥狀典型,病情危重,往往預后很差。因此在治療腦梗死時必需在第一時間采取合理有效的治療措施,這樣才有可能預防各種并發癥的出現,減少對患者的影響。腦梗死的檢查手段很多,但現階段臨床上主要采取的是影像學檢查,而TCD和CUS檢查技術因其無可比擬的優點被廣泛應用,并被作為腦梗死的診斷的參考依據[4]。TCD其主要是探查患者顱內各支血管的血液流向、血流速度及觀察其頻譜形態來對顱內大血管和各支小血管是否存在動脈硬化斑塊及狹窄或閉塞做出判斷的[5]。有最新研究資料顯示,以64層螺旋CT血管成像(CTA)診斷標準的話,則采取TCD檢查則其靈敏度科接近90%,而特異性則可接近96%,在對顱內動脈是否存在狹窄問題上具有顯著的檢出率[6]。而頸部血管超聲檢查對顱內及頸部的血管無直接顯示作用,但其可了解患者各級動脈內斑塊的情況及血管內中膜至外膜之間的距離,從而對各級動脈是否存在狹窄或閉塞做出判斷[7]。和動脈血管造影(DSA)相比,經顱多普勒超聲和頸部血管超聲檢查技術由于其無創傷、無輻射、操作方便的特點更容易被患者和家屬所接受,且可在床邊直接操作,為臨床醫生的診斷提高了便利條件[8]。目前臨床對腦梗死的研究比較透徹,認為腦梗死的發病主要是由于患者動脈粥樣硬化引起。動脈粥樣硬化斑塊的發生以老年人好發,且和年齡的增長呈正相關,但最近數據顯示近幾年有年輕化的趨勢,考慮和生活方式及飲食結構的改變有關,值得社會的廣泛關注[9]。在診斷腦梗死的過程中聯合應用經顱多普勒超聲和頸部血管超聲,不僅簡單、快捷和方便,且有利于發現病因和提高診斷準確率,值得推廣[10]。
4參考文獻
[1]繆旭云,胡智偉.179例腦梗死的經顱多普勒超聲(TCD)與頸部血管超聲(CUS)的結果分析[J].中國現代醫生,2011,49(5):135-136.
[2]羅英.多普勒超聲輔助動脈溶栓治療急性腦梗死患者的臨床研究[J].航空航天醫學雜志,2014,25(4):479-480.
[3]朱紅強,周茜.頸動脈血管超聲對腦梗死臨床診斷價值[J].西北國防醫學雜志,2011,32(4):293-294.
[4]梁志強,魯艷秋.彩超與經顱聯合應用檢查腦梗死患者顱內外動脈臨床探討[J].河北醫學,2014,20(7):1 183-1 184.
[5]Hoi Y,Wasserman BA,Xie YJ,et al.Characterization of volumetric flow rate waveforms at the carotid bifurcations of older adults[J].Physiol Meas,2010,31(3):291-302.
[6]張芙蓉,劉峰,劉廣忠.經顱多普勒超聲檢查在神經系統疾病中的應用[J].山東醫藥,2013,53(37):97-99.
[7]張玲云,鄭雪,張國全.腦梗死患者頸動脈超聲檢查及血流阻力指數的臨床意義[J].中國中西醫結合影像學雜志,2014,12(2):156-158.
[8]魯楊,方樂,閆亞韻,等.經顱多普勒超聲診斷顱內動脈狹窄與CT腦血管造影的對比分析[J].中國實驗診斷學,2012,16(1):115-117.
[9]耿建平.彩色多普勒超聲對腦梗死患者頸動脈粥樣硬化斑塊的診斷價值[J].實用醫技雜志,2013,20(4):386;387.
[10]李效寅,李群策.血管回聲跟蹤技術評價腦梗死患者頸總動脈彈性的臨床研究[J].中國超聲醫學雜志,2010,26(1):48-50.
(收稿2014-11-21)
【中圖分類號】R743.33
【文獻標識碼】A
【文章編號】1673-5110(2015)22-0049-02

