遠端胃癌淋巴結轉移及淋巴結清掃方式的選擇分析
胡鵬 陸峰 高遠東
遠端胃癌淋巴結轉移及淋巴結清掃方式的選擇分析
胡鵬 陸峰 高遠東
目的研究遠端胃癌淋巴結轉移具體規律與淋巴結清掃方式有效選擇。方法選取2013年2月~2016年9月我院收治66例遠端胃癌患者作為研究對象,依據浸潤深度分層,對比各組淋巴結轉移情況。結果66例患者淋巴結平均檢出(26.1±13.2)枚,其中(4.1±3.9)枚發生轉移,本組患者淋巴結轉移率是36.36%(24/66);局限于黏膜部位患者淋巴結轉移率只有8.3%,小于黏膜下腫瘤淋巴結轉移率27.3% (χ2=12.336,P<0.05);當腫瘤浸潤深度逐漸達到肌層后,患者淋巴轉移率也隨之提升(P<0.05);腫瘤侵犯達到漿膜時,發現第3站淋巴結產生明顯轉移,其中第2組為25.0%,第4sb組為6.7%。結論若遠端胃癌患者僅局限于黏膜內,則只需實施D1清掃術;若為浸潤肌層以及更深層遠端胃癌,則需實施D2清掃術;若位于黏膜下,必須擴大D1+清掃術具體范圍。
遠端胃癌;淋巴結轉移;清掃方式;選擇
全球第四大常見腫瘤就是胃癌,并且腫瘤病死率居全球第二位。現階段,我國胃癌發病率及致死率已經位于世界平均水平之上[1]。盡管能夠采取術后化療﹑術前輔助化療以及術后放療等方式提高生存率,可手術療法仍舊為胃癌治療首選方案。臨床手術治療過程中,患者淋巴結清掃范圍會對預后效果產生直接影響,清掃范圍過大將提高術后并發癥產生風險,故合理確定淋巴結清掃范圍具有重要意義。本文以66例遠端胃癌患者為研究對象,研究遠端胃癌淋巴結轉移具體規律與淋巴結清掃方式有效選擇,現作如下匯報。
1 研究對象與方法
1.1 研究對象
選取2013年2月~2016年9月我院收治66例遠端胃癌患者當做研究對象,入選標準:(1)單發腫瘤;(2)未產生遠處轉移;(3)淋巴結清掃達到15枚;(4)腫瘤位置為遠端1/3胃[2]。男41例,女25例,患者年齡50~80歲,平均(56.4±11.3)歲,腫瘤直徑為1.6~5.5 cm,平均(3.5±2.0)cm;腫瘤位置:22例胃小彎,9例胃大彎,11例前壁,14例后壁,10例侵犯胃全周;腫瘤浸潤深度:20例T1期,28例T2期,18例T3期;患者病理類型:高﹑中﹑低分化腺癌分別為16例﹑21例﹑11例,7例黏液腺癌,11例印戒細胞癌;患者手術方法:42例遠端胃大部切除,18例全胃切除,6例聯合臟器切除。
1.2 方法
進行淋巴結分組時,需依據日本第14版規約相關標準。不同術式清掃范圍具體為:不符D1標準的清掃實施D0清掃術;第1﹑3a﹑3b﹑4sb﹑4d﹑5﹑6及7組實施D1清掃術;對處于D1和D2間相應淋巴清掃者實施D1+清掃術;對D1患者﹑第8a﹑9﹑llp以及12a組實施D2清掃術;對超過D2要求相應淋巴結清掃者實施D2+清掃術。66例遠端胃癌患者中,9例接受D1術,18例接受D1+清掃術,39例接受D2清掃術。
1.3 觀察指標
觀察患者淋巴結轉移率及各浸潤深度淋巴結具體轉移情況[3]。
1.4 統計學方法
通過SPSS19.0軟件進行研究數據的處理,計數資料用率(%)表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 患者淋巴結轉移率
66例患者淋巴結平均檢出(26.1±13.2)枚,其中(4.1±3.9)枚發生轉移。本組患者淋巴結轉移率是36.36%(24/66)。
2.2 各浸潤深度淋巴結具體轉移情況
對于腫瘤局限于黏膜部位患者而言,淋巴結轉移率只有8.3%,顯著小于黏膜下腫瘤淋巴結轉移率27.3%(χ2=12.336,P<0.05);當腫瘤浸潤深度逐漸達到肌層后,患者淋巴轉移率也隨之顯著提升(P<0.05);腫瘤侵犯達到漿膜時,發現第3站淋巴結產生明顯轉移,其中第2組為25.0%,第4sb組為6.7%。見表1。
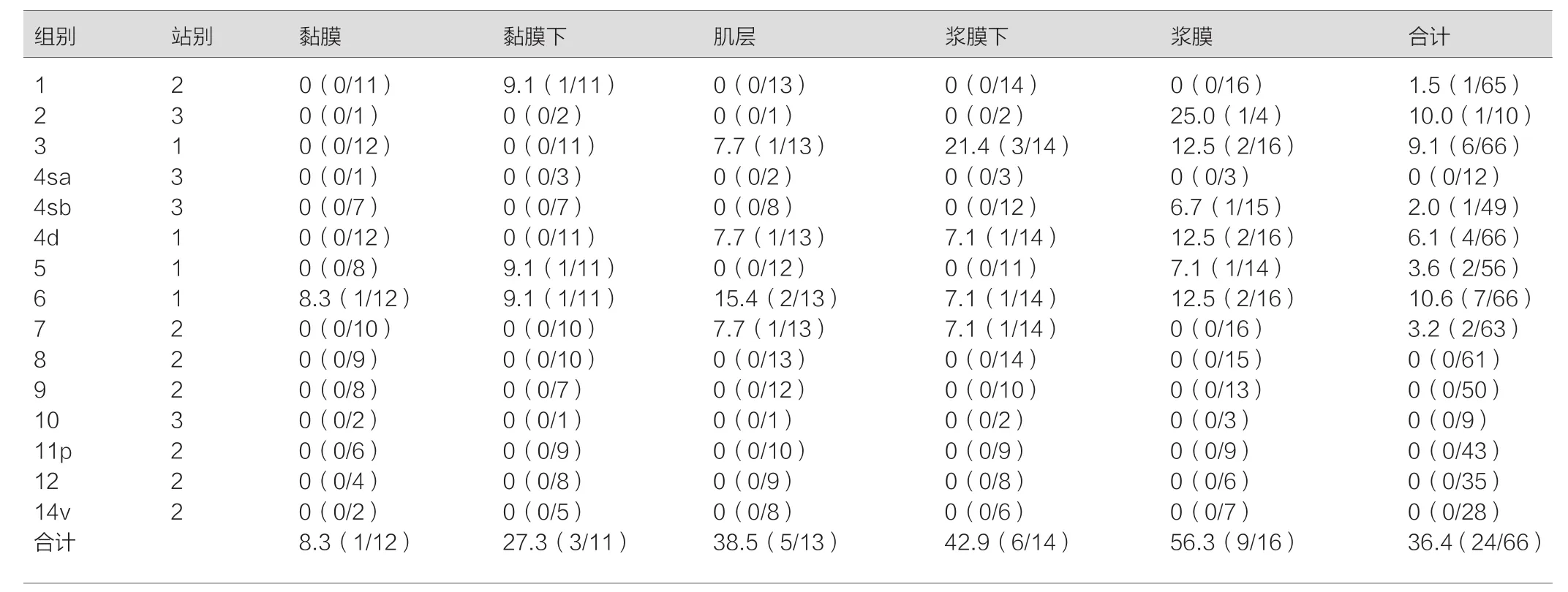
表1 各浸潤深度淋巴結具體轉移情況[n(%)]
3 討論
胃癌常見惡性病變之一就是遠端胃癌,當前依然主要采取手術治療方式對其進行治療。在胃癌病理學快速發展的今天,手術范圍也越來越廣,經過多年研究有效提高了胃癌切除以及淋巴結清掃范圍所具有的合理性[4]。胃癌關鍵生物學特征就是淋巴結轉移,術前病理以及術中所見屬于手術方式選擇的重要標準。臨床上,胃癌治療飽受爭議的問題包括淋巴結清掃,選擇有效淋巴結清掃范圍可為胃癌成功治療奠定基礎。
胃癌預后主要影響因素之一就是淋巴結轉移,相關研究表明[5-6],淋巴結清掃范圍均為生存期獨立危險因素,其中淋巴結清掃范圍如果縮小,可加快患者愈合進程,同時發癥較少,可是有可能產生轉移淋巴結沒有被清除的問題,從而提高復發機率。進一步擴大淋巴結清掃盡管能基本上完全清除淋巴結,有效延長患者生存期,但其不良并發癥以及病死率也隨之提升[7]。
本組研究中,以66例遠端胃癌患者為研究對象,依據浸潤深度分層,觀察各組淋巴結轉移情況,結果顯示,本組患者淋巴結轉移率是36.36%;僅局限于黏膜部位患者淋巴結轉移率只有8.3%,顯著小于黏膜下腫瘤淋巴結轉移率27.3%(χ2=12.33 6,P<0.05);當腫瘤浸潤深度逐漸達到肌層后,患者淋巴轉移率也隨之顯著提升(P<0.05);腫瘤侵犯達到漿膜時,發現第3站淋巴結產生明顯轉移,其中第2組為25.0%,第4sb組為6.7%,與蘇杰等[8]研究結論一致。說明隨腫瘤浸潤深度逐漸加深,淋巴結出現轉移機率將提升,黏膜下遠端胃癌出現淋巴結腫瘤概率明顯大于黏膜癌,并且浸潤到漿膜層會產生第3站淋巴結轉移現象,故術中實施探查與清掃操作十分必要,黏膜內遠端胃癌出現淋巴結轉機率并不大,因而行D1清掃術即可。結果還顯示,黏膜下第5﹑6組也產生了淋巴結轉移,故僅行D1+淋巴結清掃效果值得懷疑,隨著腫瘤浸潤達到肌層,第2站出現淋巴結轉移概率明顯增加,可行D2淋巴結清掃術。
綜上所述,若遠端胃癌患者僅局限于黏膜內,則只需實施D1清掃術;若為浸潤肌層以及更深層遠端胃癌,則需實施D2清掃術;若位于黏膜下,必須擴大D1+清掃術具體范圍。
[1]戚利坤,袁興華. 142例同時性多原發胃癌患者的臨床病理特征與預后分析[J]. 中華腫瘤雜志,2016,38(8):620-623.
[2]楊學堂. 58例早期胃癌患者的手術方式及臨床療效分析[J]. 中國實用醫藥,2014,9(2):67-68.
[3]吳暉,徐建波,張信華,等. 不同治療小組胃癌術前病理特征評估、外科治療及預后的差異分析[J]. 消化腫瘤雜志:電子版,2014,6(4):190-196.
[4]鄒湘才,洪楚原,梁國健,等. 腹腔鏡輔助早期胃癌根治術的臨床研究(附18例報告)[J]. 實用腫瘤雜志,2010,25(5):549-552.
[5]吳暉,何裕隆,徐建波,等. 近端為主胃癌的根治性術式選擇[J].中華醫學雜志,2012,92(30):2113-2117.
[6]臧潞,胡偉國,李佑,等. 腹腔鏡早期胃癌根治術的臨床研究[J].內科理論與實踐,2010,5(3):210-213.
[7]曾長青,劉進生,鄭羽,等. 遠端胃癌淋巴結轉移規律與淋巴結清掃方式的探討[J]. 中華胃腸外科雜志,2012,15(2):141-144.
[8]蘇杰,徐紅,邱光庭,等. 遠端胃癌淋巴結轉移規律與淋巴結清掃方式的選擇[J]. 臨床和實驗醫學雜志,2016,15(3):243-245.
Analysis of Lymph Node Metastasis and Lymph Node Dissection in Distal Gastric Cancer
HU Peng LU Feng GAO Yuandong Department of General Surgery, Binhai People's Hospital, Binhai Jiangsu 224500, China
ObjectiveStudy on specific rules of lymph node metastasis and effective selection of lymph node dissection in distal gastric cancer.Methods66 patients with distal gastric cancer in our hospital from February 2013 to September 2016 were selected as the research object, and the lymph node metastasis was compared according to the depth of infiltration.Results66 patients with lymph node positive average (26.1±13.2), the (4.1±3.9) were transferred in this group of patients with lymph node metastasis rate was 36.36% (24/66), confined to the mucosa in patients with lymph node metastasis rate was only 8.3%, less than 27.3% lymph node metastasis rate of submucosal (χ2=12.33 6, P<0.05), when the depth of tumor infiltration gradually to muscular layer, with lymph node metastasisrate increased (P<0.05), tumor invasion to serosa, found significant transfer of third stations of lymph nodes, second of which were 25%, 4sb group was 6.7%.ConclusionIf the distal gastric cancer confined to the mucosa, you only need to implement D1dissection, if the muscle infiltration and deeper distal gastric cancer is required to implement D2dissection, if located in the submucosal dissection scope to expand D1+.
Distal gastric cancer, Lymph node metastasis, Cleaning method, Choice
R735.2
A
1674-9308(2016)34-0105-03
10.3969/j.issn.1674-9308.2016.34.057
濱海縣人民醫院普外科,江蘇 濱海 224500

