NFATc1 對裸鼠上皮性卵巢癌移植瘤脈管生成的影響*
龍 麗, 段趙寧, 蔡海貝, 唐良萏
(重慶醫(yī)科大學(xué)附屬第一醫(yī)院,重慶 400016)
?
·論著·
NFATc1 對裸鼠上皮性卵巢癌移植瘤脈管生成的影響*
龍麗,段趙寧,蔡海貝,唐良萏△
(重慶醫(yī)科大學(xué)附屬第一醫(yī)院,重慶 400016)
[摘要]目的: 探討胞漿活化T細(xì)胞核因子1(nuclear factor of activated T-cells, cytplasmic 1, NFATc1)對人卵巢癌SKOV3細(xì)胞裸鼠移植瘤生長和腫瘤脈管生成的影響及其可能機(jī)制。方法:NFATc1 siRNA轉(zhuǎn)染人上皮性卵巢癌細(xì)胞株SKOV3,免疫熒光及RT-PCR測量轉(zhuǎn)染效率和基因抑制率,選取效率最高的序列建立裸鼠皮下移植瘤模型, 測量各組裸鼠腫瘤體積,觀察NFATc1 siRNA的體內(nèi)抗腫瘤作用。免疫組織化學(xué)檢測各組腫瘤組織NFATc1的表達(dá)情況,并使用細(xì)胞角蛋白染色標(biāo)記上皮性來源,CD34標(biāo)記微血管,podoplanin標(biāo)記微淋巴管。分別計算各組微血管及微淋巴管密度并進(jìn)行統(tǒng)計學(xué)分析。應(yīng)用RT-PCR及Western blot檢測各組移植瘤組織NFATc1、CXC趨化因子受體2(CXCR2)、成纖維細(xì)胞生長因子2(FGF-2)及血小板源性生長因子BB(PDGF-BB)的mRNA及蛋白表達(dá)水平。結(jié)果: 3條特異性序列均可顯著降低NFATc1的表達(dá)水平,以siRNA-1169最佳。NFATc1在空白組及陰性對照組瘤組織高表達(dá)。干擾組抑瘤率為57.08%,且重量和體積均低于2個對照組。空白組和陰性對照組的微血管密度和微淋巴管密度明顯高于干擾組。對照組比較,NFATc1 siRNA可以在mRNA水平上明顯抑制NFATC1、CXCR2、FGF-2和PDGF-BB的轉(zhuǎn)錄。Western blot各組細(xì)胞在相應(yīng)位置出現(xiàn)NFATc1、CXCR2、FGF-2和 PDGF-BB條帶,空白組與陰性對照組的吸光度最強(qiáng),與干擾組比較具有顯著差異。結(jié)論:NFATc1 siRNA明顯抑制人卵巢癌SKOV3細(xì)胞裸鼠皮下移植瘤生長和腫瘤脈管生成,下調(diào)CXCR2、FGF-2及PDGF-BB的表達(dá)可能為其途徑之一。
[關(guān)鍵詞]NFATc1; 上皮性卵巢癌; 腫瘤脈管生成
胞漿活化T細(xì)胞核因子1(nuclear factor of activated T-cells, cytoplasmic 1,NFATc1)屬于活化T細(xì)胞核因子(nuclear factor of activated T-cells,NFAT)家族成員,其功能包括誘導(dǎo)淋巴細(xì)胞的發(fā)生和激活,以及心肌細(xì)胞的分化[1-2]。淋巴細(xì)胞的NFAT被激活時,可以單一或異形剪接體的形式與DNA結(jié)合,其結(jié)合部位可對其他轉(zhuǎn)錄因子產(chǎn)生很大的吸引力[3]。例如激活蛋白1(activator protein-1,AP-1)與NFAT和DNA形成復(fù)合體,是NFAT激發(fā)T細(xì)胞活性必需的初始轉(zhuǎn)錄元件[4-5]。此外,NFAT和其他許多轉(zhuǎn)錄因子一起執(zhí)行細(xì)胞的活動與分化功能,如轉(zhuǎn)錄因子GATA-4、早期生長反應(yīng)蛋白(early growth response protein,EGR)、肌細(xì)胞增強(qiáng)因子2(myocyte enhancer factor 2,MEF2)以及在惡性腫瘤中特別重要的叉頭盒P1(forkhead box P1,F(xiàn)oxP1)[6]。
最近許多關(guān)鍵的研究發(fā)現(xiàn)NFAT與惡性腫瘤的發(fā)生發(fā)展密切相關(guān)[7],目前已明確NFATc1具有致瘤的活性[8]。NFATc1誘導(dǎo)纖維母細(xì)胞NIH 3T3產(chǎn)生非常明顯的轉(zhuǎn)換表型,被認(rèn)為是潛在的癌基因[9]。NFATc1的表達(dá)與其它許多惡性腫瘤相關(guān),例如在結(jié)腸和胰腺癌[10-12],NFATc1是它們發(fā)生發(fā)展必不可少的關(guān)鍵因子。
NFATc1是胚胎形成的過程中心血管發(fā)育的關(guān)鍵因素[13-14],產(chǎn)后它仍可調(diào)節(jié)內(nèi)皮細(xì)胞的生長,分化和細(xì)胞周期。越來越多的數(shù)據(jù)和資料顯示NFATc1調(diào)節(jié)血管源性的反應(yīng)[15-16]。對血管內(nèi)皮生長因子(vascular endothelial growth factor,VEGF)誘導(dǎo)血管生成的研究發(fā)現(xiàn),NFATc1是其關(guān)鍵成分并處于VEGF產(chǎn)生的血管源性內(nèi)皮細(xì)胞逃逸途徑的交合點(diǎn),在VEGF/IL-1誘導(dǎo)大多數(shù)基因的過程中非常重要。NFATc1信號途徑上游的VEGF-A是腫瘤血管生成的關(guān)鍵因子,同時也具有促進(jìn)腫瘤淋巴管生成的作用[17]。 此外,NFATc1 在內(nèi)皮細(xì)胞與EGR-1共同激活組織因子(tissue factor,TF)基因轉(zhuǎn)錄[18],TF是血液凝固和血管生成的啟動蛋白,在TF啟動子,NFATc1與NF-κB密切結(jié)合于重合位點(diǎn)。這些數(shù)據(jù)表明VEGF-A對TF及其他潛在基因的完全性轉(zhuǎn)錄反應(yīng)需要NFATc1。NFAHc1在淋巴管生成也具有重要地位,研究發(fā)現(xiàn)其表達(dá)于發(fā)育中及成熟的淋巴管,在淋巴內(nèi)皮細(xì)胞控制podoplanin(腎小球足突細(xì)胞膜黏蛋白)和血管內(nèi)皮生長因子受體3(vascular endothelial growth factor receptor-3,VEGFR-3)的表達(dá),降低其活性可減少肺損傷時VEGF-A所誘導(dǎo)的淋巴管生成[19]。研究還發(fā)現(xiàn)NFATc1可作為 VEGF-C 的下游信號分子,與Prox1(prospero-related homeobox 1)、podoplanin、Foxc2 和 VEGFR-3 等促淋巴管生成因子相互作用,影響淋巴管生成,特別是淋巴管的空間構(gòu)造和管道塑形[20]。以上研究均提示NFATc1在血管及淋巴管生成中有非常重要的地位和作用,但目前NFATc1在惡性腫瘤脈管生成的研究主要集中于其上游基因VEGF,并且在上皮性卵巢癌還沒有相關(guān)的研究。因此,在本研究中我們從體內(nèi)外兩個方面探討NFATc1對上皮性卵巢癌血管及淋巴管生成的影響,以及NFATc1與對腫瘤血管及淋巴管生成具有非常重要作用的CXC趨化因子受體2(CXC chemokine receptor 2,CXCR2)、成纖維細(xì)胞生長因子2(fibroblast growth factor 2,F(xiàn)GF-2)和血小板源性生長因子BB(platelet-derived growth factor-BB,PDGF-BB)的關(guān)系,以期解釋NFATc1影響上皮性卵巢癌惡性生物學(xué)行為的可能原因,探索NFATc1的信號轉(zhuǎn)導(dǎo)和上皮性卵巢癌發(fā)生發(fā)展的分子機(jī)制,為腫瘤脈管生成提供更多的理論基礎(chǔ)。
材料和方法
1實驗材料與分組
1.1細(xì)胞人上皮性卵巢癌細(xì)胞株SKOV3(人卵巢漿液性乳頭狀囊腺癌系)由重慶醫(yī)科大學(xué)分子醫(yī)學(xué)與腫瘤中心惠贈。設(shè)置為5個組:空白組不予干擾;陰性對照組給予無關(guān)序列;干擾組1(siRNA1)給予siRNA-880;干擾組2(siRNA2)給予siRNA-1169;干擾組3(siRNA3)給予siRNA-1307。
1.2實驗動物4~8周齡雌性裸鼠(n=18)由重慶醫(yī)科大學(xué)動物實驗中心提供,平均設(shè)置為3個組。空白組種植未加干擾的SKOV3細(xì)胞;陰性對照組種植無關(guān)序列干擾的SKOV3細(xì)胞;干擾組種植抑制效率較高的NFATc1 siRNA 干擾后的SKOV3細(xì)胞。
1.3主要抗體和工作濃度NFATc1兔多克隆抗體(Abcam)的工作濃度為1∶500;CXCR2兔抗人多克隆抗體(Santa Cruz)為1∶800;FGF-2鼠單克隆抗體 (Santa Cruz)為1∶500;PDGF-BB兔多克隆抗體(Santa Cruz)為1∶800。
2實驗方法
2.1細(xì)胞培養(yǎng)與轉(zhuǎn)染人卵巢癌SKOV3細(xì)胞株置于RPMI-1640培養(yǎng)基。取對數(shù)生長期細(xì)胞,按每孔1×105接種于 6孔板,長至70%~80%融合時進(jìn)行轉(zhuǎn)染:250 μL的無抗無血清DMEM稀釋5 μL的脂質(zhì)體,室溫放置5 min;250 μL的無抗無血清DMEM稀釋5 μL的濃度為20 μmol/L的siRNA。將稀釋后的脂質(zhì)體和siRNA混在一起,共510 μL,室溫放置20 min。PBS洗細(xì)胞3次,每孔加入1.5 mL無抗培養(yǎng)基,然后再加入510 μL 的siRNA/脂質(zhì)體復(fù)合體混勻,放入培養(yǎng)箱培養(yǎng)24 h后熒光顯微鏡及RT-PCR觀察轉(zhuǎn)染情況。 經(jīng)3條特異性干擾序列處理的細(xì)胞在高倍鏡下各自隨機(jī)選取5個視野,轉(zhuǎn)染效率按以下公式計算:轉(zhuǎn)染效率(%)=發(fā)綠色熒光細(xì)胞平均數(shù)/總細(xì)胞平均數(shù)×100%。RT-PCR半定量測定基因抑制情況。
2.2動物模型的建立4~6周齡雌性裸鼠飼養(yǎng)在 SPF環(huán)境中。收集處于對數(shù)生長期的各組SKOV3細(xì)胞,于每只裸鼠側(cè)腋皮下注射單細(xì)胞懸液(5×106個,0.2 mL)。連續(xù)觀察30 d,記錄腫瘤出現(xiàn)的時間,定期觀察小鼠精神、飲食、排便及成瘤情況,于接種后第30 d斷頸處死各組裸鼠,摘取移植瘤稱取重量,以瘤體重量計算抑瘤率:抑瘤率(%)=(對照組重量-實驗組重量)/對照組重量×100%;計算腫瘤體積(V):V (cm3)=1/2 × LW2(L:長度;W:重量)。RT-PCR和Western blot實驗觀察各組移植瘤瘤體NFATc1 mRNA及蛋白表達(dá)情況。
2.3免疫組織化學(xué)觀察石蠟包埋組織6 μm連續(xù)切片,每例標(biāo)本連續(xù)切片3張。采用免疫組化鏈霉菌抗生物素蛋白-過氧化物酶連結(jié)法(SP法)分別檢測每組標(biāo)本血管標(biāo)記物CD34及淋巴管標(biāo)記物podoplanin的表達(dá)。每批切片均設(shè)陽性和陰性對照片,陰性對照采用 PBS替代第I抗體, 已知陽性片為陽性對照。使用的抗體即廣譜細(xì)胞角蛋白(cytokeratin,CK)鼠單克隆抗體,工作濃度為1∶500;CD34兔多克隆抗體,工作濃度為1∶500;podoplanin鼠單克隆抗體,工作濃度為1∶1 000。
以CD34為血管內(nèi)皮標(biāo)志物,以podoplanin為淋巴管內(nèi)皮標(biāo)志物,并在光鏡下觀察著色血管內(nèi)皮細(xì)胞與著色淋巴管內(nèi)皮細(xì)胞的數(shù)量,微血管微淋巴管形態(tài)。每例先在光鏡低倍視野(×40)下觀察,選取著色細(xì)胞密集的區(qū)域,在高倍視野(×200或×400)下觀察,鑒別著色的淋巴管并計數(shù)。以5個200倍或400倍視野內(nèi)淋巴管數(shù)的平均值與鏡下面積相除得出該例切片的微淋巴管密度。每張切片均由2位病理科醫(yī)生雙盲法閱片。
2.4RT-PCR實驗充分裂解細(xì)胞后提取RNA,逆轉(zhuǎn)錄后按下列程序分別擴(kuò)增NFATc1、CXCR2、FGF-2及PDGF-BB:95 ℃ 5 min;56 ℃(NFATC1)或57 ℃(CXCR2)或58 ℃(FGF-2和PDGF-BB)。并按下列程序擴(kuò)增內(nèi)參照GAPDH:95 ℃,5 min;59.5 ℃,30 s,30 cycles;72 ℃ 30 s;72 ℃ 10 min。反應(yīng)結(jié)束后,取5 μL擴(kuò)增產(chǎn)物作1.5%瓊脂糖凝膠電泳,用Quantity One凝膠成像系統(tǒng)分析各基因灰度值。RT-PCR的引物序列見表1。
2.5.Western blot實驗轉(zhuǎn)染48 h后收集細(xì)胞。充分裂解細(xì)胞20 min;4 ℃,15 000 r/min離心15 min,吸取上清并用6(buffer稀釋,99 ℃高溫下變性5 min,用6×加樣緩沖液1∶5稀釋蛋白樣品,每孔30 μL上樣,72 V 30 min,然后2 h行SDS-PAGE至溴酚藍(lán)達(dá)到凝膠底部。根據(jù)蛋白大小切割膠及PVDF(Millipore)膜,冷卻條件下250 mV電轉(zhuǎn)60 min;封閉液稀釋 I 抗NFATc1/CXCR2/PDGF-BB兔多克隆抗體(1∶1 000)和FGF-2鼠單克隆抗體(1∶1 000),4 ℃過夜;加入稀釋好的HRP(濃度為1∶2 000)標(biāo)記的山羊抗兔 II抗顯色。

表1 RT-PCR的引物序列
F: forward; R: reverse.
3統(tǒng)計學(xué)處理
所有的統(tǒng)計學(xué)處理均采用 SPSS 16.0軟件完成。計量資料用均數(shù)(標(biāo)準(zhǔn)差(mean±SD)表示。多樣本均數(shù)比較首先采用單因素方差分析(one-way ANOVA),多樣本各組均數(shù)間的多重比較采用SNK-q檢驗。以P<0.05為差異具有統(tǒng)計學(xué)意義。
結(jié)果
1轉(zhuǎn)染效率
轉(zhuǎn)染后24 h及48 h熒光顯微鏡觀察,可見SKOV3細(xì)胞內(nèi)出現(xiàn)綠色熒光顆粒,說明siRNA已經(jīng)被轉(zhuǎn)染進(jìn)入細(xì)胞(圖1),各組48 h轉(zhuǎn)染效率均高于24 h,siRNA1組48 h轉(zhuǎn)染效率為59.1%,siRNA2組轉(zhuǎn)染效率為85.3%,siRNA3組轉(zhuǎn)染效率為51.9%。以siRNA2組48 h轉(zhuǎn)染效率最高,與其余2組比較差異有統(tǒng)計學(xué)顯著性。
RT-PCR 檢測3組siRNA 轉(zhuǎn)染48 h對NFATc1基因的抑制情況,結(jié)果顯示3組細(xì)胞NFATc1 mRNA表達(dá)水平分別為0.532±0.001、0.278±0.001和0.498±0.003,siRNA2組siRNA抑制效率最高,與其余2組比較差異均有統(tǒng)計學(xué)顯著性(P<0.01),siRNA1組與siRNA3組間比較無顯著差異(圖2)。根據(jù)對3條siRNA轉(zhuǎn)染及抑制效率的比較,在后續(xù)試驗中采用效率最高的siRNA-1169進(jìn)行干擾。
Figure 1.Transfection efficiency of each group observed under fluorescent microscope. Mean±SD.n=24.*P<0.05vssiRNA1 or siRNA3.
圖1熒光顯微鏡分別觀察各組轉(zhuǎn)染效率
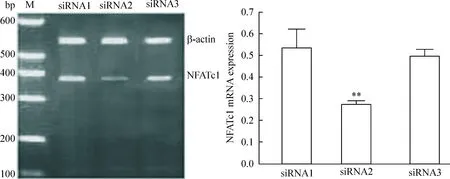
Figure 2.Inhibitory efficiency of each siRNA at 48 h. Mean±SD.n=9.**P<0.01vssiRNA1 or siRNA3.
圖2各組siRNA 轉(zhuǎn)染48 h后NFATc1的mRNA表達(dá)水平
2降低NFATc1的活性可抑制裸鼠移植瘤生長
18只裸鼠接種腫瘤成功率為100%,空白對照組和陰性對照組潛伏期6~8 d,NFATc1 siRNA組潛伏期8~11 d。腫瘤在局部呈膨脹性生長,2~3周后體積逐漸增大(圖3)。實驗結(jié)束時裸鼠均成活。肉眼觀察NFATc1 siRNA組腫瘤體積較對照組小。
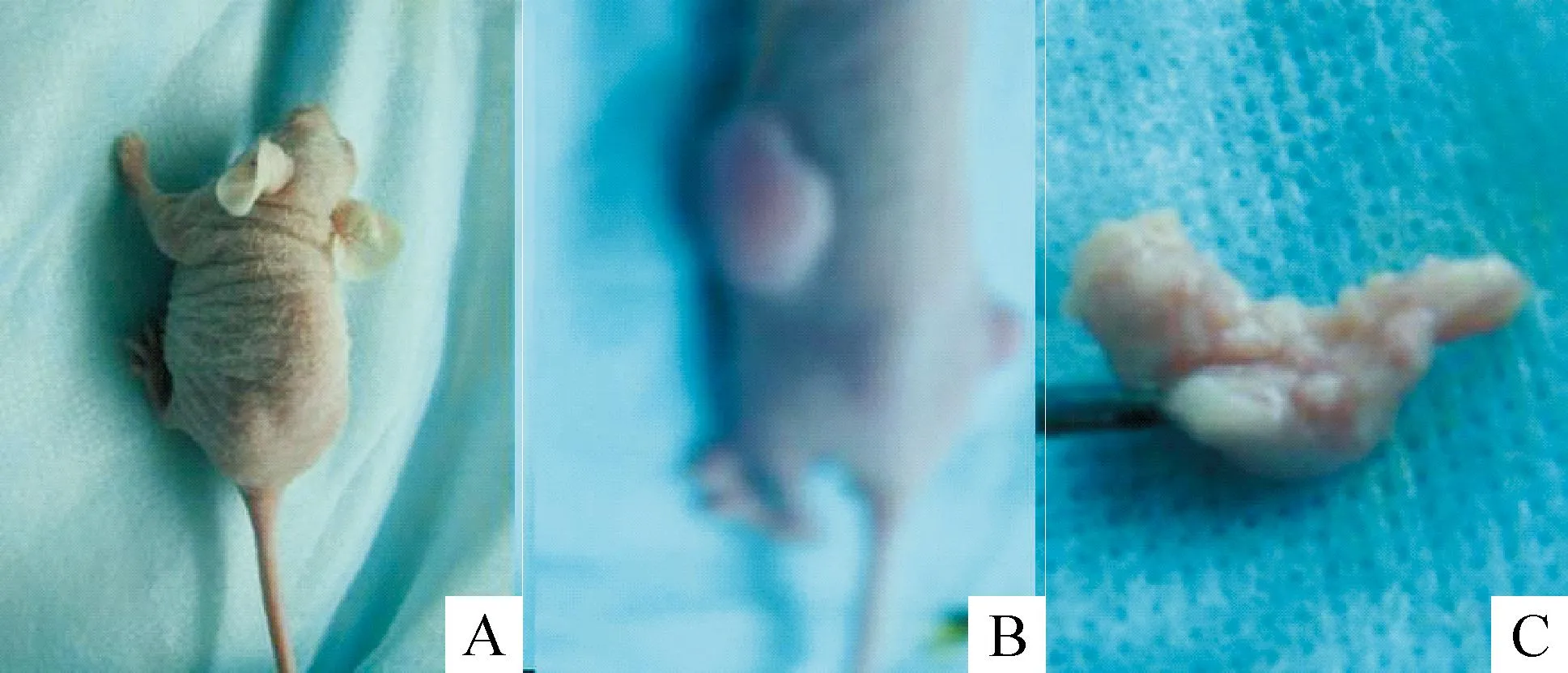
Figure 3.The nude mouse model of transplanted ovarian cancer. A: nude mouse; B: transplanted tumorinvivo; C: isolated transplanted tumor.
圖3人卵巢癌裸鼠移植瘤模型
NFATc1 siRNA組抑瘤率為57.08%,且重量和體積均小于2個對照組,差異有統(tǒng)計學(xué)顯著性,見表2。
表2各組裸鼠移植瘤瘤體平均質(zhì)量分析
Table 2.Analysis of the transplanted tumor of nude mouse (Mean±SD.n=18)

GroupWeight(g)Volume(cm3)Inhibitoryrate(%)Blankcontrol2.03±0.35*1.328±145*0*Negativecontrol1.98±0.78*1.274±209*0*siRNA0.87±0.320.512±08757.08
*P<0.05vssiRNA.
3NFATc1在移植瘤組織高表達(dá)
每組切片30張,共90張切片進(jìn)行染色,NFATc1的抗體效應(yīng)物為棕黃色顆粒,定位于細(xì)胞質(zhì)。陽性表達(dá)于全部對照組移植瘤組織(100%),H-Score半定量法平均積分為320(0~356)和336(0~356);陽性表達(dá)于10例(33%)干擾組移植瘤組織,H-Score平均積分為35(0~180)。NFATc1在上皮性卵巢癌移植瘤組織高表達(dá),NFATc1 siRNA可明顯抑制其表達(dá)水平,與對照組比較差異有統(tǒng)計學(xué)顯著性(P<0.05),見圖4、表3。
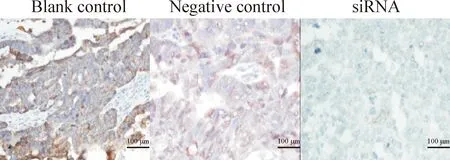
Figure 4.The protein expression of NFATc1 in the mouse transplanted tumors.
圖4NFATc1蛋白在裸鼠移植瘤組織的表達(dá)
4降低NFATc1的活性可抑制上皮性卵巢癌裸鼠移植瘤組織血管及淋巴管生成
CK呈棕黃色特異性表達(dá)于所有移植瘤組織切片上皮細(xì)胞的胞漿,證明了移植瘤的上皮性來源。CD34特異性地表達(dá)于移植瘤組織毛細(xì)血管內(nèi)皮細(xì)胞胞質(zhì),標(biāo)記毛細(xì)血管為棕黃色管腔,管腔內(nèi)見或不見紅細(xì)胞。腫瘤細(xì)胞未見表達(dá)。Podoplanin染色后微淋巴管內(nèi)皮細(xì)胞胞質(zhì)呈棕黃色,標(biāo)記微淋巴管為棕黃色管腔。淋巴管管壁較血管壁薄,腔相對較大而塌陷,腔內(nèi)不見紅細(xì)胞。染成棕黃色的單個內(nèi)皮細(xì)胞或內(nèi)皮細(xì)胞簇連成閉合或不閉合的線狀管腔作為一個脈管,以計算微血管密度(microvessel density,MVD)或微淋巴管密度(lymphatic microvessel density,LMVD)。統(tǒng)計結(jié)果顯示對照組密度明顯多于干擾組,差異有統(tǒng)計學(xué)顯著性,見圖5、表3。

Figure 5.The MVD of transplanted tumor. A, D: epithelial specific CK staining (+++); B: CD34 staining in control group; C: CD34 staining in siRNA group; E: podoplanin staining in control group; F: podoplanin staining in siRNA group.
圖5各組上皮性卵巢癌裸鼠移植瘤微血管及微淋巴管密度

表3 各組移植瘤免疫組織化學(xué)染色結(jié)果、H-Score、MVD和LMVD的比較
H-Score=ΣPi(i+1):iwas the intensity of staining, Piwas the percentage of cells with positive staining/the total number of tested cells, and 1 was the correction factor.*P<0.05vssiRNA.
5沉默NFATc1可抑制SKOV3細(xì)胞CXCR2、FGF-2和PDGF-BB的mRNA表達(dá)
擴(kuò)增各組NFATc1、CXCR2、FGF-2和PDGF-BB電泳條帶存在明顯差異。其中,空白組和陰性對照組擴(kuò)增帶亮度較強(qiáng);NFATc1 siRNA組擴(kuò)增帶亮度較弱,用Quantity One凝膠成像系統(tǒng)分析NFATc1、CXCR2、FGF-2、PDGF-BB與內(nèi)參照β-actin的灰度比值,與2個對照組比較,差異均有統(tǒng)計學(xué)顯著性(P<0.05),見表4。這一結(jié)果證實NFATc1 siRNA可以在mRNA水平上明顯抑制上述4種基因的轉(zhuǎn)錄。
6沉默NFATc1可抑制SKOV3細(xì)胞CXCR2、FGF-2和PDGF-BB蛋白的表達(dá)
各組細(xì)胞在相應(yīng)位置均出現(xiàn)分別為91 kD的NFATc1、40 kD的CXCR2、15.8 kD的FGF-2和24.4 kD的 PDGF-BB條帶,但強(qiáng)弱不一,空白組與陰性對照組表達(dá)最強(qiáng),干擾組表達(dá)最弱,各組與干擾組比較差異有統(tǒng)計學(xué)顯著性(P<0.05),見圖6。

表4 各組SKOV3細(xì)胞NFATc1、CXCR2、FGF-2和PDGF-BB mRNA的表達(dá)
*P<0.05vssiRNA.

Figure 6.The protein expression of NFATc1, CXCR2, FGF-2 and PDGF-BB in each group. Mean±SD.n=24.*P<0.05vssiRNA.
圖6各組NFATc1、CXCR2、FGF-2及PDGF-BB蛋白表達(dá)的比較
討論
有報道NFATc1誘導(dǎo)肺動脈內(nèi)皮細(xì)胞增殖[21],并發(fā)現(xiàn)其增加人肺動脈瓣內(nèi)皮細(xì)胞的遷移和移行[22]。NFATc1還是胚胎形成過程中心血管發(fā)育的關(guān)鍵因素,通過與特異性的配體輔助因子(如MEK1-ERK1/2 和JNK1/2)協(xié)作促進(jìn)其有序發(fā)育[23]。VEGF/NFATc1/COX2信號途徑也可顯示NFATc1在血管及淋巴管生成中的重要地位[24-25]。
通過建立人卵巢癌裸鼠移植瘤模型取得移植瘤組織,并采用CD34染色腫瘤微血管,podoplanin染色腫瘤微淋巴管,免疫組化觀察NFATc1的表達(dá)及NFATc1 siRNA作用前后移植瘤血管及淋巴管生成,可見NFATc1在移植瘤組織高表達(dá),用 siRNA抑制NFATc1的表達(dá)可顯著減少上皮性卵巢癌血管生成和淋巴管生成,說明NFATc1可促進(jìn)上皮性卵巢癌血管生成和淋巴管生成,在上皮性卵巢癌的脈管生成中具有重要作用。
PCR結(jié)果顯示干擾組NFATc1、CXCR2、FGF-2和PDGF-BB的基因表達(dá)水平明顯低于對照組。NFATc1 siRNA作用于SKOV3細(xì)胞后明顯抑制NFATc1基因水平,同時導(dǎo)致CXCR2、FGF-2和PDGF-BB表達(dá)下降,Western blot實驗結(jié)果與PCR實驗一致,NFATc1 siRNA作用于SKOV3細(xì)胞后明顯抑制NFATc1蛋白水平,同時導(dǎo)致CXCR2、FGF-2和PDGF-BB 蛋白表達(dá)下降。這些實驗結(jié)果均提示NFATc1 siRNA不但可以抑制上皮性卵巢癌SKOV3細(xì)胞NFATc1 mRNA和蛋白表達(dá),還可以抑制CXCR2、FGF-2和PDGF-BB 的mRNA和蛋白表達(dá)水平。
CXCR2也稱為IL-8受體, 屬于G蛋白偶聯(lián)跨膜趨化因子受體[26],CXC趨化因子與其結(jié)合對血管生成產(chǎn)生影響。CXC趨化因子的區(qū)分基于ELR(N 端谷氨酸-亮氨酸-精氨酸基序)的表達(dá),ELR+CXC 趨化因子生成血管,其代表有CXCL8/IL-8,是血管生成強(qiáng)烈的誘導(dǎo)子和主要的基礎(chǔ)。ELR+CXC趨化因子在血管生成中的關(guān)鍵性使其成為惡性腫瘤發(fā)生發(fā)展中血管生成異常調(diào)節(jié)的基礎(chǔ)[27-30]。CXCR2即ELR+CXC 趨化因子的特異性受體,通過與ELR+CXC 趨化因子結(jié)合實現(xiàn)其癌組織血管生成的功能,此外,它還可以通過與多種信號途徑,如PI3K/Akt、NF-κB、MAPK和STAT3作用實現(xiàn)腫瘤血管生成,為其在惡性腫瘤發(fā)生發(fā)展中扮演關(guān)鍵角色提供了有力的證據(jù)[31]。在本實驗中,通過NFATc1 siRNA干擾的手段發(fā)現(xiàn)CXCR2的表達(dá)水平隨著NFATc1的降低而降低,說明NFATc1對上皮性卵巢癌血管生成的影響或許可以通過調(diào)節(jié)CXCR2來實現(xiàn)。
惡性腫瘤積極的產(chǎn)生淋巴管生成和塑形,腫瘤誘導(dǎo)的淋巴管生成是由淋巴管生成因子發(fā)動,其中FGF-2 和PDGF-BB是非常重要的2個因子。既往的研究發(fā)現(xiàn)FGF-2是促進(jìn)血管生成的生長因子,有力的有絲分裂原和化學(xué)趨化劑,近年的研究確定其與腫瘤淋巴管生成及淋巴轉(zhuǎn)移密切相關(guān),當(dāng)其低劑量表達(dá)時不能誘導(dǎo)血管生成,但是卻能夠特異性的誘導(dǎo)腫瘤淋巴管生成,因此在腫瘤淋巴管生成中扮演重要角色[32]。PDGF-BB是PDGFs中的一員,研究顯示PDGF-BB可以刺激腫瘤淋巴管生成及腫瘤的淋巴轉(zhuǎn)移,是VEGF-C之外獨(dú)立的淋巴管生成因子,其主要功能是穩(wěn)定脈管網(wǎng)絡(luò),最近發(fā)現(xiàn)它還可以獨(dú)立于VEGFR-3直接刺激腫瘤淋巴管生成及淋巴轉(zhuǎn)移[33],特異性的靶向PDGF-BB是抑制淋巴管生成新的策略。本實驗通過NFATc1 siRNA干擾發(fā)現(xiàn)NFATc1可影響FGF-2 和PDGF-BB,兩者表達(dá)水平隨著NFATc1的降低而降低,說明NFATc1對上皮性卵巢癌淋巴管生成的影響或許可以通過調(diào)節(jié)FGF-2 和PDGF-BB來實現(xiàn)。
此外,COX-2促進(jìn)血管生成和腫瘤侵襲過程中的激活會增加PDGF和bFGF的表達(dá)水平[34],并且VEGF對PDGF的激活依賴于COX2的過表達(dá)[35],在內(nèi)皮細(xì)胞,刺激FGF-2可以獲得PDGF-BB 的高反應(yīng)性,反過來PDGF-BB會通過放大淋巴管壁細(xì)胞的受體表達(dá)對FGF-2信號產(chǎn)生正反饋。二者這種不協(xié)調(diào)的相互交集在腫瘤微環(huán)境中會引起原始淋巴管的無序形成和塑形,從而促進(jìn)腫瘤生長和轉(zhuǎn)移。結(jié)合VEGF/NFATc1/COX2信號途徑與我們的研究結(jié)果,或許可以認(rèn)為在上皮性卵巢癌脈管生成的過程中,NFATc1具有非常重要的作用:當(dāng)其受VEGF-A或VEGF-C的激活后,作用于其下游的IL-8促進(jìn)血管生成,同時,通過其下游的COX2,影響FGF-2及PDGF-BB的水平,從而調(diào)控腫瘤血管和淋巴管生成,且FGF-2和PDGF-BB二者間形成正反饋環(huán),相互作用相互影響,通過腫瘤脈管生成共同促進(jìn)癌發(fā)生及癌轉(zhuǎn)移,該信號通路有可能是上皮性卵巢癌的有效治療靶標(biāo)。
[參考文獻(xiàn)]
[1]Naito T, Tanaka H, Naoe Y, et al. Transcriptional control of T-cell development[J]. Int Immunol, 2011, 23(11):661-668.
[2]Rinne A, Blatter LA. Activation of NFATc1 is directly mediated by IP3in adult cardiac myocytes[J]. Am J Physiol Heart Circ Physiol, 2010, 299(5):H1701-H1707.
[3]Jain J, McCaffrey PG, Valge-Archer VE, et al. Nuclear factor of activated T cells contains Fos and Jun[J]. Nature, 1992, 356(6372):801-8040.
[4]Bengsch B, Wherry EJ. The importance of cooperation: partnerless NFAT induces T cell exhaustion[J]. Immunity, 2015, 42(2):203-205.
[5]Shaw JP, Utz PJ, Durand DB, et al. Identification of a putative regulator of early T cell activation genes[J]. Science, 1988, 241(4862):202-205.
[6]Bai S, Kerppola TK. Opposing roles of FoxP1 and Nfat3 in transcriptional control of cardiomyocyte hypertrophy [J]. Mol Cell Biol, 2011, 31(14):3068-3080.
[7]Oller J, Alfranca A, Méndez-Barbero N,et al. C/EBPβ and nuclear factor of activated T cells differentially regulate Adamts-1 induction by stimuli associated with vascular remodeling[J]. Mol Cell Biol, 2015, 35(19):3409-3422.
[8]Chen NM, Singh G, Koenig A, et al. NFATc1 links EGFR signaling to induction ofSox9 transcription and acinar-ductal transdifferentiation in the pancreas[J]. Gastroenterology, 2015, 148(5):1024-1034.e9.
[9]Hashizume M, Hayakawa N, Mihara M. IL-6 trans-signalling directly induces RANKL on fibroblast-like synovial cells and is involved in RANKL induction by TNF-alpha and IL-17[J]. Rheumatology (Oxford), 2008, 47(11):1635-1640.
[10]Wang S, Kang X, Cao S, et al. Calcineurin/NFATc1 pathway contributes to cell proliferation in hepatocellular carcinoma[J]. Dig Dis Sci, 2012, 57(12):3184-3188.
[11]Beals CR, Sheridan CM, Turck CW, et al. Nuclear export of NF-ATc enhanced by glycogen synthase kinase-3[J]. Science, 1997, 275 (5308):1930-1934.
[12]K?enig A, Linhart T, Schlengemann K, et al.NFAT-induced histone acetylation relay switch promotes c-Myc-dependent growth in pancreatic cancer cells[J]. Gastroenterology, 2010, 138(3):1189-1199.e2.
[13]Wu B, Baldwin HS, Zhou B. Nfatc1 directs the endocardial progenitor cells to make heart valve primordium[J].Trends Cardiovasc Med,2013,23(8):294-300.
[14]Wu B, Wang Y, Lui W, et al. Nfatc1 coordinates valve endocardial cell lineage development required for heart valve formation[J]. Circ Res, 2011, 109(2):183-192.
[15]Adinolfi E, Raffaghello L, Giuliani AL, et al. Expression of the P2X7 receptor increasesinvivotumor growth[J]. Cancer Res, 2012, 72(12):2957-1969.
[16]Shoemaker LD, Fuentes LF, Santiago SM, et al. Human brain arteriovenous malformations express lymphatic-associated genes[J]. Ann Clin Transl Neurol, 2014, 1(12):982-995.
[17] Chen HM, Tsai CH, Hung WC. Foretinib inhibits angiogenesis,lymphangiogenesis, lymphangiogenesis and tumor growth of pancreatic cancerinvivoby decreasing VEGFR-2/3 and TIE-2 signaling[J]. Oncotarget, 2015, 6(17):14940-14952.
[18]K?h?r?J, L?hdesm?ki H. Evaluating a lineark-mer model for protein-DNA interactions using high-throughput SELEX data[J]. BMC Bioinformatics, 2013,14(Suppl 10):S2.
[19]Kulkarni RM,Greenberg JM,Akeson AL. NFATc1 regulates lymphatic endothelial development[J]. Mech Dev, 2009, 126(5-6):350-365.
[20]Norrmén C,Ivanov KI,Cheng J,et al. FOXC2 controls formation and maturation of lymphatic collecting vessels through cooperation with NFATc1[J]. J Cell Biol, 2009, 185(3):439-457.
[21]Lee JH, Bhang DH, Beede A, et al. Lung stem cell diffe-rentiation in mice directed by endothelial cells via a BMP4-NFATc1-thrombospondin-1 axis[J]. Cell, 2014, 156(3):440-455.
[22]Jang GH, Park IS, Yang JH,et al. Differential function of genes regulated by VEGF-NFATc1 signaling pathway in migration of pulmonary valve endothelial cells[J]. FEBS Lett, 2010, 584(1):141-146.
[23]Combs MD. Yutzey KE. VEGF and RANKL regulation of NFATc1 in heart valve development[J]. Circ Res, 2009,105(6):565-574.
[24]Suehiro J, Kanki Y, Makihara C,et al. Genome-wide approaches reveal functional vascular endothelial growth factor (VEGF)-inducible nuclear factor of activated T cells (NFAT) c1 binding to angiogenesis-related genes in the endothelium[J]. J Biol Chem, 2014, 289(42):29044-29059.
[25]Wang L, Wang Z, Li J, et al. NFATc1 activation promotes the invasion of U251 human glioblastoma multiforme cells through COX-2[J]. Int J Mol Med, 2015, 35(5):1333-1340.
[26]Baird AM, Gray SG, O′Byrne KJ. Epigenetics underpinning the regulation of the CXC (ELR+) chemokines in non-small cell lung cancer[J]. PLoS One, 2011, 6(1):e14593.
[27]Moldobaeva A, Baek A, Eldridge L, et al. Differential activity of pro-angiogenic CXC chemokines[J]. Microvasc Res, 2010, 80(1):18-22.
[28]Joimel U, Gest C, Soria J, et al. Stimulation of angioge-nesis resulting from cooperation between macrophages and MDA-MB-231 breast cancer cells: proposed molecular mechanism and effect of tetrathiomolybdate[J]. BMC Cancer, 2010,10:375.
[29]Sarmiento J, Shumate C, Suetomi K, et al. Diverging mechanisms of activation of chemokine receptors revealed by novel chemokine agonists[J]. PLoS One. 2011, 6(12):e27967.
[30]Rabquer BJ, Tsou PS, Hou Y, et al. Dysregulated expression of MIG/CXCL9, IP-10/CXCL10 and CXCL16 and their receptors in systemic sclerosis[J]. Arthritis Res Ther, 2011, 13(1):R18.
[31]Dong YL, Kabir SM, Lee ES, et al. CXCR2-driven ovarian cancer progression involves upregulation of proinflammatory chemokines by potentiating NF-κB activation via EGFR-transactivated Akt signaling[J]. PLoS One,2013, 8(12):e83789.
[32]Chang LK,Garcia-Cardea G, Farnebl F, et al. Dose-dependent response of FGF-2 for lymhangiongenesis [J]. Proc Natl Acad Sci U S A, 2004, 101(32):11658-11663.
[33]Schoppmann SF, Alidzanovic L, Schultheis A, et al. Thrombocytes correlate with lymphangiogenesis in human esophageal cancer and mediate growth of lymphatic endothelial cellsinvitro[J]. PLoS One, 2013, 8(6):e66941.
[34]Tung HC, Lee FY, Wang SS, et al. The beneficial effects of P2X7antagonism in rats with bile duct ligation-induced cirrhosis[J]. PLoS One, 2015, 10(5):e0124654.
[35]Zhao Y, Wang Y, Wang Q, et al. Hepatic stellate cells produce vascular endothelial growth factor via phospho-p44/42 mitogen-activated protein kinase/cyclooxygenase-2 pathway[J]. Mol Cell Biochem, 2012, 359(1-2):217-223.
(責(zé)任編輯: 陳妙玲, 羅森)
NFATc1 promotes vascular generation of epithelial ovarian cancer transplanted tumor by regulating CXCR2, FGF-2 and PDGF-BBLONG Li, DUAN Zhao-ning, CAI Hai-bei, TANG Liang-dan
(TheFirstAffiliatedHospitalofChongqingMedicalUniversity,Chongqing400016,China.E-mail:ldtangcq2002@163.com)
[ABSTRACT]AIM: To investigate the role of NFATc1 in vascular generation in the nude mice transplanted with human ovarian cancer SKOV3 cells. METHODS:NFATc1 expression was silenced by siRNA in SKOV3 cells. Human ovarian cancer transplantation nude mouse model was established by transplanting with SKOV3 cells in which theNFATc1 gene was silenced by siRNA technique. The expression of NFATc1, CXCR2, FGF-2 and PDGF-BB at mRNA and protein levels was determined by RT-PCR, Western blotting and immunohistochemical staining. The tumor growth, angiogenesis and lymphangiogenesis were also observed. RESULTS: Over-expression of NFATc1 was observed in human ovarian cancer tissues. The silencing ofNFATc1 expression by siRNA decreased tumorigenesis of transplanted ovarian cancer cells in the nude mice, reduced tumor vascular generation and inhibited the expression of CXCR2, FGF-2 and PDGF-BB at mRNA and protein levels. CONCLUSION: NFATc1 is overexpressed in ovarian cancer.NFATc1 silencing regulates the tumor vascular generation. NFATc1 thus has potential as a therapeutic target and for use in the diagnosis and evaluating prognosis of epithelial ovarian cancer.
[KEY WORDS]NFATc1; Epithelial ovarian cancer; Tumor vascular generation
doi:10.3969/j.issn.1000- 4718.2016.02.001
[中圖分類號]R730.23;R711
[文獻(xiàn)標(biāo)志碼]A
通訊作者△Tel: 023-89011080; E-mail: ldtangcq2002@163.com
*[基金項目]國家自然科學(xué)基金資助項目(No. 81402126)
[收稿日期]2015- 07- 15[修回日期] 2015- 12- 11
[文章編號]1000- 4718(2016)02- 0193- 08

